- La revista
- Pink Nike Life Carpenter Pants , Aspennigeria? , women nike snow boots lime gray black
- Buy & Sell Sneakers , Nike Air Force 1 High ID Mcfly Mistershiba , GmarShops Marketplace
- Nike's M2K Tekno Gets A Volt Colouring - nike junior lightweight windrunner jacket black - Nike Vomero 18 Review: Bigger is Better
- nike air max 2090 ct1803 002 release date info
- Nike Nsw Therma - Fit Repel Puffer Jacket– JmksportShops - ladies length nike air max 95 essential black gold
- air jordan 1 high og university blue 555088 134
- Travis Scott Fragment Air Jordan 1 Low DM7866 140 Release Date 4
- Nike Kyrie 8 DC9134 001 Release Date 4
- Air Jordan 5 Racer Blue CT4838 004 Release Date Price 4
- air jordan 1 mid crater grey
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2020 May 11;12(2):14-22. doi: 10.33620/FC.2173-9218.(2020/Vol12).002.03
Ejercicio físico en pacientes con riesgo cardiovascular: aproximación a la situación desde la farmacia comunitaria
Parte de este trabajo fue presentado en el I Congreso Nacional Médico-Farmacéutico SEMERGEN-SEFAC, celebrado en Madrid en febrero de 2019
Introducción
Desde la publicación del revolucionario informe Lalonde (1974) (1) se empieza a tomar consciencia de cómo influyen los diferentes determinantes de la salud en ella, considerando el estilo de vida y el medio ambiente como los más influyentes. A partir de entonces surgen iniciativas referentes a la salud con un nuevo enfoque. La publicación de la primera declaración de consenso sobre ejercicio físico (EF) en 1978 (2) realizada por la fundación del American College of Sports Medicine (ACSM) se puede considerar una de ellas. Muchas han sido las recomendaciones sobre la práctica de EF, pero la que emitió el Centro para el Control y Prevención de Enfermedades, conjuntamente con la ACSM, en 1995 ha sido la más transcendente en salud pública, dando un mensaje claro y conciso:
Todos los adultos deben realizar 30 minutos o más de actividad física de intensidad moderada en la mayoría o preferentemente todos los días de la semana (3).
Por otro lado, la Organización Mundial de la Salud (OMS) también hace llegar a los responsables de políticas sanitarias nacionales las Recomendaciones mundiales sobre actividad física para la salud (4), quedando patente la estrecha relación entre actividad física y prevención de enfermedades no transmisibles.
Según el Instituto Nacional de Estadística, el grupo de enfermedades del sistema circulatorio encabeza la lista de causa de muerte en España en 2017, siendo la primera causa de mortalidad femenina y la segunda entre los varones.
Estos datos hacen pensar que cualquier acción encaminada al aumento de la actividad física, repercutirá positivamente en la salud de la población.
Así es que guías clínicas de problemas de salud de gran prevalencia como son hipertensión arterial (HTA), dislipemias y diabetes (5-7); relacionados directamente con el riesgo cardiovascular (RCV), recogen como parte del tratamiento recomendaciones de cambios en los estilos de vida entre los que se encuentran la realización de EF moderado aeróbico, practicado de forma regular, al menos 30 minutos al día de 5 a 7 días a la semana. Siempre teniendo en cuenta la capacidad funcional del paciente, sus posibilidades y preferencias.
Los cambios en el estilo de vida son por tanto la piedra angular para la prevención y el tratamiento de enfermedades relacionadas con el RCV. Incluso algunos estudios revelan que las modificaciones en el estilo de vida pueden obtener efectos equivalentes a la monoterapia antihipertensiva (8).
La ley autonómica extremeña sobre salud pública (9) recoge como herramientas básicas para la promoción de la salud: la educación para la salud y la información y comunicación, así como el consejo, dentro de las acciones destinadas a la prevención de las enfermedades. Todas estas herramientas y acciones pueden ser llevadas a cabo por el farmacéutico comunitario desde la farmacia comunitaria (FC).
Los farmacéuticos comunitarios están bien posicionados para detectar necesidades de salud de los pacientes y conocer el grado de motivación y la disponibilidad a un cambio de conducta, necesarios para, si no existe, propiciarlo (10). Las intervenciones conductuales son las más recomendadas para promover cambios hacia conductas más saludables y aunque su eficacia en el ámbito de la modificación de la actividad física ha mostrado resultados contradictorios (11) no está de más expresar empatía y apoyar la creencia de que el cambio es posible. Debemos, por tanto, motivar, señalar el camino correcto y acompañar a nuestros pacientes. Es un gran reto, pero la formación, cercanía y accesibilidad del farmacéutico comunitario hace vital su implicación.
Objetivos
• Analizar el grado de información respecto al EF de pacientes que acuden a una farmacia a retirar medicamentos para la HTA, diabetes y/o dislipemia.
• Averiguar si se les ha realizado prescripción ordenada y sistemática por escrito de un programa de EF personalizado.
• Intervenir sobre los problemas detectados promoviendo el EF en nuestros pacientes.
• Conocer el grado de información de los profesionales sanitarios del centro de salud cercano a la FC sobre el EF.
Material y métodos
Estudio descriptivo, observacional y transversal en una FC de Badajoz.
La población diana es todo aquel paciente que acude a la FC y cumple con los criterios de inclusión.
Criterios de inclusión
• Edad comprendida entre 18 y 65 años.
• Retira alguna medicación indicada para los problemas de salud: HTA, diabetes y/o dislipemia.
• Su médico de primaria pertenece al centro de salud cercano a la farmacia.
• Está registrado como paciente habitual en la farmacia; es decir, se tienen datos sobre su perfil fármaco-terapéutico actualizado.
Según datos de la farmacia, 264 pacientes cumplen estos criterios.
Cálculo del tamaño de la muestra
Se estima que el porcentaje de la población extremeña que realiza EF regular es del 21,9 % (12). Asumimos esta prevalencia en nuestra población teniendo en cuenta que el valor puede variar por estar dirigido el estudio a un grupo concreto con problemas de salud específicos y no a la población general. Supuesto un error del 10 %, con un nivel de confianza del 90 %, la muestra de estudio resultante es de 40 pacientes, que se obtiene de manera aleatoria a medida que van retirando su medicación en la farmacia.
Procedimiento
A todo paciente que cumple los criterios de inclusión se le ofrece participar en el estudio y si acepta se le lleva a la zona de atención personalizada (ZAP) donde se le pasa el cuestionario del anexo I, que incluye el cuestionario EXERCISE VITAL SIGN (EVS) (13).
A pesar de que para valorar la actividad física son más utilizados los cuestionarios IPAQ (14) o el GPAQ (15), se opta por el cuestionario EVS por ser el más viable de realizar dadas las características de recursos de personal y tiempo de la farmacia, además de por su utilidad para la consecución del primer objetivo, ya que las preguntas van destinadas exclusivamente a la realización de EF y no a la actividad física que engloban los otros cuestionarios.
Se realiza un pequeño estudio piloto con 10 pacientes para comprobar si el cuestionario es correctamente comprendido. Se detecta en la mayoría de los casos falta de comprensión del significado de “intensidad moderada y vigorosa”, al igual que falta de comprensión de la diferencia entre actividad física y EF. Por tanto, a los siguientes pacientes se les hacen las siguientes indicaciones:
Actividad física: son los movimientos que hace su cuerpo cuando sus músculos se contraen y se estiran. Son todos los movimientos que hace a lo largo del día.
Ejercicio físico: son los movimientos que hace su cuerpo cuando sus músculos se contraen y estiran, pero cuando se hace de manera planificada, con una estructura y de manera repetitiva y tienen como objetivo mejorar su forma física y la capacidad de que su cuerpo funcione correctamente.
Intensidad moderada: es aquella a la que siente que su corazón palpita más rápido de lo normal y empieza a sudar un poco, pero puede mantener una conversación de manera más o menos normal.
Intensidad vigorosa: es aquella a la que ya no puede mantener una conversación.
Se incide sobre la diferencia que existe entre pasear y realizar EF de intensidad moderada.
Se crea con la ayuda de Google Drive un link de acceso a la hoja de recogida de datos con el cuestionario.
Posteriormente al cuestionario se interviene informando a los pacientes que no cumplen las recomendaciones mínimas de EF dadas por la OMS, ofreciendo consejo breve y motivando al cambio de hábitos. Se entrega por escrito una hoja de información y recomendaciones (anexo II) sobre el EF y los problemas de salud objeto de estudio y se motiva al cambio según el modelo transteórico del cambio de Prochaska y Diclemente (16).
Por otro lado, se prepara un cuestionario (anexo III) para los profesionales sanitarios (excepto pediatría) del centro de salud más cercano a la FC con el fin de averiguar el grado de información respecto al EF de manera general. Asimismo, se pretende averiguar qué creen que sería necesario para que se pueda llevar a cabo una prescripción de EF de calidad en consultas de atención primaria, si creen que el EF puede ser considerado como un principio activo farmacológico y si el farmacéutico comunitario podría ayudar a los pacientes en la motivación y seguimiento de un plan de EF. La recogida de datos es realizada por una enfermera del centro de salud siendo el contacto para esta parte del estudio. Los datos son volcados a una tabla tipo Excel de donde se obtienen los resultados.
Consideraciones éticas
Para la realización de este estudio no se solicita consentimiento informado por escrito porque se considera que el hecho de contestar al cuestionario ya supone el consentimiento verbal. Todos los pacientes están registrados en la farmacia y firmaron en su momento la autorización para el mantenimiento de sus datos personales y de salud según la Ley de Protección de Datos.
Resultados
Del total de la muestra (n=40), el 67,5 % son mujeres, con una edad media de 58,8 años (desviación típica (DT)=5,6), la edad media de los hombres es de 58,8 años (DT=5). La mayoría (57,5 %) tiene estudios primarios.
El 25 % tiene solo HTA. Los pacientes que tienen dos problemas de salud alcanzan el 37,5 %. El 15 % tiene los tres (tabla 1).
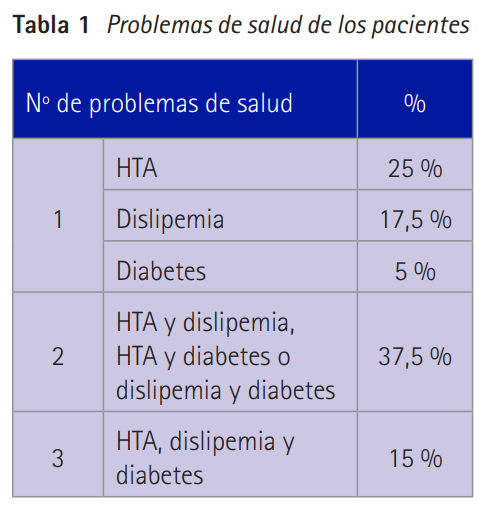
La media de medicamentos que usan estos pacientes para problemas de salud diferentes a los del estudio es de 2,5 (DT=1,9).
El porcentaje de pacientes que realiza 5 o más días a la semana EF de intensidad moderada o 3 o más días a la semana EF de intensidad vigorosa es del 35 %.
El 95 % cree que el EF podría mejorar sus problemas de salud. El 65 % piensa que la toma del medicamento prescrito por su médico junto a la realización de EF sería lo más efectivo. El 10 % piensa que lo más efectivo es tomarse el medicamento y el 25 % cree que lo más efectivo es hacer EF.
El 90 % de los pacientes evaluados dice no haber recibido por escrito una prescripción de EF, donde se le especifique el tipo, intensidad y duración de este. Un 10 % dice que sí y la mitad de estos admite cumplirlo.
El motivo principal por el que no hacen más EF los pacientes que no cumplen las recomendaciones mínimas de la OMS es la falta de ganas (38,5 %) (figura 1).
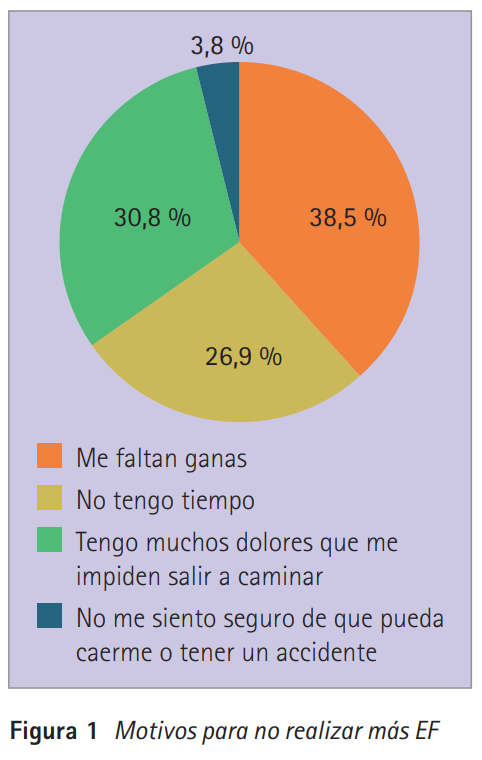
Los pacientes que no cumplen lo recomendado por la OMS, a la pregunta: ¿Cree que el farmacéutico puede motivar y ayudarle a seguir un plan de ejercicio prescrito por el médico? Contestan un 65,4 % que sí, un 26,9 % no lo sé y un 7,7 % que no.
En todos los casos en los que no se alcanzan las recomendaciones de la OMS respecto a la actividad física se entrega hoja de información y recomendaciones (anexo II) y se motiva al cambio basándonos en el modelo transteórico del cambio de Prochaska y Diclemente. Esto se realiza a 26 pacientes (65 %) durante el estudio.
Respecto al cuestionario para los profesionales sanitarios, fue contestado por 9 de los 10 que trabajan en el centro de salud cercano (excluyendo pediatría), lo que supone el 90 % de ellos.
7 de ellos (78 %) dicen haber prescrito de forma rutinaria e individualizada y por escrito la realización de EF a pacientes con problemas de salud relacionados con el riesgo cardiovascular, aunque 2 de estos dicen no especificar el tipo de ejercicio, ni la duración, ni la frecuencia, ni la intensidad a cada paciente.
3 de ellos (33 %) conoce el cuestionario PAR-Q (cuestionario de preparación para la actividad física) (17), pero ninguno dice haberlo pasado alguna vez a alguno de sus pacientes.
6 de ellos (67 %) contestan que no sabrían calcular la frecuencia cardiaca de entrenamiento.
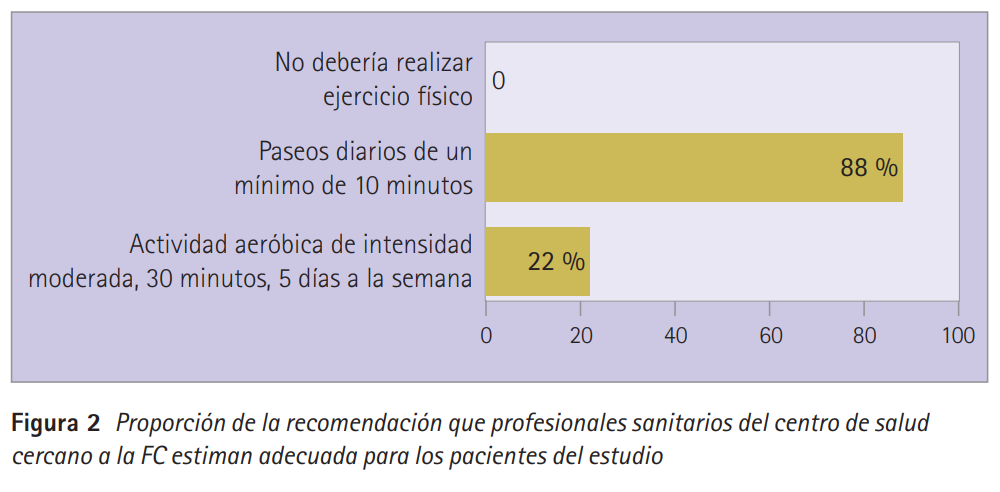
Solamente 2 (22 %) aciertan con las recomendaciones de EF que darían a este tipo de pacientes (figura 2).
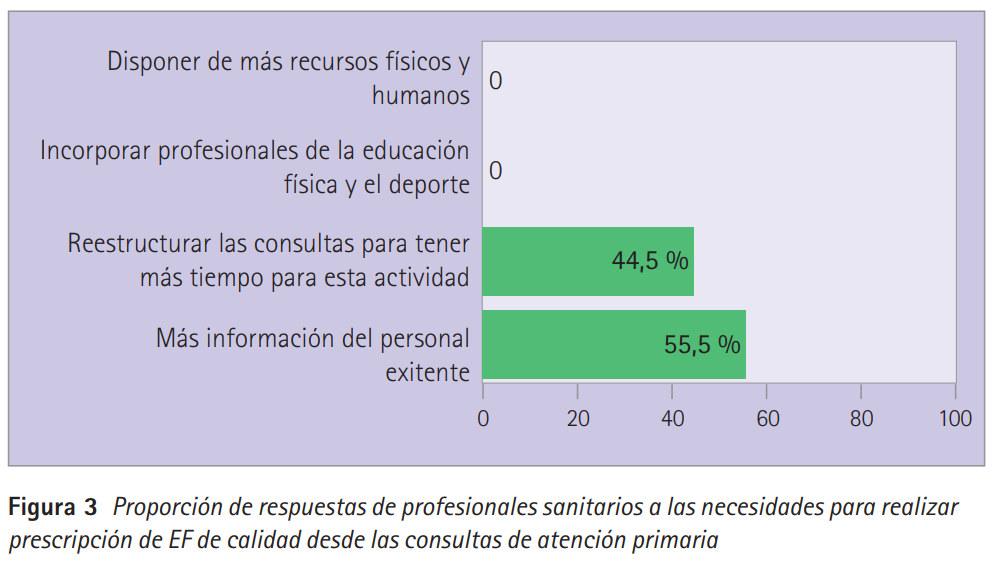
Lo que creen más necesario para que se pueda prescribir EF de calidad en las consultas de atención primaria se recoge en la figura 3.
8 de ellos (89 %) creen que el EF puede considerarse como un principio activo farmacológico, que requiere de dosificación e indicación según el paciente presentando igualmente efectos secundarios, contraindicaciones e interacciones con otros fármacos.
Respecto a la pregunta: ¿Cree que el farmacéutico comunitario podría ayudar a los pacientes con la motivación y seguimiento de un plan de ejercicio físico? Los 9 (100 %) contestan afirmativamente.
Discusión
No se han encontrado estudios similares centrados en el EF en pacientes que acuden a una FC a retirar medicación para HTA, diabetes y/o dislipemia; pacientes que por sus problemas de salud deberían estar realizando EF, en la medida de lo posible, como parte de su tratamiento.
El estudio se ha focalizado en el EF para la mejora de la resistencia cardiorrespiratoria (caminar, nadar, montar en bici, a intensidad moderada como mínimo) y en el tiempo libre, sin tener en cuenta la actividad física diaria de los participantes. Pero el EF, además, se debe enfocar en la mejora de la fuerza muscular y en la mejora de la flexibilidad. La prescripción de EF ha de tener en cuenta todas estas dimensiones (18).
Respecto a los resultados obtenidos podemos afirmar que poco más de un tercio de nuestros pacientes con alguno de los problemas de salud evaluados realiza EF acorde a lo recomendado, a pesar de que esta indicación debería formar parte del primer escalón de tratamiento de todos estos problemas de salud, ya que el EF aporta beneficios directamente relacionados con ellos, tanto a nivel preventivo como terapéutico (19-23). Incluso, en algunos casos, con grado de evidencia A (24).
A pesar de esto, el dato es positivo si lo comparamos con la población general, lo que hace pensar que esta población está más concienciada. Se deberían hacer más estudios en pacientes mayores donde se sabe que la actividad física disminuye (25).
También hay que tener en cuenta que el 65 % no cumple las recomendaciones mínimas de la OMS, paradójico resultado, ya que casi la totalidad cree que la realización de EF podría mejorar su problema de salud; incluso un 25 % cree que realizar EF le ayudaría más que tomarse el medicamento prescrito por su médico. El principal motivo para no llevarlo a cabo es la falta de ganas. Este motivo, junto a la falta de tiempo, ya se recogía en los datos del INE de 2009. Determinantes, estos, que no son meramente sanitarios sino con una influencia multifactorial que debería ser analizada más en profundidad. Cualquier momento de contacto de estos pacientes con el sistema sanitario debería ser aprovechado por todos los profesionales sanitarios para evaluar cada situación e intentar influir en la motivación sobre el EF.
La prescripción de EF es el proceso por el que se recomienda de forma sistemática e individualizada la práctica de EF, según las necesidades y preferencias de la persona, con el fin de obtener el máximo beneficio para la salud con los menores riesgos. El conjunto ordenado y sistemático de recomendaciones constituye el programa de EF (18). Pues bien, la inmensa mayoría de nuestros pacientes, no ha recibido por escrito este tipo de prescripción, hecho que resultaría muy eficaz según afirman algunos estudios (26,27) que demuestran que la prescripción de EF a pacientes en atención primaria y su seguimiento durante 12 meses aumenta su actividad física y mejora su calidad de vida (26).
Desde el centro de salud, la mayoría de los sanitarios encuestados (78 %) dice prescribir EF de forma rutinaria e individualizada, un porcentaje que contradice los resultados de los pacientes. Posiblemente pacientes y profesionales de la salud no tengan el mismo concepto de EF, habría que indagar más en este aspecto, ya que estos profesionales en su mayoría dicen no saber calcular la frecuencia cardiaca de entrenamiento, ninguno ha pasado a sus pacientes el cuestionario PAR-Q y un 20 % no indica el tipo, la frecuencia, intensidad y duración del EF.
Los profesionales sanitarios de atención primaria encuestados ven necesario casi a partes iguales más formación del personal existente y reestructurar las consultas de atención primaria para que se pueda llevar a cabo prescripción de calidad de EF desde sus puestos de trabajo. Curiosamente, ninguno ve como necesidad primordial incluir en estos equipos personal especialista en la actividad física y el deporte que den respuesta a esta necesidad como se ha hecho en otros estudios (26), abordándola de manera multifactorial e intersectorial e implicando a la propia población con la participación comunitaria, la acción social y la educación para la salud (23).
Solo un 22 % de los sanitarios recomendaría de forma general realizar EF de intensidad moderada, 30 minutos, 5 días a la semana, a adultos entre 50-64 años con alguna condición crónica clínicamente significativa o con alguna limitación funcional, lo que apoya la necesidad de más formación.
El marco teórico internacional considera el EF como un determinante de la salud aunque guías específicas apuntan su similitud a un principio activo farmacológico que requeriría de dosificación e indicaciones según el paciente, presentando igualmente, efectos secundarios, contraindicaciones, interacciones con otros fármacos y reacciones alérgicas al mismo (18). La mayoría de los sanitarios encuestados así lo considera; sin embargo, la no consideración de este hecho no implica más desinformación, o desensibilización con la promoción de la salud. Tanto el 65,4 % de pacientes no cumplidores con las recomendaciones mínimas sobre EF como el 100 % de profesionales sanitarios del centro de salud cercano a la FC creen que el farmacéutico comunitario puede ayudar con la motivación y seguimiento de un plan de EF prescrito por el médico. El farmacéutico comunitario está capacitado legalmente para trabajar en promoción de la salud, por lo que podría desempeñar un importante papel tanto en la adherencia al EF como en su seguimiento, detectando necesidades, efectividad y problemas relacionados con el EF. Aunque sería necesaria más formación específica en este campo y más esfuerzo por hacer llegar a la población la figura del farmacéutico como agente integral de salud.
Por otro lado, en algunos de los estudios consultados (20,28) se habla de actividad física incluyendo el EF dentro de las actividades que se desarrollan en el tiempo de ocio, incluso se habla indistintamente de actividad física y EF como sinónimos, no quedando clara su diferencia y prestándose a confusión los resultados. Otras fuentes consultadas parecen que tienen más clara esta diferencia (29).
Este estudio intenta evaluar sólo el EF (en su más rigurosa definición) de intensidad moderada y/o vigorosa que realiza nuestra muestra, en su tiempo libre, por ser el que tendría mayor beneficio en relación con los problemas de salud de los pacientes evaluados. A raíz de este estudio se ve necesario hacer más énfasis en el concepto estricto de EF. La rutina diaria de la población requiere cada vez menos actividad física y de menor intensidad; por tanto, realizar EF de intensidad moderada de manera programada y convirtiéndolo en un hábito aseguraría en mayor grado el cumplimiento de las recomendaciones mínimas de la OMS. La actividad física puede conseguir estas recomendaciones, pero en mayor medida lo haría el EF.
Obviamente la elección de los hábitos de vida corresponde a cada persona, pero es entre toda la sociedad como se puede conseguir un entorno favorable donde las opciones más fáciles de tomar sean también las más saludables. Del estudio se desprende que los pacientes con RCV a los que atendemos están más sensibilizados que la población general respecto a la realización de EF. Aun así, a los profesionales de la salud y a la sociedad en general, nos queda camino por recorrer para estar a la altura de lo que estos pacientes necesitan, principalmente respecto a lo que motivación se refiere. Además, sería necesario seguir trabajando en la mejora de la formación de los profesionales sanitarios para que la prescripción individualizada de EF con indicación del tipo, intensidad, frecuencia y duración específica y su seguimiento, como parte del tratamiento de ciertos problemas de salud, sea una realidad. No tenemos más opción que seguir “caminando” juntos en esta dirección.
Conclusiones
Los pacientes con RCV a los que atendemos creen casi en su totalidad que el EF contribuye a mejorar su salud, aunque la mayoría no cumple las recomendaciones de la OMS sobre EF y les falta motivación para realizar más EF.
A la mayoría de los pacientes no se le realiza prescripción de EF propiamente dicha, aunque los profesionales sanitarios que les atiendes dicen hacerlo evidenciando discordancia entre conceptos.
La FC podría ser un lugar idóneo para el seguimiento de un plan de EF, trabajando de manera compartida con el resto de profesionales, pero falta tiempo y formación en este campo para que tanto la prescripción de EF como su seguimiento sea una realidad.
Agradecimientos
Este trabajo no hubiera sido posible sin el apoyo de mis compañeros de trabajo que han compensado el tiempo que he dedicado a la investigación. Igualmente, mi más sincero agradecimiento a Pilar Montero de Espinosa, enfermera, por ser el enlace con el centro de salud cercano y por su ayuda en la recogida de datos.
Referencias bibliográficas
1.Lalonde M. A new perspective on the health of canadians. Minist Natl Heal Welf. 1981;76.
2.American College of Sports Medicine. The recommended quantity and quality of exercise for developing and maintaining fitness in healthy adults. Med. Sci. Sports Exer. 1978; 10:8-10.
3.Pate RR, Pratt M, Blair SN, Haskell WL, Macera CA, Bouchard C, et al. Physical Activity and Public Health: A Recommendation From the Centers for Disease Control an Prevention and the American College of Sports Medicine JAMA.1995; 273: 402-7. doi:10.1001/jama.1995.03520290054029
4. OMS | Recomendaciones mundiales sobre la actividad física para la salud. WHO [Internet]. 2013 [cited 2018 Jul 15]; Disponible en: http://www.who.int/dietphysicalactivity/factsheet_recommendations/es/
5.Lombera F, Barrios V, Soria F, Placer L, Ma Cruz J.M , Tomás L [et al]. Guía de práctica clínica de la Sociedad Española de Cardiología en hipertensión arterial. Rev Esp Cardiol. 2000; 53(1): 66-99. doi:10.1016/S0300-8932 (00)75065-2
6.Millán J, Díaz A, Blasco M, Pérez F. Guía Clínica para la detección, diagnostico y tratamiento de la dislipemia aterogénica en Atención Primaria. semFYC. Disponible en: https://www.semfyc.es/biblioteca/guia-clinica-para-la-deteccion-diagnostico-y-tratamiento-de-la-dislipemia-aterogenica-en-ap/
7.Standards of Medical Care in Diabetes-2018. American Diabetes Association. Diabtes Care 2018 Jan; 41(1): 38-50. Disponible en: doi:10.2337/dc18-S004
8. Elmer PJ, Obarzanek E, Vollmer WM, Simons-Morton D, Stevens VJ, Young DR et al. Effects of comprehensive lifestyle modification on diet, weight, physical fitness, and blood pressure control: 18-month results of a randomized trial. Ann Intern Med 2006; 144: 485-495. doi:10.7326/0003-4819-144-7-200604040-00007
9.Extremadura. Ley 7/2011 de 23 de marzo, de salud pública de Extremadura. Boletín Oficial de Estado, 13 de abril, núm. 88, pp 37989-38016
10.Ruiz-Gimenez J.L. Participación comunitaria. Documento de discusión sobre un modelo de participación comunitaria en el Sistema Nacional de Salud del Estado español. Comunidad [en línea, fecha acceso: 14.07.2018]. Disponible en: https://www.obsaludas turias.com/obsa/wp-content/uploads/participacionjlrg-2.pdf
11.Burke BL, Arkowitz H, Menchola M. The efficacy of motivational interviewing: a meta-analysis of controlled clinical trials. J Consult Clin Psychol 2003; 71(5): 843-861. doi:10.1037/0022-006 X.71.5.843
12.EES 2014. Determinantes de salud. Ejercicio físico regular y sedentarismo en el tiempo libre por tipo de ejercicio, CCAA y periodo. Disponible en: http://www.ine.es/jaxi/Datos.htm?path=/t00/ICV/dim3/l0/&file=33301.px
13.Coleman K J, Ngor E, Reynolds K, Quinn V P, C. Koebnick C, Young D R, et al. Initial Validation of an Exercise ‘‘Vital Sign’’ in Electronic Medical Records. Med. Sci. Sports Exerc. 2012;44(11):2071–6. doi:10.1249/MSS.0b013e3182630ec1
14.Cuestionario Internacional de Actividad Física IPAQ. Disponible en: https://sites.google.com/site/theipaq/questionnaire_links
15.Cuestionario Mundial sobre Actividad Física GPAQ. Disponible en: http://www.who.int/ncds/surveillance/steps/GPAQ/es/
16. Leyton M, Batista M, Lobato S y Jimene R. Validación del cuestionario del modelo transteórico del cambio de ejercicio físcico. Rev.Int.med.cienc.act.fís.deporte. 2019; 19(74):329-350. doi:10.15366/rimcafd2019.74.010
17.Cuestionario Physical Activity Rediness Questionnaire (PAR-Q). Disponible en: https://www.semergen.es/resources/files/investigacionIBERICAN/anexo_9_pac_q.pdf
18.Abellán J, Sainz de Baranda P, Ortín E.J. Guía para la Prescripción de Ejercicio Físico en Pacientes con Riesgo Cardiovascular. SEHLELHA; 2014.
19.Estrategia mundial sobre régimen alimentario, actividad física y salud. Actividad física en los adultos. OMS. Disponible en: http://www.who.int/dietphy sicalactivity/factsheet_adults/es/
20.Matsudo, S. Actividad Física: pasaporte para la salud. Rev. Med. Cli. Condes. 2012, 23(3):209-217. doi:10.1016/S0716-8640(12)70303-6
21.American Diabetes Association. Diagnosis and classification of diabetes mellitus. Diabetes Care. 2005; 28(1):37-42. https://doi.org/10.2337/diacare.28.suppl_1.S37
22.Dickinson HO, Mason JM, Nicolson DJ, Campbell F, Beyer FR, Cook JV [et al]. Lifestyle interventions to reduce raised blood pressure: a systematic review of randomized controlled trials. J Hypertens. 2006;24(2):215-33. doi:10.1097/01.hjh.0000199800.7256 3.26
23.Gusi N, Prieto J y Madruga M. Actividad física y deportiva para la salud. Documento de apoyo a las actividades de Educación para la Salud 3.Mérida: Consejería de Sanidad y Consumo. Junta de Extremadura;2006.
24.Grupo de Expertos PAPPS. Recomendaciones sobre el estilo de vida. Aten Primaria.2014; 46(4):16-23. doi:10.1016/S0212-6567(14)70048-4
25.Sobejano I, Moreno C, Viñes J.J, Grijalba A.M, Amézqueta C y Serrano M. Estudio poblacional de actividad física en tiempo libre. Gac Sanit.2009 ;23(2). doi:10.1016/j.gaceta.2008.04.007
26. Mas S, Galindo G, Planas Ai, Peirau Xr, Real Ji. Promoción de la salud y prescripción de ejercicio físico desde centros de atención primaria. Justificación y diseño del programa CAMINEM. Apunts. Educación Física y Deporte. 2017; 130(4):40-47. doi:10.5672/apunts. 2014-0983.es.(2017/4).130.04
27.Ortega R. Sobre la prescripción del ejercicio físico. Aten Primaria. 2008;40(7):323-6. doi:10.1157/131 24123
28.Casado C, Hernández V, Jiménez R, Fernández C, Carrasco P, Palacios D. Actividad física en la población adulta trabajador española: resultados de la Encuesta Europea de Salud en España (2009). Aten Primaria. 2015;47(9):563-572. doi:10.1016/j.aprim.2015.01.005
29.Echauri M, Marín P. ¡Muévete! Prescripción de ejercicio físico en Atención Primaria: Población adulta y mayor y personas con enfermedades crónicas. Sección de Promoción de la Salud del Instituto de Salud Pública y Laboral de Navarra. Gobierno de Navarra; 2014.
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este trabajo está bajo la licencia internacional Creative Commons Atribución/Reconocimiento-NoComercial 4.0. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc/4.0/deed.es


