- La revista
- Barron Trump’s Height Is Taller Than Melania, Donald & Many Teen Boys – Fonjep News
- michael jordan outlet store
- Украина #111961088 , Чоловічі кросівки adidas alphabounce сині з білим кросівки адідас альфабаунс чудової якості — цена 1435 грн в каталоге Кроссовки ✓ Купить женские вещи по доступной цене на Шафе , adidas Kortærmet T-Shirt Barricade
- Nike KD 15 Colorways + Release Dates , IetpShops , nike sb good skating pants
- nike outlets have jordans
- nike dunk high cargo khaki white
- adidas yeezy 700 v3 fade carbon GW1814 fadcar release date
- nike dunk low university blue
- adidas y 3 qasa high triple black
- Travis Scott Fragment Air Jordan 1 Low DM7866 140 Release Date 4
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2019 Dec 30;11(4):21-31. doi: 10.5672/FC.2173-9218.(2019/Vol11).004.03
Colaboración farmacéutico-médico en la elaboración de protocolos consensuados para el tratamiento de síntomas menores: programa ‘INDICA+PRO’
Introducción
Los síntomas menores se definen como “problemas de salud de carácter no grave, autolimitados, de corta duración, que no tienen relación alguna con las manifestaciones clínicas de los otros problemas de salud que sufra el paciente, ni con los efectos, deseados o no, de los medicamentos que toma, que no precisan por tanto diagnóstico médico y que responden o se alivian con un tratamiento sintomático” (1). El autocuidado y la automedicación son normalmente los tratamientos de elección en el manejo de los síntomas menores. La promoción de este autocuidado permite mejorar el conocimiento y las habilidades de los usuarios optimizando la toma de decisiones relacionadas con la salud. Los profesionales sanitarios tienen un papel fundamental en dicha promoción y, entre ellos, se encuentra el farmacéutico comunitario, cuyo papel ha ido evolucionando hacia una labor más asistencial a través de servicios profesionales farmacéuticos asistenciales (SPFA), definidos por Foro de Atención Farmacéutica en Farmacia Comunitaria (Foro AF-FC) (2) como “aquellas actividades sanitarias prestadas desde la farmacia comunitaria por un farmacéutico que emplea sus competencias profesionales para la prevención de la enfermedad y la mejora, tanto de la salud de la población como la de los destinatarios de los medicamentos y productos sanitarios, desempeñando un papel activo en la optimización del proceso de uso y de los resultados de los tratamientos. Dichas actividades, alineadas con los objetivos generales del sistema sanitario, tienen entidad propia, con definición, fines, procedimientos y sistemas de documentación, que permiten su evaluación y retribución, garantizando su universalidad, continuidad y sostenibilidad”.
En España, los síntomas menores pueden ser tratados en la farmacia comunitaria a través del Servicio de Indicación Farmacéutica (SIF) que fue definido por Foro AF-FC como “el SPFA prestado ante la consulta de un problema de salud concreto, para un paciente o cuidador que llega a la farmacia solicitando el remedio más adecuado para el mismo” (3) y clasificado dentro de los servicios de atención farmacéutica orientados al proceso de uso de los medicamentos. El procedimiento para el mismo se incluye en la figura 1.
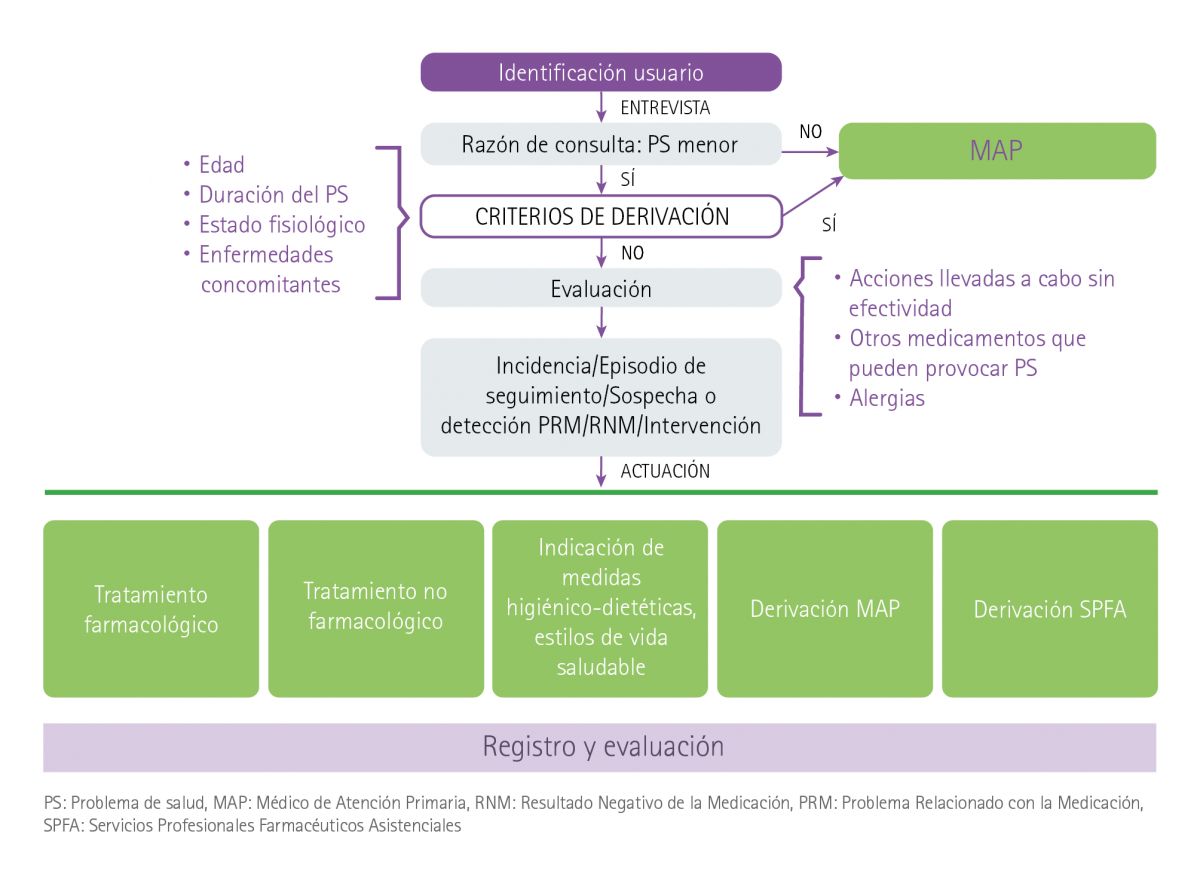
Figura 1 Diagrama de procedimiento del Servicio de Indicación Farmacéutica (Foro AF-FC) (3)
Además, Foro AF-FC considera que aquellos casos de automedicación (“selección y uso de medicamentos por los individuos para tratar problemas de salud o síntomas autodiagnosticados” (4)) en los que se solicite un medicamento sin prescripción se podrán evaluar utilizando el procedimiento del SIF. Esta vía permite así la conversión de esa automedicación en automedicación responsable.
En la práctica habitual existe variabilidad entre farmacias comunitarias en la prestación del SIF. Por ello, es necesario disponer de criterios científicos y técnicos consensuados entre médicos y farmacéuticos que se apliquen de forma sistemática en este servicio. De manera que se potencien las contribuciones de ambos profesionales sanitarios en la mejor atención posible para las situaciones en la que un paciente se presenta en la farmacia con un síntoma menor.
El objetivo del presente estudio consistió en elaborar protocolos normalizados de trabajo consensuados entre farmacéuticos comunitarios y médicos de atención primaria para el SIF. Este estudio consistió en un fase previa del programa INDICA+PRO (5), que se llevó a cabo para evaluar el impacto clínico, humanístico y económico de un SIF protocolizado en pacientes que acuden a la farmacia comunitaria para una consulta sobre los síntomas menores incluidos (digestivos: acidez, diarrea aguda, flatulencia, vómitos; relacionados con el dolor moderado: cefalea, dolor de garganta, dismenorrea; dermatológicos: herpes labial, pie de atleta; y respiratorios: congestión nasal, síndrome gripal/catarral, tos) o demandando un medicamento para los mismos, comparado con la atención habitual en farmacia comunitaria y centros de atención primaria.
Material y métodos
Diseño del estudio
Para la elaboración de los protocolos se utilizaron dos metodologías distintas: revisión bibliográfica y grupo de expertos para la consecución de un consenso. Estos protocolos se actualizaron y diseñaron a partir de un documento previo de 2008 (6) dentro de una fase previa de codiseño del SIF en el programa INDICA+PRO con médicos de atención primaria, farmacéuticos comunitarios, organizaciones de pacientes y representantes de la administración local.
El programa INDICA+PRO (5), a su vez, consistió en un ensayo controlado aleatorizado por conglomerados realizado durante seis meses desde diciembre de 2017 hasta mayo de 2018.
Ámbito de estudio
Las reuniones del grupo de expertos se llevaron a cabo en Valencia en el Muy Ilustre Colegio Oficial de Farmacéuticos (MICOF) durante un periodo de 18 meses, desde abril de 2016 hasta septiembre de 2017.
Participantes
Para la formación del grupo de expertos se consideraron farmacéuticos comunitarios y médicos de atención primaria de cuatro asociaciones diferentes: SEFAC (Sociedad Española de Farmacia Familiar y Comunitaria) y del MICOF (Muy Ilustre Colegio de Farmacéuticos de Valencia), semFYC (Sociedad Española de Medicina de Familia y Comunitaria) y SEMERGEN (Sociedad Española de Médicos de Atención Primaria). Cada asociación seleccionó a dos profesionales sanitarios especializados en el tema de los síntomas menores. El grupo de expertos fue liderado por un moderador del Grupo de Investigación en Atención Farmacéutica de la Universidad de Granada (GIAF-UGR).
Procedimiento
Se llevó a cabo una primera reunión con el objetivo de organizar las funciones del grupo, determinar la función de cada uno de los miembros, el método de obtención de datos, organización del calendario de trabajo, reuniones necesarias para el consenso y estructura de los resultados obtenidos mediante revisión de la bibliografía.
Se revisaron los síntomas menores ya incluidos en el documento previo de 2008 (6) y se seleccionaron los síntomas menores más prevalentes no contemplados para su inclusión en la actualización. Se organizaron cuatro parejas formadas por un médico y un farmacéutico para la revisión de la bibliografía y se dividieron los síntomas considerados en los diferentes subgrupos de trabajo.
Se revisó la estructura para los diferentes síntomas menores que incluían originalmente los apartados: puntos clave indispensables a conocer por el farmacéutico (concepto del síntoma menor, causas más frecuentes que lo producen, medicamentos que pueden ocasionar síntomas que se confundan con el síntoma menor, criterios de derivación al médico, tratamiento no farmacológico y farmacológico mono componente que no requiera prescripción médica).
Para llevar a cabo la revisión de la bibliografía se consideró desde el 01/01/2007 (fecha final de revisión del documento inicial) hasta el 31/12/2016 utilizando las siguientes fuentes: Cochrane library, BMJ Clinical evidence, MEDLINE, Guía de Actuación en Atención Primaria de semFYC, Guía completa de consulta farmacoterapéutica Martindale, Bot Plus 2.0 del Consejo General de Colegios Oficiales de Farmacéuticos, National Guideline Clearinghouse, Scottish Intercollegiate Guidelines Network (SIGN), National Institute for Health and Care Excellence (NICE) y UpToDate.
En las reuniones posteriores del grupo de expertos se pusieron en común las conclusiones obtenidas en la búsqueda bibliográfica y se consensuó el trabajo realizado por cada pareja de expertos. Las reuniones fueron facilitadas por el moderador y audio grabadas mediante consentimiento previo para la elaboración de un documento con las conclusiones de cada reunión.
Resultados
Se realizaron nueve reuniones del grupo de expertos para el consenso del documento. La guía elaborada (7) iba dirigida al farmacéutico comunitario. Se consensuaron protocolos normalizados de trabajo para 31 síntomas menores diferentes distribuidos en cinco grupos. El documento inicial incluía 27 síntomas menores y, puesto que dos síntomas como eran síndrome catarral y gripal se agruparon en uno, se añadieron cinco síntomas nuevos (flatulencia, hiperhidrosis, pie de atleta, estrés, e irritación ocular que se dividió en ojo rojo y ojo seco). Además, lesiones eccematosas se sustituyó por dermatitis y dolor de espalda por dolor articular y de espalda. Los cinco grupos finales de síntomas se incluyen en la tabla 1.
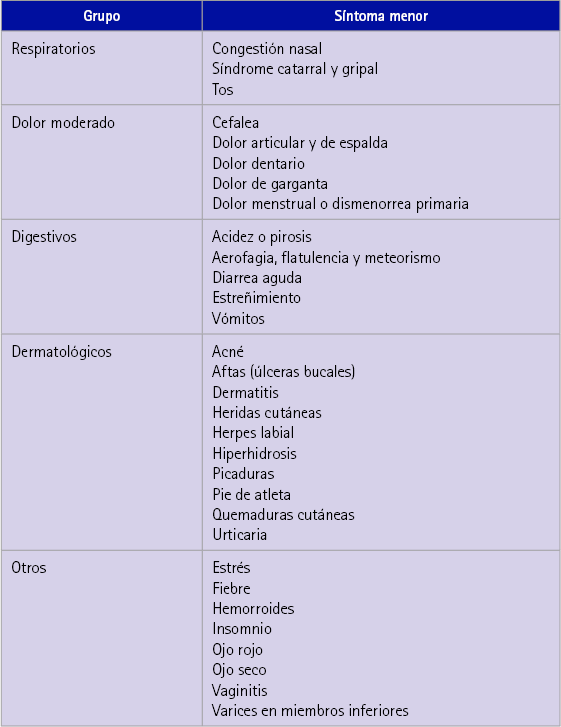
Tabla 1 Síntomas menores incluidos en la guía de síntomas menores
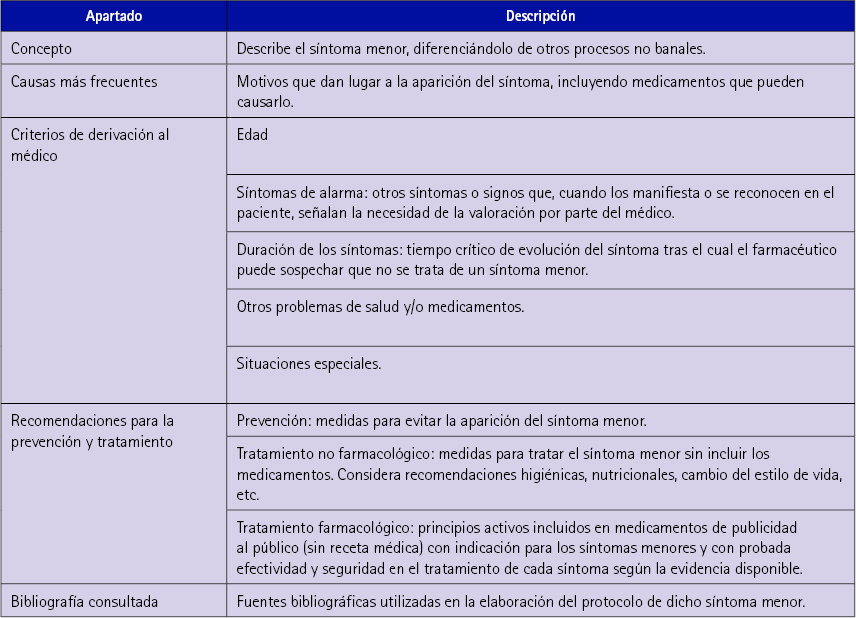
Tabla 2 Estructura utilizada en la descripción de cada síntoma menor
Respecto a la estructura considerada para cada uno de los síntomas, se amplió la información considerada en cada caso para contemplar la información incluida en la tabla 2.
En el apartado, causas más frecuentes, se incluyó un listado de medicamentos que podían causar el síntoma menor. En general, los medicamentos no son la causa más frecuente, sin embargo, desde la perspectiva farmacéutica, este tipo de información resulta de gran utilidad práctica, incluso para otro tipo de servicios, como es el caso del seguimiento farmacoterapéutico.
Además, se añadió un nuevo apartado al final de “Principios activos” que consideraba todos principios activos incluidos, así como indicaciones y dosis autorizadas de los medicamentos para dispensar sin receta médica, las desventajas de su uso (efectos adversos muy frecuentes), las contraindicaciones absolutas e interacciones de relevancia clínica, y la información para un uso correcto por parte del paciente. Se incluyeron tanto tratamientos con un único principio activo como aquellos en asociación.
Para la elaboración de la guía se tuvieron en cuenta tanto la población diana (aquellas personas que acudieran a la farmacia consultando por un síntoma menor o demandando un medicamento para un problema de salud autodiagnosticado), como los profesionales sanitarios que podrían hacer uso de ésta (farmacéuticos comunitarios). La redacción y presentación de la guía se realizó de forma ordenada, clara y práctica, a modo de cuaderno para facilitar su utilización durante la prestación de SIF en la farmacia comunitaria. En el Anexo 1 se incluye el primer síntoma menor de los protocolos a modo de ejemplo.
Discusión
Para conseguir los mejores resultados en salud de las personas es fundamental el trabajo coordinado y sinérgico de los profesionales sanitarios. Por lo tanto, para que el SIF sea seguro y efectivo, la actuación del farmacéutico debe de estar orientada por criterios científicos y técnicos consensuados entre médicos y farmacéuticos. Con este propósito, la guía elaborada recoge los aportes y criterios consensuados para contribuir a la mejora continua de la actuación del farmacéutico en el manejo de síntomas menores en pacientes sin riesgo, con énfasis en la definición de indicadores que determinen la necesidad de derivar el paciente al médico de atención primaria.
Cuando un paciente tiene un problema de salud, decide en función de su autonomía qué va a hacer para tratar de resolverlo (automedicación o acudir a un profesional sanitario). En muchas ocasiones, especialmente cuando percibe el problema de salud como banal, acude al farmacéutico para que éste decida sobre la solución más adecuada a su problema. En este contexto, los objetivos del farmacéutico son, en primer lugar, valorar si el problema de salud por el que consulta el paciente es un síntoma o trastorno banal (valoración del riesgo); en segundo lugar, indicar al paciente la opción más adecuada para resolver su problema de salud, incluyendo la derivación al médico (paciente con riesgo), la indicación de un medicamento sin necesidad de prescripción médica o de medidas no farmacológicas (paciente sin riesgo). Por último, proporcionar la información necesaria al paciente y protegerlo frente a la posible aparición de problemas de salud asociados a la medicación, detectando y corrigiendo sus causas prevenibles. Los criterios de derivación son indispensables, ya que el uso de medicamentos publicitarios puede retrasar la consulta del paciente al médico por problemas de salud complejos. Además, un elevado número de médicos desconocen el uso que hacen los pacientes de medicamentos publicitarios, lo que puede provocar que haya problemas de salud que no sean diagnosticados o problemas de salud no controlados por el mal uso de dichos medicamentos publicitarios.
Las derivaciones al médico de atención primaria o servicio de urgencias realizadas durante el SIF son fundamentales para garantizar la seguridad del paciente detectando aquellos casos no banales que precisan de diagnóstico médico. En un estudio llevado a cabo en España en el año 2003 (8), se identificó que el farmacéutico realizó derivaciones en el 19,4 % de las consultas del servicio, en el 5,2 % se dispensó algún medicamento o producto de parafarmacia previamente. En otro estudio posterior publicado en 2011 (9) se identificó que esta cifra tan solo ascendió al 2,4 %, aunque se estimó además que casi en el 10 % de las consultas se les recomendó un medicamento y seguidamente fueron derivados al médico. Estas cifras están lejos del dato aportado en el último estudio realizado a nivel nacional por la Sociedad Española de Farmacia Familiar y Comunitaria (SEFAC) en 2015 (10), en el que se identificó una derivación del 29 % de los pacientes; este estudio además indicaba que tan solo en el 7 % (11) de las consultas del SIF cuya intervención era la derivación al médico, el farmacéutico generaba un informe para el paciente. Todo ello pone de manifiesto la variabilidad existente en la derivación a otros profesionales sanitarios dentro del SIF y la necesidad de protocolos consensuados con médicos para su disminución.
Además, en los casos en los que el farmacéutico considere que el síntoma menor requiere de un medicamento, la elección del principio activo debe estar basada en la mejor evidencia científica disponible. Por ello, el cumplimiento de esta actividad por parte del farmacéutico, requiere de conocimientos actualizados sobre los principios activos disponibles sin receta médica, especialmente sobre su efectividad y seguridad en el tratamiento de los trastornos menores. Además de la selección del medicamento más adecuado para el paciente, el farmacéutico debe proporcionar una información mínima sobre el objetivo del tratamiento, la pauta, la posología, la duración del mismo y qué hacer en caso de no mejoría o empeoramiento.
El servicio implica un buen uso de los medicamentos, pues todos ellos, tanto de prescripción como publicitarios, deben saber manejarse adecuadamente y utilizarse solo cuando realmente sean necesarios (muchos síntomas menores no precisan tratamiento farmacológico). La presencia del farmacéutico es una garantía para alcanzar este objetivo. Además, esto también puede ayudar a una automedicación responsable por parte de la población, evitando el consumo de medicamentos en las situaciones en las que no estén indicados y puedan poner en riesgo la salud del paciente.
La principal limitación de este estudio se basó en el hecho de que no fuese una revisión sistemática de la bibliografía, una mejora que podría realizarse en el futuro, así como una evaluación externa de dicha guía mediante el instrumento AGREE (12), con el fin de evaluar la calidad y el grado de recomendación.
El paso siguiente tras la elaboración de esta guía debía ser la evaluación de su impacto clínico y humanístico en el paciente. Para ello se puso en marcha el programa INDICA+PRO (5).
Conclusión
El documento desarrollado mediante colaboración entre profesionales de la medicina y la farmacia es una herramienta que contribuye a la mejora de la actuación del farmacéutico en el manejo de los síntomas menores desde la farmacia comunitaria, con énfasis en la definición de indicadores que determinan la necesidad de derivar el paciente al médico de atención primaria. Con esta guía se pretende mejorar la labor asistencial del farmacéutico comunitario reforzando el SIF.
Financiación: el proyecto INDICA+PRO fue financiado por la Sociedad Española de Farmacia Familiar y Comunitaria (SEFAC) y el Muy Ilustre Colegio Oficial de Farmacéuticos de Valencia (MICOF). Ninguna de las organizaciones influyó en el diseño del estudio, la interpretación de los datos, la escritura del manuscrito o la decisión de enviarlo a publicación.
Referencias bibliográficas
1. Faus Dáder, MJ, Amariles Muñoz P, Martinez-Martinez F et al Atención farmacéutica servicios farmacéuticos orientados al paciente. ISBN: 978-84-16992-59-1.
2. Foro de Atención Farmacéutica en Farmacia Comunitaria. Sexto comunicado Foro AF-FC, SERVICIOS PROFESIONALES FARMACÉUTICOS ASISTENCIALES. Madrid: 2016. Disponible en: https://www.portalfarma.com/inicio/serviciosprofesionales/forofarmaciacomunitaria/comunicaciones/Documents/2016-6o-Comunicado-FORO-AF-FC-Servicios-Profesionales-Farmaceuticos-Asistenciales.pdf
3. Foro de Atención Farmacéutica en Farmacia Comunitaria, panel de expertos. Guía práctica para los Servicios Profesionales Farmacéuticos Asistenciales en la Farmacia Comunitaria. Madrid: Medea; 2019.
4. Organización Mundial de la Salud (OMS). El papel del farmacéutico en el autocuidado y la automedicación. Reporte de la 4ª Reunión del Grupo Consultivo de la OMS sobre el papel del farmacéutico. La Haya: Organización Mundical de la Salud; 1998.
5. Amador-Fernández N, Baixauli-Fernández VJ, Climent-Catalá MT et al. INDICA+PRO, informe sobre la evaluación del impacto clínico, humanístico y económico del servicio de indicación farmacéutica en el ámbito de la farmacia comunitaria. Granada: Grupo de Investigación en Atención Farmacéutica; 2019.
6. Baos V, Faus Dáder MJ et al. Protocolos de Indicación Farmacéutica y Criterios de Derivación al Médico en Síntomas Menores. Granada: Grupo de Investigación en Atención Farmacéutica de la Universidad de Granada; 2008.
7. Faus Dáder, MJ, Gómez Martínez JC, Martínez Martínez F et al. Protocolos de Indicación Farmacéutica y Criterios de Derivación al Médico en Síntomas Menores. Granada: Editorial Técnica Avicam; 2018.
8. Baixauli-Fernández VJ, Barbero-González A, Salar-Ibáñez L. Las consultas de indicación farmacéutica en la Farmacia Comunitaria. Pharm Care Esp. 2005;7(2):54-61.
9. Ocaña A. Efectividad del proceso estructurado de asesoramiento en síntomas menores frente al asesoramiento habitual en Farmacias Comunitarias españolas [Tesis Doctoral]. Granada: Universidad de Granada, 2011.
10. Salar Ibáñez L, Espejo Guerrero J, Gómez Martínez J, Prats Más R, Eyaralar Riera T, Barbero González A. Criterios de derivación a un servicio médico en ‘I-VALOR’. Farmacéuticos Comunitarios. 2016; 8(Suplemento 1).
11. González Hernández P, Moreno Fernández P, Gómez Martínez JC, Salar Ibáñez L, Prats Mas R, Barbero González A, Espejo Guerrero J, Eyaralar Riera T. I-valor: Indicación Farmacéutica en erosiones cutáneas. Farmacéuticos Comunitarios. 2016; 8(Suplemento 1).
12. Development and validation of an international appraisal instrument for assessing the quality of clinical practice guidelines: the AGREE project. Qual Saf Health Care. 2003 Feb;12(1):18-23. doi:10.1136/qhc.12.1.18
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


