- La revista
- bb8587 adidas women sneakers new release
- Latest Nike Air Max 97 Trainer Releases & Next Drops , Nike Air Jordan Retro I High OG Black Metallic Gold 2020 , IetpShops
- IetpShops , adidas Running Spring/Summer 2010 Preview Oscillate & Regulate , Tênis Adidas Originals Nmdr1 Preto Branco
- Украина #117281285 , missy elliot adidas tracksuit pants , Женский спортивный костюм adidas — цена 989 грн в каталоге Спортивные костюмы ✓ Купить женские вещи по доступной цене на Шафе
- IetpShops Denmark - Asymmetrical body with logo ADIDAS fy3960 Originals - adidas fy3960 Performance 720
- adidas y 3 qasa high triple black
- a ma maniere air jordan 1 high do7097 100 release date
- buy air jordan 1 twist panda cd0461 007 store list
- nike dunk low university blue
- buy nike dunk low purple pulse dm9467 500 shoes online
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2023 Jan 02;15(1):13-21. doi: 10.33620/FC.2173-9218.(2023).03
Estudio sobre el empleo de sistemas personalizados de reacondicionamiento para mejorar los valores de tensión arterial en pacientes hipertensos
INTRODUCCIÓN
La hipertensión arterial (HTA) es la mayor causa evitable de enfermedad cardiovascular (ECV) y de mortalidad en todo el mundo (1). En España, el 42,6 % de la población mayor de 18 años es hipertensa, siendo más frecuente en los varones que en las mujeres. La HTA rara vez se produce sola y con frecuencia se asocia a otras patologías que a su vez aumentan el riesgo cardiovascular, como la dislipemia o la diabetes. La prevalencia de HTA aumenta con la edad, así, más del 60 % de las personas de más de 60 años la padecen (2).
Actualmente, en España los mayores de 65 años suponen en torno al 20 % de la población censada (3). Este grupo de población presenta dos características importantes fuertemente relacionadas: la pluripatología (es decir, la presencia simultánea de 2 o más enfermedades crónicas) y la polimedicación (el consumo de 5 o más medicamentos durante 6 o más meses) (4). A este respecto, se ha demostrado la existencia de una relación entre la edad avanzada, la pluripatología y la polimedicación con un aumento de la falta de adherencia (5) responsable de múltiples consecuencias, tanto clínicas como económicas, derivadas del incremento de la mortalidad y la morbilidad observada en los pacientes no cumplidores (6). De hecho, reducir la falta de adherencia a la medicación y, en concreto, a la medicación para controlar la HTA, es uno de los objetivos propuestos por la Organización Mundial de la Salud (OMS) desde el año 2003 (7).
Según el Análisis Nacional de la Adherencia al Tratamiento en Patologías Crónicas, que analiza los datos de 12 enfermedades crónicas, entre las que se encuentra la HTA, el 51,6 % de los pacientes españoles no es adherente a los tratamientos (8). De hecho, a pesar de que el 88,3 % de los hipertensos diagnosticados tienen prescrita medicación para controlar su HTA, solo el 30 % tiene la presión arterial controlada, posiblemente por una falta de adherencia al tratamiento (2).
En los últimos años se han llevado a cabo múltiples intervenciones con el fin de mejorar estos datos de adherencia, obteniéndose resultados dispares (7,9–14). Un metaanálisis analizó 771 de estas intervenciones realizadas en todo el mundo y entre sus resultados destaca que aquellas intervenciones realizadas por los farmacéuticos comunitarios (FC) aumentaban de manera significativa la adherencia al tratamiento de los pacientes frente a aquellas realizadas por otros profesionales sanitarios (15). Entre las intervenciones realizadas por el FC, cabe destacar la implantación de sistemas personalizados de reacondicionamiento (SPD), que permiten no solo intentar mejorar la adherencia, sino que también pueden evitar la aparición de otros problemas relacionados con los medicamentos (PRM), como la toma equivocada de un fármaco o las sobredosificaciones, frecuentes en los ancianos polimedicados (16).
La elaboración de SPD es un acto postdispensación que el FC lleva a cabo bajo su responsabilidad personal, regulado por el artículo 86.1 del Real Decreto legislativo 1/2015, de 24 de julio, por el que se aprueba el texto refundido de la Ley de garantías y uso racional de los medicamentos y productos sanitarios (17). A pesar de la posible mejora de la adherencia que se puede obtener al emplear los SPD, solo se han encontrado en la bibliografía un número reducido de estudios que analicen la mejora de la adherencia con este sistema (18,19). Es por ello que en este trabajo nos planteamos el objetivo de analizar la mejora de la adherencia en pacientes polimedicados con HTA no controlada al emplear SPD frente a un grupo control medido mediante la mejora de los valores de presión arterial (PA) de los participantes. Además, como objetivos complementarios se analizaron, entre otros, conocer el grado de satisfacción de los pacientes con el SPD (valorada en una escala de Likert en la visita final) y calcular y comparar el coste de la medicación antihipertensiva descrita (estos objetivos se describirán con mayor profundidad en próximas publicaciones).
Métodos
Información general
Estudio epidemiológico, multicéntrico en el que participaron 35 farmacias comunitarias que fueron asignadas al grupo control o al grupo intervención (grupo SPD) y que hicieron un seguimiento de los pacientes durante 6 meses. La aleatorización se hizo mediante agrupamientos; es decir, cada una de las farmacias incluía a todos sus pacientes en el grupo control o en el grupo SPD dependiendo del grupo que se le hubiese asignado previamente. Para la asignación de cada farmacia a su grupo correspondiente, se aparearon de dos en dos las farmacias con características similares respecto a su población (barrio, rural, urbanas o de costa), de forma que, tras aleatorizar a una de ellas en el grupo control o intervención, la otra quedaba incluida en el grupo opuesto (18 en el grupo SPD y 17 en el grupo control).
Criterios de inclusión/exclusión en el estudio
Para su inclusión en el estudio, ya fuera en el grupo control o SPD los pacientes debían poseer los siguientes criterios de inclusión:
1. Pacientes mayores de 55 años.
2. Paciente polimedicado (más de 6 medicamentos diariamente de forma continuada durante un periodo igual o superior a 6 meses).
3. Paciente en receta electrónica desde hace al menos 3 meses.
4. Paciente con HTA en tratamiento de más de tres meses de duración, no controlada en el momento de la visita inicial.
Se considera HTA no controlada (1) cuando:
a. Los niveles de presión arterial sistólica (PAS)/ diastólica (PAD) se encuentran por encima de 140/90 mm de mercurio.
b. Los límites de PAS/PAD controlada deben ser inferiores a 130/80 cuando se dan las siguientes circunstancias: un evento cardiovascular previo, nefropatía establecida, diabetes, pacientes con 3 o más factores de riesgo cardiovascular (sexo varón, edad por encima de 55 años en varón o 65 en la mujer, tabaquismo, dislipemia, antecedentes familiares de enfermedad cardiovascular temprana), insuficiencia cardíaca o pacientes con síndrome metabólico.
La presión arterial debe ser medida con un tensiómetro validado por la Sociedad Europea de Hipertensión (ESH) y realizar 2-3 mediciones en las condiciones adecuadas según establecen las guías internacionales (1,20).
Se excluyeron del estudio:
1. Pacientes en tratamiento con antipsicóticos.
2. Pacientes con alguna discapacidad física o mental que le impidan acudir a la farmacia comunitaria para participar en el proyecto.
3. Pacientes que estén ya recibiendo el servicio de preparación de SPD.
El farmacéutico procedió al recuento de comprimidos no consumidos que se encontraban en el SPD devuelto por el paciente, lo que ha permitido calcular el cumplimiento terapéutico del paciente (se considera no cumplidor si se encuentra por debajo del 80 % de cumplimiento).
La adherencia se ha valorado mediante una versión del test de Morisky-Green (anexo) (21,22) que se aplicó en cada una de las visitas (visita inicial, 1 mes, 3 meses y 6 meses).
Anexo. Test de Morisky-Green
Desarrollo del estudio
PRIMERA VISITA
Se recogieron los siguientes datos:
- Variables sociodemográficas: edad, sexo, nivel de estudios, provincia, país de origen.
- Número de ingresos hospitalarios en el año previo. Estos datos fueron recabados preguntando al propio paciente.
- Factores de riesgo cardiovascular, diabetes mellitus, infarto agudo de miocardio previo, hábitos tóxicos, nefropatías, dislipemias, cardiopatías, accidentes cerebrovasculares, peso y talla). Estos datos fueron recabados preguntando al propio paciente.
- Medicación (antihipertensiva o no) que toma por principio activo, según datos de receta electrónica y preguntando al propio paciente.
- Toma de la presión arterial (3 mediciones según las recomendaciones de la ESH), siempre con el mismo aparato y en el mismo rango de horario. Realizándose un cálculo del valor promedio de las tres medidas.
- Se solicitó al paciente los resultados de una analítica reciente y se registraron los datos de colesterol total y HDL.
- Se les pasó el test de Morisky-Green adaptado para valorar el grado de adherencia basal al tratamiento.
- A los pacientes que acudieron a una farmacia que resultó aleatorizada al grupo control, se dispensó de la manera habitual, como al resto de los pacientes de la farmacia.
- A todos los pacientes (tanto los aleatorizados al grupo SPD como los del grupo control) se les proporcionó una información estandarizada sobre la hipertensión arterial y firmaron el consentimiento informado.
- Se valoraron y anotaron las sospechas de reacciones adversas.
SEGUNDA VISITA Y SUCESIVAS (al mes y los 3 meses)
En ambos grupos
- Toma de la presión arterial (3 mediciones según las recomendaciones de la ESH).
- Test de Morisky-Green adaptado.
- Registro de cambios en la medicación.
- Anotación de sospechas de reacciones adversas.
En el grupo intervención con SPD
- Dispensación de la medicación con SPD.
ÚLTIMA VISITA (a los 6 meses)
En ambos grupos
- Test de Morisky-Green adaptado.
- En aquellos pacientes de los que no se dispuso de una analítica al final del estudio, se llevó a cabo una determinación de HDL mediante Sistema Cobas b101 (Roche Diagnostics).
- Toma de la presión arterial (3 mediciones según las recomendaciones de la ESH).
- Registro de cambios en la medicación.
- Anotación de sospechas de reacciones adversas.
- Realización de encuesta de satisfacción del farmacéutico.
En el grupo Intervención con SPD
- Dispensación de la medicación con SPD.
- Valoración de la satisfacción del paciente con el SPD.
- Tiempo empleado en la dispensación de la medicación con SPD.
VISITA CADA 15 DÍAS
Solo grupo intervención SPD
- Dispensación de la medicación (entrega y recogida del SPD cada 15 días durante los 6 meses de seguimiento).
La tabla 1 recoge un resumen de los datos recogidos en cada una de las visitas llevadas a cabo.
Tabla 1. Cronograma de datos recogidos en cada visita
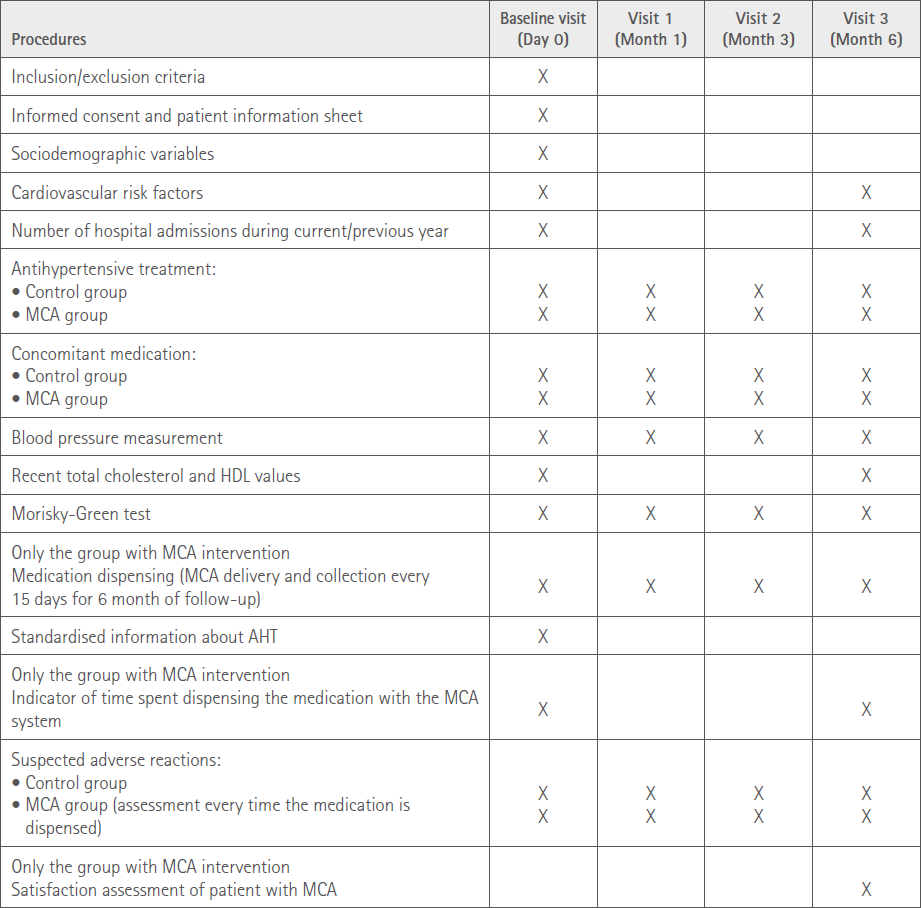
Cálculo de la muestra
Dado que la intervención consistió en un servicio de preparación de la medicación que no modifica el tratamiento antihipertensivo, sino que simplemente puede influir en conseguir una mejor adherencia, el impacto que puede tener sobre la tensión arterial se estimó que sería menor que el propio de los ensayos clínicos comparativos entre distintos principios activos. Por este motivo, se estimó el tamaño de la muestra para detectar un cambio de 8 mmHg entre la presión arterial sistólica basal y la final (a los 6 meses). Aceptando un error bilateral alfa de 0,05 y un error beta inferior al 0,2, serían necesarios 123 pacientes en el primer grupo y 123 en el segundo para detectar una diferencia igual o superior a 8 unidades (en mmHg) entre la medida basal y la final de presión arterial sistólica (PAS). Se asumió que la desviación estándar común sería de 20. Se estimó una tasa de pérdidas de seguimiento del 20 %.
La muestra final válida para análisis fue de 88 pacientes en el grupo SPD y de 107 en el grupo control.
Análisis
Se realizó un análisis descriptivo de todas las variables y se evaluó la comparabilidad de los grupos en situación basal. La evaluación de la tensión arterial se realizó a partir del cálculo de la media de las 3 mediciones realizadas en cada paciente en posición sentada. Para el análisis de la variable principal, se llevó a cabo un análisis de la covariancia tomando la medida basal de tensión arterial como covariado, el grupo de intervención como variable independiente y la medida final a los 6 meses como variable dependiente (previa verificación de su normalidad). También se analizó el cambio respecto a la medida a los 3 meses. Las variables continuas fueron categorizadas y se estudió la asociación entre los resultados principales y las variables independientes mediante regresión logística univariada. Posteriormente, todas las variables con p<0,05 se incluyeron en un modelo multivariante calculándose los odds ratio y sus correspondientes intervalos de confianza del 95 %. Para ello se utilizó el modelo de inclusión de variables de paso adelante. Los análisis se realizaron mediante el programa Statistical Analysis Software versión 9.4. Los responsables de llevar a cabo el análisis estadístico no conocían las identidades de los pacientes ni el grupo en el que habían sido aleatorizados.
Clasificación del estudio y CEIC que lo evalúa
El protocolo de este estudio se envió a la Agencia Española del Medicamento y Productos Sanitarios (AEMPS) para su clasificación y fue clasificado como Estudio EPA-SP, dado que se trata de un seguimiento prospectivo de pacientes, aunque el factor principal de exposición no es un fármaco, sino que lo que se valora es el impacto clínico y económico de un servicio–realización de un SPD.
El estudio fue aprobado por el CEIC regional de la Comunidad de Madrid, de Castilla-La Mancha y de Cataluña.
Aspectos éticos/protección de los sujetos participantes
El estudio se llevó a cabo de acuerdo con los requerimientos expresados en la Declaración de Helsinki (revisión de Seúl, octubre de 2008) así como la legislación vigente en España de acuerdo con lo dispuesto en la orden ministerial SAS/3470/2009, relativa a la realización de estudios observacionales. El tratamiento, la comunicación y la cesión de los datos de carácter personal de todos los sujetos participantes se ajustó a lo dispuesto en la Ley Orgánica 15/1999, de 13 de diciembre, de protección de datos de carácter personal. Como consideraciones generales, todas las partes implicadas en este estudio aceptaron las normas éticas nacionales e internacionales sobre investigación. El protocolo fue sometido a la evaluación de un CEIC, previamente al inicio de la inclusión de los pacientes. Cualquier dato requerido por el protocolo podía estar sujeto a auditorias por el promotor, organizaciones independientes y/o autoridades competentes, pero la confidencialidad de los datos de acuerdo a la ley anteriormente citada fue siempre condición indispensable.
Resultados
Participación y seguimiento
En el estudio participaron un total de 35 farmacias comunitarias, 17 en el grupo control y 18 en el grupo SPD, con un reclutamiento de 107 y 88 pacientes respectivamente, todos ellos permanecieron hasta el final del estudio y no había diferencias significativas relevantes entre ambos grupos. La edad media de los participantes fue de 76,4 DE 8,9 y el 57,4 % eran mujeres. Al inicio del estudio no se encontraron diferencias significativas respecto a las comorbilidades que presentaban los pacientes, sin embargo, los pacientes incluidos en el grupo SPD habían tenido un mayor número de ingresos hospitalarios en los 12 meses previos a la inclusión en el estudio. Las comorbilidades presentes en cada grupo de estudio y su evolución fueron similares en ambos grupos, así como los ingresos hospitalarios. Todos estos datos se recogen en la tabla 2.
Tabla 2. Tabla resumen de las comorbilidades/antecedentes e ingresos hospitalarios basales
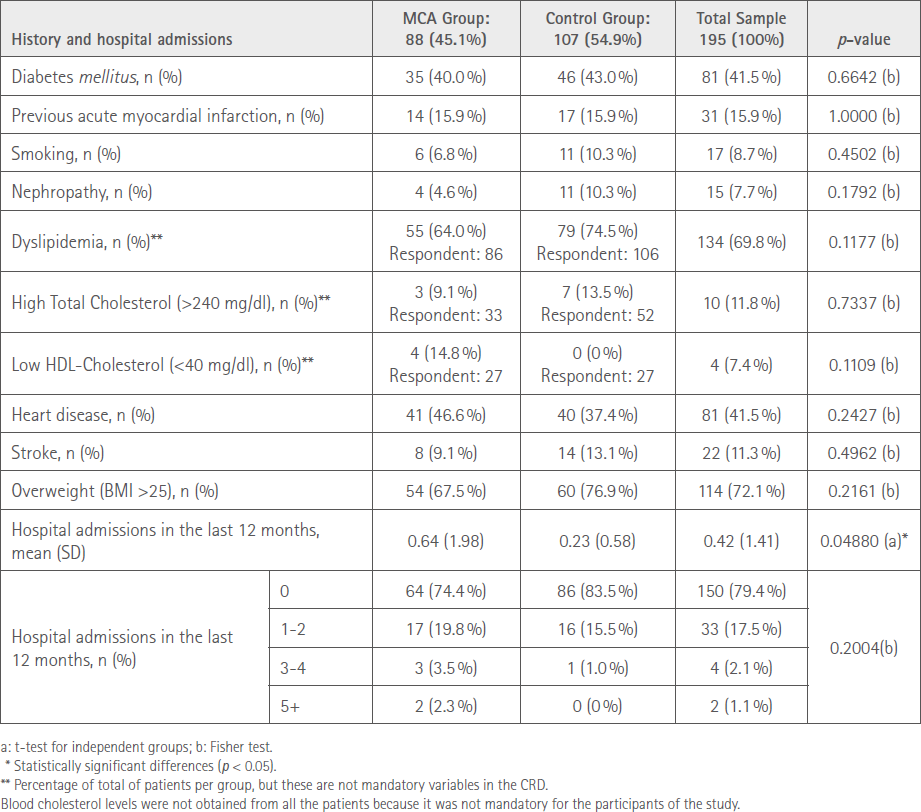
Adherencia
En situación basal, de acuerdo con los criterios de selección del estudio, el 0 % de los pacientes eran adherentes a la medicación, aumentando la adherencia en ambos grupos desde la primera visita (100 %, 100 % y 98,9 % en el grupo SPD vs. 92,5 %, 96,3 % y 95,3 % en el grupo control al mes, 3 meses y 6 meses respectivamente). Solo se encontraron diferencias significativas respecto a la adherencia en la visita realizada al mes del inicio de estudio (p-valor entre grupos= 0,00087).
Tratamientos
El número total de tratamientos prescritos para la PA descendió de forma significativa a lo largo del estudio en el grupo control (8,5 vs. 7,8 entre la primera y la última visita; p=0,0075) pero no en el grupo SPD, que permaneció constante (8,9 vs. 8,9; p=0,9321). Respecto a la medicación No antihipertensiva aumentó de forma significativa a lo largo del estudio en el grupo SPD (4,7 vs. 6,5) pero no en el grupo control (5,3 vs. 5.6). Respecto a la medicación para controlar la HTA, se produjo un descenso significativo en ambos grupos, pero no entre ambos grupos. (4,3 vs. 2,4 en el grupo SPD frente a 3,1 vs. 2,3 en el grupo control).
Evolución de la presión arterial
Como se puede observar en la tabla 3, la PA disminuyó en ambos grupos.
Tabla 3. Tabla resumen de los valores medios de PA en los diferentes grupos a lo largo del estudio
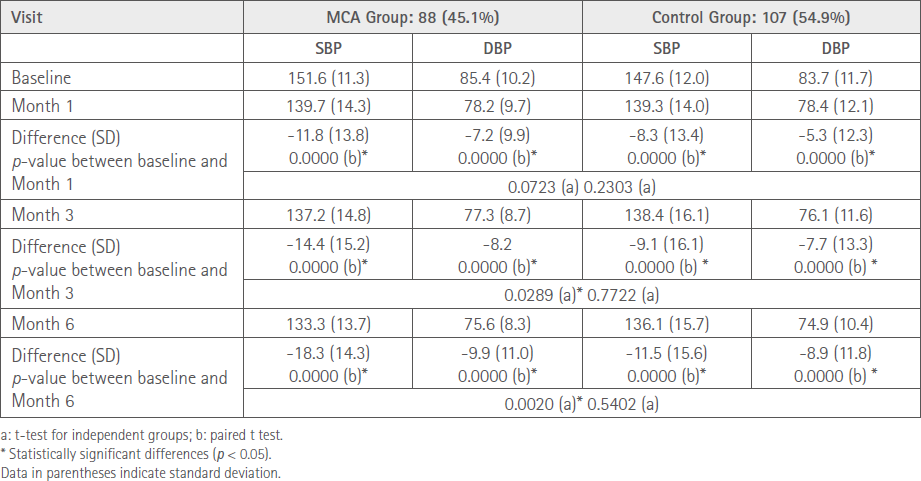
Los pacientes del grupo SPD disminuyeron su PAS en 18,3 mmHg vs. 11,5 mmHg en el grupo control entre la situación basal y a los 6 meses. Ambos datos son estadísticamente significativos y la diferencia entre grupos es también estadísticamente significativa (P=0,0020).
Igualmente, los pacientes del grupo SPD disminuyeron su PAD en 9,9 mmHg vs. 8,9 mmHg en el grupo control entre la situación basal y a los 6 meses. Ambos datos son estadísticamente significativos y la diferencia entre grupos no alcanza significación estadística.
Un 47,7 % de los pacientes del grupo SPD alcanzaron el control de la presión arterial a los 6 meses versus un 39,3 % del grupo control. Se observó un aumento significativo en el grupo SPD (tabla 4).
Tabla 4. Evolución del control de la presión arterial según grupo de estudio
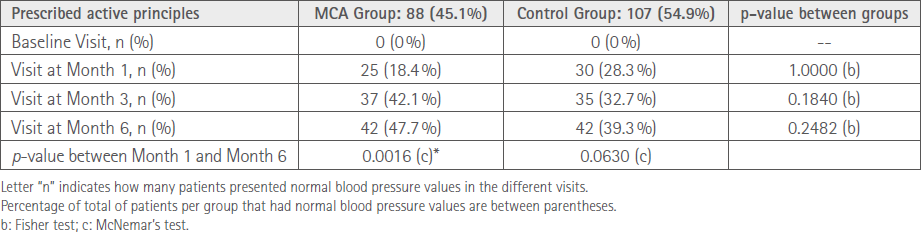
Discusión
Este trabajo muestra resultados controvertidos respecto a nuestra hipótesis inicial. Por un lado, tanto el grupo control como el SPD han sufrido un descenso en sus niveles de PA, tanto PAS como PAD, aunque fue significativamente mayor en el grupo SPD. Esto puede explicarse por varios motivos, en primer lugar, varios estudios han demostrado que la correcta dispensación por parte del FC (ofreciendo información sobre el medicamento, la patología y realizando educación sanitaria), así como la realización de entrevistas farmacéutico-paciente, mejora los niveles de PA de los pacientes frente a aquellos a los que solo se les daba el medicamento sin ningún tipo de información (9,15). Otro hecho que también podría ser responsable de este descenso de la PA es la toma regular de la tensión, que se produce en ambos grupos al menos 4 veces y que también se ha perfilado como un factor capaz de descender los niveles de PA(11), quizás los pacientes, al ser más conscientes de que sus valores de PA no son los adecuados, deciden tomar la medicación para compensarlos. Por otro lado, otro de los factores que parece más determinante en este trabajo es el aumento de los niveles de adherencia; sin embargo, aunque en ambos grupos se ha alcanzado prácticamente los mismos niveles de adherencia, los valores de PA en el grupo SPD son significativamente menores que en el grupo control. Esto se puede deber a la diferente forma en el que se han medido los niveles de adherencia en ambos grupos. Así, en el grupo SPD los niveles de adherencia se han medido mediante técnicas objetivas como son el contaje de la medicación devuelta, mientras que en el grupo control únicamente se ha empleado el test de Morisky-Green adaptado, un test que, aunque está validado, no es tan eficaz detectando la falta de adherencia como lo son los métodos directos (23,24).
El empleo de SPD y la intervención farmacéutica derivada de su realización, producen una mejora del control de
diversas patologías crónicas analizadas en diferentes artículos de la bibliografía (25), y, como no podía ser de otra manera, de los niveles de PAS como se ha comprobado en este trabajo; sin embargo, son necesarios más estudios. Otro de los factores a favor del empleo del SPD es que resultan bastantes costo-efectivos; en nuestro trabajo el coste acumulado de la medicación antihipertensiva fue casi 100 euros menor en el grupo SPD que en el grupo control (201,03 € grupo control vs. 109,34 € grupo SPD), hecho demostrado en múltiples trabajos (19,26,27). Lo que parece indiscutible es que el empleo de SPD se ha postulado como una herramienta fácil de usar, que mejora la vida de los pacientes al hacerlos más autónomos y mejora su percepción sobre el estado de salud, a la vez que disminuye los efectos secundarios asociados a la medicación (28,29).
Agradecimientos
Este proyecto ha podido llevarse a cabo gracias a la participación de los siguientes farmacéuticos comunitarios a los que agradecemos su participación: Arenas Benítez, I.; Cámara, R.; Carpintero Lozano, J.L.; Carreras Font, M.; Catalá Cerdá, A.; Chacón Hernández, J.; De Diego Colilla, V.; De Diego Martínez, C.; Dorca García, M.; Ferreres Gimeno, M.; Gallego Rivas, M.M.; Gil Sáenz, E.; Girones Saderra, M.; González Escanilla, S.; Gutiérrez Muñoz, L.; López-Grado Vela, S.; Manzano García. M.; Martín, N.; Martínez Catalá, N.; Méndez Mora-Figueroa, P.; Merencio Naudin, E.; Mestres Pedret, J.; Murillo Moya, L.; Nasarre Begueria, N.; Palomeque Fernández, JL.; Pruja Mach, M.D.; Purgimon Feliu, JL.; Rigola Garrofe, D.; Santaeugenia, MR.; Selva, C.; Sierra Alcañiz, I.; Simo Mas, R.; Sotoca Orgaz, M.; Vega Viejo, P. y Xalabarder Angli, A. En especial los autores quieren agradecer a Montserrat Iracheta Todó por su especial implicación en la realización de este proyecto.
REFERENCIAS BIBLIOGRÁFICAS
1. Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, et al. 2018 Practice Guidelines for the management of arterial hypertension of the European Society of Hypertension and the European Society of Cardiology: ESH/ESC Task Force for the Management of Arterial Hypertension. J Hypertens. 2018 Dec;36(12):2284–309. doi:10.1097/HJH.0000000000001961
2. Menéndez E, Delgado E, Fernández-Vega F, Prieto MA, Bordiú E, Calle A, et al. Prevalencia, diagnóstico, tratamiento y control de la hipertensión arterial en España. Resultados del estudio Di@bet.es. Rev Esp Cardiol. 2016;69(6):572–8. doi:10.1016/j.recesp.2015.11.036
3. Instituto Nacional de Estadística. [Internet]. 2020. Disponible en: https://www.ine.es/ss/Satellite?L=es_ES&c=INESeccion_C&cid= 1259926457058&p=1254735110672&pagename=ProductosYServicios%2FPYSLayout¶m1=PYSDetalle¶m3=1259924822888
4. Núñez Montenegro AJ, Montiel Luque A, Martín Aurioles E, Torres Verdú B, Lara Moreno C, González Correa JA. Adherencia al tratamiento en pacientes polimedicados mayores de 65 años con prescripción por principio activo. Aten Primaria. 2014;46(5):238–45 doi:10.1016/j.aprim.2013.10.003
5. Leslie KH, McCowan C, Pell JP. Adherence to cardiovascular medication: a review of systematic reviews. J Public Health (Oxf). 2019 Mar;41(1):e84–94. doi:10.1093/pubmed/fdy088
6. Dilla T, Valladares A, Lizán L, Sacristán JA. Treatment adherence and persistence: Causes, consequences and improvement strategies. Aten Primaria. 2009;41(6):342–8. doi:10.1016/j.aprim.2008. 09.031
7. Kisa A, Sabaté E, Nuño-Solinís R. ADHERENCE TO LONG-TERM THERAPIES : Evidence for action. 2003. Disponible en: https://www.researchgate.net/publication/318679616_ADHERENCE_TO_LONG-TERM_THERAPIES_Evidence_for_action/link/59773ebb0f7e9b4016c36bbb/download
8. Viatris. Mapa de la adherencia al tratamiento en España [Internet]. Disponible en: https://www.viatrisconnect.es/-/media/Project/Common/ViatrisConnectES/pdf/MAPA-DE-LA-ADHERENCIA.pdf
9. Kini V, Ho PM. Interventions to Improve Medication Adherence: A Review. Vol. 320, JAMA. United States; 2018. p. 2461–73. doi:10.1001/jama.2018.19271
10. Xu H-Y, Yu Y-J, Zhang Q-H, Hu H-Y, Li M. Tailored Interventions to Improve Medication Adherence for Cardiovascular Diseases. Front Pharmacol [Internet]. 2020 Nov 13;11:510339. doi:10.3389/fphar.2020.510339
11. Izeogu C, Kalinowski J, Schoenthaler A. Strategies to Improve Adherence to Anti-Hypertensive Medications: a Narrative Review. Curr Hypertens Rep. 2020 Nov;22(12):105. doi:10.1007/s11906-020-01115-4
12. Elnaem MH, Irwan NA, Abubakar U, Syed Sulaiman SA, Elrggal ME, Cheema E. Impact of Medication Regimen Simplification on Medication Adherence and Clinical Outcomes in Patients with Long-Term Medical Conditions. Patient Prefer Adherence. 2020;14:2135–45. doi:10.2147/PPA.S268499
13. Moise N, Schwartz J, Bring R, Shimbo D, Kronish IM. Antihypertensive drug class and adherence: an electronic monitoring study. Am J Hypertens. 2015 Jun;28(6):717–21. doi:10.1093/ajh/hpu199
14. Schwartz JK. Pillbox use, satisfaction, and effectiveness among persons with chronic health conditions. Assist Technol. 2017;29(4):181–7. doi:10.1080/10400435.2016.1219884
15. Conn VS, Ruppar TM. Medication adherence outcomes of 771 intervention trials: Systematic review and meta-analysis. Prev Med (Baltim) [Internet]. 2017/03/16. 2017 Jun;99:269–76. doi:10.1016/j.ypmed.2017.03.008
16. Arco Ortiz de Zárate J, Saénz de Buruaga S, Núñez Babarro J. Sistemas personalizados de dosificación: funcionamiento. Farm Prof. 2008;22(1):36–40. Disponible en: https://www.elsevier.es/es-revista-farmacia-profesional-3-articulo-sistemas-personalizados-dosificacion-funcionamiento-13114982
17. Real Decreto Legislativo 1/2015, de 24 de julio, por el que se aprueba el texto refundido de la Ley de garantías y uso racional de los medicamentos y productos sanitarios. Boletín Oficial del Estado nº 177, (25/07/2015). Disponible en: https://www.boe.es/buscar/act.php?id=BOE-A-2015-8343
18. Llaves García E, Segura Beltrán MM, García-Jiménez E, Baena Parejo I. [Personalised Medication Dosage Systems for treatment compliance in patients with hypertension and dyslipidaemia]. Vol. 41, Atencion primaria. 2009. p. 472–3. doi:10.1016/j.aprim.2008.12.004
19. Serra-Prat M, Bartolomé Regué M, Fité Novellas B, Agustí Maragall C. [Efficacy of a Personalised Dosage System (PDS) in improving compliance with therapy of elderly on multiple medication]. Vol. 37, Atencion primaria. Spain; 2006. p. 524–6. doi:10. 1157/13089090
20. Gijón-Conde T, Domenech M, Bellver O, Luque R. Presión arterial. Farm Com [Internet]. 2022;14(Supl 2. Especial HTA SE-Artículos):5–12. doi:10.33620/FC.2173-9218.(2022).HTA.001
21. Rodríguez Chamorro MÁ, García-Jiménez E, Amariles P, Rodríguez Chamorro A, José Faus M. Revisión de tests de medición del cumplimiento terapéutico utilizados en la práctica clínica. Aten Primaria. 2008;40(8):413–7. doi:10.1157/13125407
22. Baturone MO, Al. (coordinador) et al. Atención a pacientes pluripatológicos [Recurso electrónico] : proceso asistencial integrado. Consejería de Salud Junta Andalucía. 2018. Disponible en: https://www.juntadeandalucia.es/sites/default/files/2020-04/1337162989aten_pluri.pdf
23. Pareja-Martínez E, Esquivel-Prados E, Martínez-Martínez F, García-Corpas JP. Questionnaires on adherence to antihypertensive treatment: a systematic review of published questionnaires and their psychometric properties. Int J Clin Pharm. 2020 Apr;42(2):355–65. doi:10.1007/s11096-020-00981-x
24. Val Jiménez A, Amorós Ballestero G, Martínez Visa P, Fernández Ferré ML, León Sanromà M. [Descriptive study of patient compliance in pharmacologic antihypertensive treatment and validation of the Morisky and Green test]. Aten primaria. 1992 Oct;10(5):767–70.
25. Mud Castelló F, Mud Castelló S, Mud Castelló MJ, Signes Mut A, Muñoz Ballester P. Colaboración de un centro sociosanitario y dos farmacias comunitarias en la revisión de la medicación y elaboración de sistemas personalizados de dosificación. Farm Com. 2018;10(2):15–20. doi:10.5672/FC.2173-9218.(2018/Vol10).002.03
26. Llaves García E, Segura Beltrán MM, García-Jiménez E, Baena Parejo I. Personalised Medication Dosage Systems for treatment compliance in patients with hypertension and dyslipidaemia TT - Sistemas personalizados de dosificación en el cumplimiento del tratamiento farmacológico de pacientes con hipertensión y dislipemias. Aten primaria [Internet]. 2009/07/08. 2009 Aug;41(8):472–3. doi:10.1016/j.aprim.2008.12.004
27. Cárdenas Valladolid J, María Mena Mateo J, Asunción Cañada Dorado M, Rodríguez Morales D, Sánchez Perruca L. Implantación y mejora de un programa de atención al mayor polimedicado en un área de atención primaria. Rev Calid Asist. 2009;24(1):24–31. doi:10.1016/S1134-282X(09)70072-7
28. Nunney J, Raynor DK, Knapp P, Closs SJ. How do the attitudes and beliefs of older people and healthcare professionals impact on the use of multi-compartment compliance aids?: a qualitative study using grounded theory. Drugs Aging. 2011 May;28(5):403–14. doi:10.2165/11587180-000000000-00000
29. Stewart D, Gibson Smith K, MacLeod J, Strath A, Paudyal V, Forbes-McKay K, et al. The experiences and beliefs of older people in Scottish very sheltered housing about using multi-compartment compliance aids. Int J Clin Pharm. 2018 Apr;40(2):394–402. doi:10.1007/s11096-017-0580-x
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


