- La revista
- adidas mercury vintage cars price list Release Date , SBD , petite adidas inventory management system flowchart
- Midnight Navy / White , lower NIKE AIR JORDAN 1 MID SE DENIM CINNABAR HEMP-WHITE - lower Nike SB Kearny Cargo Pants - IlunionhotelsShops
- Jordan 10 Retro Light Smoke Grey310805-062 , 602 Release Date - Verse 555088 - Air Jordan 1 Origin Story Spider - IetpShops
- adidas adi ease amazon prime phone
- all black jordan 13
- a ma maniere air jordan 1 high do7097 100 release date
- air jordan 4 white tech grey black fire red ct8527 100 release date
- cheap nike sb dunk high new york mets cloud grey rush blue team orange white 2022 for sale dh7155 001
- air jordan 1 retro high og university blue 555088 134
- Air Jordan 5 Racer Blue CT4838 004 Release Date Price 4
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2016 Sep 30;8(3):10-15. doi: 10.5672/FC.2173-9218.(2016/Vol8).003.05
Seguimiento farmacoterapéutico en farmacia comunitaria mediante monitorización ambulatoria de la presión arterial
Introducción
La presión arterial (PA) es la fuerza que ejerce la sangre contra las paredes de las arterias. Cuando el corazón late, bombea sangre hacia las arterias y en ese momento la presión es más alta. Es lo que se conoce como presión arterial sistólica (PAS). La PA es mínima entre dos latidos del corazón, es decir, cuando se relaja el músculo cardiaco. A este proceso se le conoce con el nombre de presión arterial diastólica (PAD).
Variación circadiana de la PA
La PA sigue un patrón de variación circadiano, con cifras más elevadas durante el periodo de actividad y más bajas durante el periodo de descanso [1,2].
En algunos pacientes no se produce este descenso fisiológico de la PA, sobre todo en aquellos con patologías asociadas que dificulten el descenso nocturno de la PA: insuficiencia renal, diabetes y apnea obstructiva del sueño fundamentalmente.
Atendiendo al descenso nocturno de presión arterial existen cuatro patrones de variación circadiana:
1. Reducción normal o dipper: las cifras promedio de PA descienden durante el periodo de descanso, entre un 10-20% respecto a las cifras promedio durante el periodo de actividad.
2. Reducción amortiguada o non dipper: el descenso es inferior al 10%.
3. Reducción extrema o extreme-dipper: el descenso es mayor al 20%
4. Aumento o riser: la PA en el periodo de descanso aumenta respecto al periodo de actividad.
El interés clínico de la MAPA radica en que permite caracterizar el riesgo cardiovascular (RCV) del paciente con mayor precisión. Los individuos con patrón non dipper presentan un perfil de RCV y de lesiones en órganos diana más desfavorable que aquellos que presentan un perfil dipper. El patrón extreme-dipper, favorece la posibilidad que ocurra un ictus hemorrágico [3].
El patrón riser, en el que la PA durante el descanso nocturno está más elevada que durante la vigilia, presenta el peor pronóstico cardiovascular y mayor riesgo de riesgo de lesión en órganos diana (LOD).
Medida de la PA
Hay varios métodos disponibles en la farmacia comunitaria (FC) para la determinación de los valores de PA: medición aislada en farmacia comunitaria (MAFC), automedida domiciliaria de PA (AMPA) y monitorización ambulatoria de PA (MAPA). Dependiendo del método de medida utilizado los valores umbrales que definen que la PA está controlada son diferentes, hecho de importancia a la hora de interpretar los valores obtenidos (tabla 1) [4].
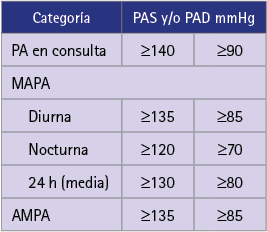
Tabla 1 Valores que definen la HTA
La MAPA permite conocer la variabilidad de los valores de PA a lo largo de las 24 horas, observando, entre otros, sus cambios durante las actividades cotidianas [1,5] y durante el periodo de descanso. Es una técnica de medida de la PA que posee una mayor sensibilidad y especificidad para realizar un correcto diagnóstico y evaluar la respuesta al tratamiento de los pacientes hipertensos [2]. También posee una mayor reproducibilidad comparada con las medidas casuales. Esta técnica de medida es la única aplicable desde la farmacia comunitaria que permite conocer la presión arterial durante el sueño.
La PA en período de descanso se ha definido como el mejor predictor de futuras enfermedades cardiovasculares de forma independiente de los valores de PA ambulatorios diurnos en pacientes hipertensos [6].
Hipertensión arterial
La hipertensión arterial (HTA) supone la elevación sostenida [4] de la PAS y/o la PAD. Se define como una PAS≥140 mmHg o una PAD≥90 mmHg, según evidencia derivada de ensayos clínicos aleatorizados que indica que, en pacientes con estos valores de presión arterial, las reducciones inducidas por tratamiento farmacológico son beneficiosas [2]. En el caso de niños y adolescentes la ausencia de datos hace que se prefiera la utilización de un sistema de percentiles. Se considera HTA cuando el valor de la PA del niño o adolescente sea superior de forma reiterada al percentil 95 [7].
La HTA es un proceso multiétnico y multifactorial, razón por la cual el 90-95% [8] de los pacientes presenta una HTA idiopática o esencial, es decir, de etiología desconocida (acción conjunta de varios factores: herencia, constitución, raza, factores psicológicos, tipo de alimentación y hábitos de vida) [9]. La prevalencia en adultos en España es de casi un 43%, llegando a un 79% en los diabéticos aunque solo el 63% de los hipertensos está diagnosticado. De éstos toma tratamiento el 88% pero solo el 30% tiene controlada la PA [10]. Es una enfermedad frecuente, asintomática, fácil de detectar, y casi siempre, de tratar, que se asocia a incapacidad, disminución de la calidad de vida, morbimortalidad por enfermedad cardiovascular y enfermedad renal terminal [11]. Esta relación ha demostrado ser cierta para todas las edades y grupos étnicos evidenciándose un incremento del riesgo cardiovascular a partir de cifras relativamente bajas: 110-115 mmHg PAS y 70-75 mmHg PAD.
Teniendo en cuenta la importancia de mantener controlada la PA dentro de los límites establecidos para evitar comorbilidades asociadas, el seguimiento farmacoterapéutico (SFT) en la farmacia comunitaria se convierte en una herramienta muy útil para conseguir el objetivo de control establecido.
Numerosas experiencias demuestran que la colaboración del farmacéutico comunitario mediante el servicio de SFT con el médico de atención primaria (MAP) contribuye a la consecución de tasas más altas de control de los valores de PA en los pacientes [12,13].
En el presente trabajo se pretende mostrar los resultados del servicio de SFT implantado en una farmacia rural de la provincia de A Coruña mediante la exposición de dos casos clínicos de seguimiento de pacientes hipertensos.
Métodos
Estudio analítico, longitudinal y prospectivo, con intervención, llevado a cabo en una farmacia comunitaria situada en el municipio de Monfero (A Coruña) entre febrero y julio de 2015.
Se seleccionaron pacientes a los que se realizó SFT y determinación de los valores de la PA (MAFC, AMPA y MAPA).
Se seleccionaron pacientes con cifras de PA elevada según umbral establecido en protocolos internacionales, con hipertensión arterial diagnosticada o no, a los que se ofreció y aceptaron el servicio de SFT.
El servicio de SFT se realizó siguiendo la Guía de Foro de Atención Farmacéutica [14] y la metodología Dáder [15].
El procedimiento de trabajo se resume en la figura 1.

Figura 1. Resumen del procedimiento de trabajo
Resultados
CASO 1: Paciente no diagnosticado de hta. rnm de necesidad de tratamiento antihipertensivo
Presentación del caso
Mujer de 38 años, que en el momento de una dispensación refiere haber sufrido dos episodios de elevación anormal de su presión arterial 3 meses atrás, con medida aislada en urgencias ≥ 180/110 mmHg. Dice estar ansiosa y padecer insomnio. Se le ofrece SFT dentro de la participación en el programa impacHta [16].
Tras firmar el consentimiento informado, se concierta una entrevista a los pocos días indicándole que venga en ayunas. Se realiza un estado de situación, registrando el historial farmacoterapéutico y los problemas de salud:
1. Depresión/ansiedad: en tratamiento con amitriptilina 10 mg (0-0-1) desde 2012 a causa de episodios reiterados de ansiedad. Control psiquiátrico de la medicación.
2. Dolor cervical: en tratamiento con ibuprofeno 600 mg (esporádico, si dolor) desde 2013.
La paciente tiene un índice de masa corporal de 23 (normopeso), no fumadora y practica ejercicio físico con regularidad (no sedentaria).
No aporta informes clínicos recientes. Se le realizan determinaciones de glucosa y colesterol: glucosa basal: 91 mg/dl, colesterol total: 165 mg/dl, por lo que se decide no incluir otras comorbilidades en su ficha.
En el test de Morisky-Green se obtiene como resultado una falta de adherencia al tratamiento ansiolítico.
Con el fin de analizar la situación actual de la presión arterial, se realizan cuatro medidas aisladas en MAFC, una de ellas en bipedestación para descartar hipotensión ortostática, con los siguientes resultados: 150/95 mmHg (FC= 82), 151/94 mmHg (FC= 80), 147/95 mmHg (FC= 79) y 149/95 (FC= 80), por lo que se le propone la realización de una MAPA durante 48 horas. El promedio de la PAS/PAD en el período de 24 horas fue de 150/91 mmHg (FC= 88), período de actividad 158/96 mmHg (FC= 93) y período de descanso 134/82 (FC= 76).
Estudio y evaluación
La paciente presenta un estado ansioso/depresivo tratado con un antidepresivo tricíclico (amitriptilina), que no parece estar obteniendo la efectividad deseada, por lo que se sospecha de un resultado negativo de la medicación (RNM) de inefectividad cuantitativa, con posibilidad de aumento de dosis. La no remisión del dolor puede ser debida al estado de ansiedad, pues éste tiene un importante componente psicosomático.
En cuanto a la PA, los resultados de la primera MAPA indican un RNM de necesidad, la paciente sufre un problema de salud como consecuencia de no recibir una medicación que necesita, por una posible HTA no diagnosticada.
Intervención/Resultado
Se deriva a la paciente al médico de atención primaria con un informe de SFT en el que se le adjunta el informe de la MAPA sugiriendo la posibilidad de una HTA no diagnosticada y de la posible inefectividad de la medicación antidepresiva. Al mismo tiempo, se adjunta al paciente información escrita de medidas higiénico-dietéticas (alimentación, ejercicio) y se refuerza la adherencia al tratamiento.
El médico decide no iniciar tratamiento antihipertensivo inmediatamente, al tratarse de una mujer joven sin otros factores de RCV, por lo que se continúa el seguimiento de los valores de PA mediante MAFC cada 15 días y se insiste en las medidas higiénico dietéticas, ya que son la base del control de los valores de PA, mientras no se apliquen medidas farmacológicas. Se le asesora para la realización de la AMPA en su domicilio durante 4-7 días. Con estos resultados y con valores de MAFC, tras dos meses de seguimiento se deriva de nuevo al médico aportando nuevo informe.
El estado de situación después de la consulta realizada por el MAP (en la que instaura medicación antihipertensiva) fue el siguiente:
Olmesartan 10 mg (1-0-0), amitriptilina 10 mg (0-0-1) e ibuprofeno 600 mg (si dolor).
Posteriormente acudió a la consulta del psiquiatra retirándole éste amitriptilina e instaurando alprazolam 0,5 mg (0-0-1). La medicación analgésica se mantiene.
Tres meses más tarde (junio 2015), se repite la MAPA (figura 2), observando que sus valores de PA se encuentran controlados: promedio PAS/PAD en periodo de 24 horas 126/80 mmHg (FC= 80), en periodo de actividad 130/85 mmHg (FC= 86) y en periodo de descanso 117/70 mmHg (FC= 69). Manifiesta igualmente una notable mejoría en su problema de ansiedad.
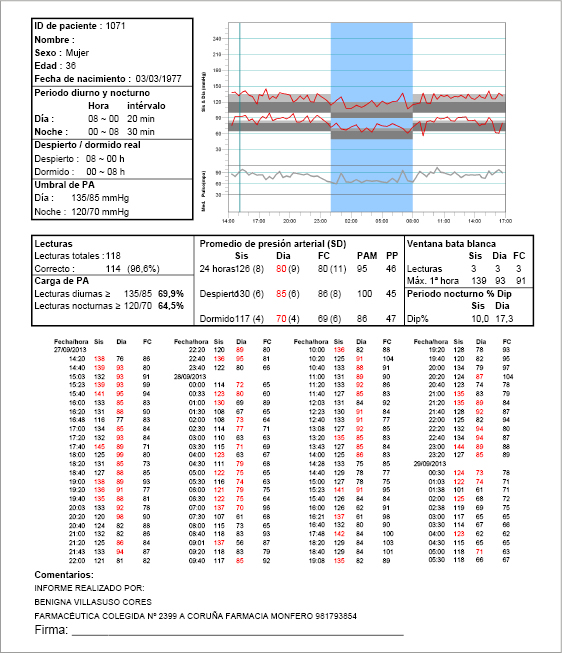
Figura 2 Hoja registro de la MAPA final Caso 1
CASO 2: Paciente hipertenso. rnm de inefectividad de tratamiento antihipertensivo
Presentación del caso
Mujer 75 años, hipertensa, diabética y asmática. Cree que la medicación que toma para la HTA no está siendo efectiva, pues se nota fatigada y refiere haber tenido valores elevados en repetidas ocasiones en la consulta médica. Se le pregunta si realiza mediciones periódicas de sus valores de PA en el domicilio y dice que no, ya que no tiene dispositivo en casa. Se le ofrece nuestro servicio de SFT y accede a participar.
Le realizamos una entrevista inicial y de su estado de situación destacamos los siguientes problemas de salud:
1. Diabetes mellitus tipo 2: en tratamiento con vildagliptina/metformina 50/1000 mg (1-0-1), desde 2003. En 2008 se le añade gliclazida 30 mg (0-1-0) para reforzar el control glucémico.
2. Asma: en tratamiento con salmeterol/fluticasona 25/250 mg (0-1-1), desde 2013. A pesar del uso correcto del inhalador se queja que le cuesta respirar en ocasiones.
3. HTA: en tratamiento con olmesartán 40 mg (1-0-0), amlodipino 5 mg (0-0-1) y candesartán 4 mg (0-0-1). Refiere ser hipertensa desde hace unos 20 años.
Se trata de una paciente obesa (IMC = 33), sedentaria y con dislipemia no tratada con hipolipemiantes (colesterol total >215 mg/dl).
La paciente refiere un adecuado control glucémico (sangre capilar) con la medicación antidiabética actual. No disponemos de datos de hemoglobina glicosilada (HbA1c).
Ante la mayor preocupación de la paciente por los valores de PA, tratamos de resolver inicialmente ese problema de salud.
Se realiza una MAFC resultando una PA media de 145/79 mmHg (FC= 79). Se le propone la realización de una primera MAPA de 48 h de la que se obtienen los siguientes resultados: PA media en periodo de 24 horas 137/73 mmHg (FC= 80), en periodo de actividad 141/76 mmHg (FC= 84), en periodo de descanso 132/69 (FC= 76). Ritmo circadiano non-dipper.
Estudio y evaluación
Se sospecha la existencia de un RNM de inefectividad de la medicación antihipertensiva ya que los valores de PAS/PAD superan los umbrales establecidos (140/90 mmHg), lo cual indica una falta de control de la PA. Al mismo tiempo también se detecta un riesgo de RNM de inseguridad de dicha medicación por duplicidad de prescripción de dos medicamentos del mismo grupo terapéutico (ARA II, C09CA). El perfil circadiano es de tipo non dipper, habitual en hipertensos diabéticos, debido al deterioro vascular subyacente, con cifras de PA elevadas durante el sueño.
Intervención/Resultado
Se le informa por escrito sobre medidas higiénico-dietéticas dirigidas a disminuir el colesterol, triglicéridos y el peso. Se refuerza adherencia. Recordamos utilización y manejo de inhaladores. Se deriva al MAP con un informe con la evaluación del estado de situación. El único cambio que realizó el MAP en la medicación fue la supresión de candesartán 4 mg, manteniendo el resto.
En la farmacia se le recomendó realizar AMPA en su casa durante 4-7 días, con resultado medio >150/85 mmHg (FC= 57).
Tras dos meses con la nueva medicación, se realizó una MAPA de seguimiento para valorar su efectividad. Resultó una PA media en el periodo de 24 horas de 137/74 mmHg (FC= 85), en periodo de actividad 139/79 mmHg y en periodo de descanso 134/69 mmHg (FC= 81). La eliminación de candesartán 4 mg resolvió el posible problema de inseguridad por duplicidad, pero la efectividad no se modificó, por lo que se derivó de nuevo al médico con el correspondiente informe, incluyendo el registro de la segunda MAPA.
En esta ocasión el MAP aumentó la dosis de amlodipino a 10 mg (0-0-1). En la farmacia se le recomendó seguir realizando el control de la PA en su casa. Se le realizaron determinaciones de colesterol total (210 mg/dl), triglicéridos (190 mg/dl) y glucemia basal capilar (115 mg/dl). Se repitió el cuestionario de Moriski-Green resultando ser una paciente adherente.
Pasados dos meses desde el aumento de dosis de amlodipino se realiza una tercera MAPA (Figura 3) para comprobar la evolución de su HTA, resultando la PA media en periodo de 24 horas 127/74 mmHg (FC= 81), período de actividad 126/75 mmHg (FC= 75) y período de descanso 128/74 mmHg (FC= 81), lo que define un perfil circadiano tipo riser, habiendo mejorado considerablemente las cifras de PA durante la vigilia y manteniéndose durante el sueño.
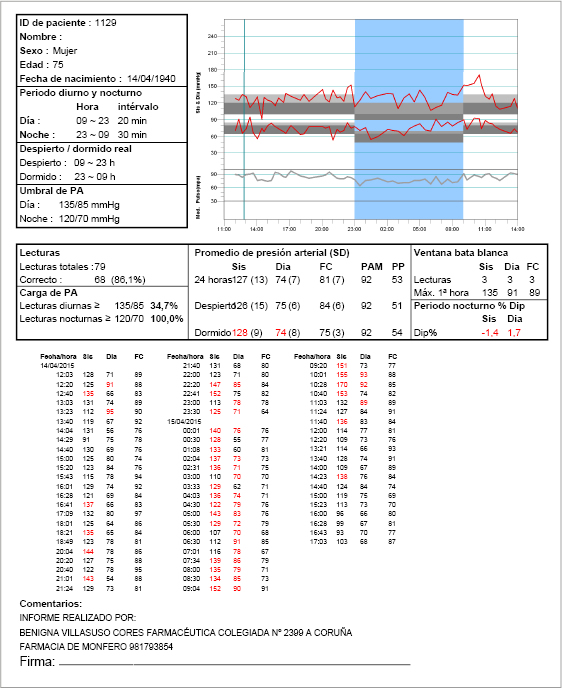
Figura 3 Hoja registro de la MAPA final Caso 2
Discusión
En el presente trabajo se ha pretendido exponer los resultados en la salud de los pacientes de la implicación del farmacéutico comunitario en estrecha colaboración con el médico de familia mediante el servicio de seguimiento farmacoterapéutico. En el primer caso ha contribuido a conseguir un correcto diagnóstico y tratamiento de la paciente, resultando un adecuado control de sus problemas de salud. En el segundo caso, gracias a la intervención del farmacéutico se ha conseguido disminuir efectos adversos, mejorar la adherencia a la medicación, proporcionarle educación sanitaria y alcanzar un mayor control en los valores de PA. La cooperación interdiscipilinar ha sido imprescindible para conseguir mejorar el estado de salud de las pacientes y alcanzar los objetivos deseados.
Se ha intentado también mostrar la utilidad de una técnica, costosa y compleja, la MAPA, poco difundida, de momento, entre las herramientas que el FC utiliza para el seguimiento de los pacientes hipertensos, pero que supone una ayuda fundamental a la hora de conocer la evolución circadiana de la PA con el fin de encontrar la mejor manera de enfocar el tratamiento adecuado para alcanzar los objetivos.
No se trata de una muestra representativa, ni siquiera de la población hipertensa que acude a la farmacia comunitaria en la que se realizó el trabajo, y la exposición, un tanto heterodoxa en un formato mixto de artículo de investigación y casos clínicos, nos ha parecido justificada en cuanto al logro de los objetivos planteados, difundir la utilidad de la MAPA como herramienta del servicio de SFT en la mejora de la salud de los pacientes.
Referencias bibliográficas
1. Mancia G, Fagard R, Narkiewicz K, Redón J, Zanchetti A, Böhm M, et al. 2013 ESH/ESC Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J Hypertens. 2013; 31(9):1289-1357. doi:10.3109/08037051.2013.812549
2. Lurbe E, Cifkova R, Cruickshank JK, Dillon MJ, Ferreira I, Invitti C, et al; European Society of Hypertension. Management of high blood pressure in children and adolescents: recommendations of the European Society of Hypertension. J Hypertens. 2009 Sep; 27(9):1719-1742. doi:10.1097/HJH.0b013e32832f4f6b
3. Hermida RC. Time-qualified reference values for 24h ambulatory blood pressure monitoring. Blood Press Monitor. 1999; 4:137-147.
4. Portaluppi F, Smolensky MH. Circadian rhythm and environmental determinants of blood pressure regulation in normal and hypertensive conditions. In: White WB, editor. Blood pressure monitoring in cardiovascular medicine and therapeutics. Totoya, NJ: Humana Press, 2000; p. 79-118.
5. Sega R, Facchetti R, Bombelli M, Cesana G, Corrao G, Grassi G, et al. Prognostic value of ambulatory and home blood pressures compared with office blood pressure in the general population: follow-up results from the Pressioni Arteriose Monitorate e Loro Associazioni (PAMELA) study. Circulation. 2005; 111:1777-1783. doi:10.1161/01.CIR.0000160923.04524.5B
6. Fagard RH, Celis H, Thjis L, Staessen J, Clement D, De Buyzere M, et al. Aytime and ningt tie blood pressure as predictors of death and ause-specific cardiovascular events in hypertension. Hypertension. 2008; 51:55-61. doi:10.1161/HYPERTENSIONAHA.107.100727
7. Consejo General de Colegios Oficiales de Farmacéuticos [Internet]. Punto Farmacológico nº 74. Hipertensión Arterial; 2013. [Acceso 21/2/2016]. Disponible en: http://www.portalfarma.com/profesionales/comunicacionesprofesionales/puntosfarma/Paginas/puntosfarmacologicos.aspx
8. Bofí Martínez P. Evaluación de los servicios de educación sanitaria y seguimiento farmacoterapéutico en pacientes con factores de riesgo cardiovascular, su fidelización, costes y satisfacción en farmacia comunitaria [tesis doctoral]. Granada: Universidad de Granada, Facultad de Farmacia; 2015.
9. Coca A, Aranda P, Bertomeu V, Bonet A, Esmatjes E, Guillen F, et al. Strategies for effective control of arterial hypertension in Spain. Consensus document. Rev Clin Esp. 2006; 206:510–514. doi:10.1157/13094902
10. Menéndez E, Delgado E, Fernández-Vega F, Prieto MA, Bordiú E, Calle A, et al. Prevalencia, diagnóstico, tratamiento y control de la hipertensión arterial en España. Resultados del estudio Di@bet.es. Rev Esp Cardiol (Engl Ed). 2016 Jun;69(6):572-578. doi:10.1016/j.rec.2015.11.034
11. Madrugada Galán F, Blanco Orenes AJ. Manual práctico de la monotorizacuón ambulatoria de la presión arterial para el médico de atención primaria. Madrid: Enfoque Editorial; 2014.
12. Amariles P, Sabater-Hernández D, García-Jiménez E, Rodríguez-Chamorro MA, Prats-Más R, Marín-Magán F, et al. Effectiveness of Dáder Method for Pharmaceutical Care on Control of Blood Pressure and Total Cholesterol in Outpatients with Cardiovascular Disease or Cardiovascular Risk: EMDADER-CV Randomized Controlled Trial. J Manag Care Pharm. 2012; 18(4):311-323. doi:10.18553/jmcp.2012.18.4.311
13. Villasuso Cores B. Penín Álvarez Ó, Blanco González I. Proyecto Kairós: resultados preliminares del estudio de una cohorte de pacientes incluidos en un servicio de MAPA en farmacia comunitaria. Pharm Care Esp. 2013; 15(6):181.
14. Panel de Expertos. Foro de Atención Farmacéutica. Guía Práctica para los Servicios de Atención Farmacéutica en Farmacia Comunitaria. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos; 2010.
15. Sabater Hernández D, Silva Castro MM, Faus Dáder MJ. Método Dáder. Guía de Seguimiento farmacoterapéutico. 3a ed. Granada: La Gráfica; 2007.
16. Iracheta M, Martínez S, Molinero A. ImpacHta: Formación SEFAC-SEH-LELHA en hipertensión y riesgo vascular. Madrid: SEFAC; 2014.
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


