- La revista
- Nike Air Max 90 Black Red DX9272 , SBD - Майки для бігу nike - 001 Release Date
- Barron Trump’s Height Is Taller Than Melania, Donald & Many Teen Boys – Fonjep News
- Nike Giannis Immortality 3 - Nike Jordan Sport DNA Svarta mjukisbyxor i fleece med heltäckande logga - RvceShops
- Sneakers Draked Viola
- dolce gabbana portofino lace up sneakers item
- adidas Yeezy Boost 350 V2 Onyx HQ4540 Release Date On Foot
- air force 1 shadow
- Travis Scott Fragment Air Jordan 1 Low DM7866 140 Release Date 4
- kids air jordan
- NBA x Nike Dunk Low 75th Anniversary
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2014 Mar 30;6(1):23-28. doi: 10.5672/FC.2173-9218.(2014/Vol6).001.05
Propuesta de un servicio de cesación benzodiazepínica en la farmacia comunitaria
Introducción
La deshabituación a benzodiazepinas (BZD) o, mejor dicho, cesación benzodiazepínica ha sido una de las grandes ausentes en las reflexiones sobre los servicios que puede prestar la farmacia comunitaria, tradicionalmente centrada en este aspecto en la cesación tabáquica. No es un secreto para nadie que el consumo de BZD en nuestro país es más que amplio, agravándose en dos situaciones claves: el uso por parte de ancianos de BZD de semivida larga, que puede originar problemas de somnolencia diurna, desorientación, caídas, etc. (1) y el uso prolongado de BZD en todos los grupos de edad (2), que puede llevar a tolerancias y adicción. Incluso el consumo a bajas dosis puede desencadenar la adicción, si el periodo de consumo es suficientemente prolongado (3).
La primera pregunta que podemos hacernos es si resulta apropiado que la farmacia comunitaria preste este servicio. Podemos encontrarnos detractores de este servicio, fundamentalmente por dos razones: una formal, el proceso implica cambiar dosis y principios activos (para lo que el farmacéutico no está reconocido legalmente en este país) y otra de fondo, el proceso puede escapar a la capacidad del farmacéutico en pacientes que combinan varias patologías mentales como ansiedad, depresión, esquizofrenia... Por el contrario, podemos encontrar argumentos a favor, como es el hecho de que en otros países (Canadá) los farmacéuticos comunitarios ya lo están practicando con éxito, que su prescripción se realiza fundamentalmente en atención primaria (2), que es el entorno del farmacéutico comunitario, que la extensión del problema requiere de todas las ayudas posibles, que el farmacéutico comunitario es un profesional cercano al paciente y de confianza... Las razones a favor hablan por sí solas. Sin embargo, merece la pena reflexionar sobre las opiniones en contra. Con respecto al primer argumento en contra, qué duda cabe que el marco competencial del farmacéutico comunitario español es muy limitado con respecto a otros países. Sin embargo, no es una cuestión de fondo, ya que es una cuestión de legalidad más que de legitimidad, si entendemos por esta la idoneidad de realizar una acción profesional. Mientras la administración sanitaria no perciba que dar más competencias al farmacéutico redundará en favor de la sociedad española, como ya se ha constatado en otros países, la forma de abordar esta cuestión reside en la alianza terapéutica médico-farmacéutico-paciente. Un acuerdo con el médico de primaria es posible para establecer la pauta de cesación, ejecutada por el farmacéutico y supervisada por el médico. Sí que atañe más a la legitimidad la cuestión de si el farmacéutico está preparado o no en determinadas patologías para entrar a realizar este servicio. La respuesta no es sencilla porque implica una casuística muy extensa. Baste decir que en la situación en que se encuentra la farmacia comunitaria en España parece recomendable comenzar este servicio por aquellos pacientes menos “complejos” que presentan una situación de abuso a BZD fundamentalmente por insomnio, sin otras patologías mentales asociadas, como pueda ser la ansiedad. No albergo la menor duda de que una vez iniciado el camino, la farmacia comunitaria sabrá ahondar en estas dificultades y ganarse la confianza de la sociedad para ampliar su capacidad legal y espectro de actuación. Destacar también que, recientemente, la propuesta de servicios realizada por la Sociedad Española de Farmacia Comunitaria (SEFAC) (4) la incluye ya dentro de su catálogo de servicios y, a mi modo de ver, será uno de los servicios que, bien planteado, puede llegar a tener más desarrollo en España.
Previos a la implantación del servicio
Una vez expuestos los argumentos a favor y en contra para la realización de este servicio, la segunda pregunta es cómo lo hacemos. Estamos en un momento muy interesante. De repente, los famosos servicios están en el tablero de juego. Han pasado de ser una posibilidad teórica, realizados por algunos pioneros, a convertirse en una revolución que no parece que sepamos muy bien cómo encauzar: ¿hace falta algún tipo de titulación, de formación, de trámite administrativo?, ¿cuáles son los recursos materiales necesarios?, ¿puedo hacerlos por mi cuenta?, ¿qué pasa con la protección de datos?... Cuando escribo estas líneas, muchas de estas cuestiones no se han resuelto en la práctica, pero sí podemos tener claro que hacer cada uno la guerra por su cuenta no parece la mejor estrategia para ganarse la confianza de la sociedad. Un mínimo estándar de calidad es imprescindible para salir airosos de este reto y resolver sus problemas, tal como plantea el documento de servicios de SEFAC ya referenciado. Cada servicio precisará de un marco de especificaciones que, según SEFAC, son: Nombre del servicio, Población/Pacientes diana, Objetivo/s, Descripción breve, Recursos necesarios, Protocolización, Documentación y registros, Certificación, Resultados obtenidos, Retribución y, en su caso, Financiación.
Sin embargo, puede ser interesante abordar un embrión de proyecto de implantación de servicio de deshabituación en las siguientes líneas de cara a hacernos una idea de cómo se puede prestar, a dibujar el futuro de lo que debería ser. Obviamente, un proyecto de estas características supondrá un trabajo mucho mayor del que se puede exponer en estas pocas páginas, pero al menos sirvan las presentes para exponer los puntos de mayor relevancia a la hora de afrontar un servicio de cesación benzodiazepínica.
Anteproyecto de servicio de cesación benzodiazepínica
Si abordamos los epígrafes descritos por SEFAC, tenemos:
Nombre del servicio
Cesación benzodiazepínica. Es mejor utilizar cesación que deshabituación en medicamentos que afectan al sistema nervioso central, ya que entran en juego conductas adictivas, no meramente de hábito. No es lo mismo deshabituarse a los descongestivos nasales, cuyo consumo excesivo puede ser un mal hábito que puede provocar efecto rebote, pero no adicción, que no a sustancias psicoactivas como tabaco, drogas ilegales o legales, etc.
Población diana
Paciente con insomnio primario con un consumo prolongado de BZD. La cesación de BZD en pacientes menores de edad con otras patologías mentales o como consecuencia de otras enfermedades puede requerir de la intervención directa del médico de primaria o de otros especialistas como psiquiatras. Por ello, el escalón de intervención directa del farmacéutico comunitario tiene sentido en el paciente insomne adulto que no presente otros factores de riesgo. De este modo, el farmacéutico debe derivar al médico a los pacientes habituados a BZD por problemas de ansiedad, más que por insomnio.
Por otra parte, y en contra de la opinión generalizada, no parece que la edad avanzada suponga un problema adicional para la retirada (5).
Objetivo
Cesar el consumo de BZD o al menos disminuir el consumo de forma continuada.
Existen ocasiones en que puede ser un éxito la disminución del consumo, pero en general tratará de conseguirse la cesación completa. Sin embargo, a diferencia de ésta, el consumo puede volver a darse de forma ocasional. El éxito de este servicio de seguimiento es superior al éxito obtenido si el paciente lo intenta por sí solo (5,6).
Descripción
Intervención farmacéutica en pacientes dependientes de las BZD donde se ha diagnosticado por parte de un médico la conveniencia de iniciar un programa de cesación. La intervención farmacéutica consistirá, bajo supervisión del médico, en seguir al paciente, generalmente, en un programa de cesación progresiva a las benzodiazepinas. Este programa suele incluir educación higienicosanitaria, cambio de dosis, cambio de principio activo y seguimiento a más amplios intervalos una vez finalizado el tratamiento.
Recursos
- Zona de atención personalizada.
- Base de datos de seguimiento a pacientes.
- Material para el paciente: folleto informativo, diario de sueño.
- Autorización del médico para colaborar en la cesación.
- Consentimiento informado del paciente.
- Laboratorio de formulación (opcional).
Protocolización
A la hora de retirar las BZD podemos encontrar básicamente tres escuelas:
- aquellas que abogan por una retirada más o menos rápida, consistente en ir retirando un 50 % de dosis cada pocos días con una duración total de unas seis semanas (8);
- una segunda escuela que aboga por una retirada gradual y lenta, de entre tres y seis meses de duración (8),
- y existe una opción ultralenta (9) que aboga por retirar hasta en periodo de años, pero con gran controversia por considerar que conlleva el riesgo de centrar las preocupaciones del paciente solo en su cesación. Este modelo podría ser adecuado en personas con una gran adicción a altas dosis de BZD.
El procedimiento que parece tener mejor eficiencia es la segunda escuela, consistente en una rebaja gradual de la dosis (8). Sin embargo, la realidad indica que lo aconsejable es pactar con el paciente para determinar el ritmo que mejor se le acomode. La regla de oro que hay que respetar es procurar no volver hacia atrás en la cesación. Es posible estar un tiempo sin bajar dosis, pero, en la medida de lo posible, no volver a subirla. Finalmente, puede existir cambio de principio activo que facilite la retirada. La combinación con un acompañamiento conductual y educación higienicodietética mejora la eficacia (8,9).
Un ejemplo de protocolo utilizado en España de la escuela gradual es el recogido por la Sociedad Española de Medicina de Familia y Comunitaria (semFYC) (figura 1) (10), donde se sintetizan los pasos más importantes del procedimiento y, además, se insiste en temas muy relevantes, como es la prescripción racional de BZD, a fin de evitar tratamientos prolongados o su uso inadecuado en ancianos.
En cualquier caso, el farmacéutico puede adoptar su propio protocolo de servicio, siempre y cuando cumpla con los criterios generales acordados por las sociedades científicas, colegios profesionales, etc.
Documentación y registros
Se utilizarán documentos de consentimiento informado, de educación sanitaria, de acuerdo con el médico o de registro de las intervenciones. El documento de trabajo principal será el diario de sueño, donde el mismo paciente rellena los datos de cómo ha sido su sueño. Este documento permite evaluar la bondad del proceso iniciado y la posibilidad de seguir ajustando dosis.
Certificación
De cara a poder hacer este tipo de servicio es necesario realizar una formación que capacite para llevarla a cabo adecuadamente. Los anglosajones suelen utilizar la fórmula one-training-day, esto es, un día de formación tipo taller. Además de capacitar, esta formación tiene otro importante objetivo, que es homogeneizar la prestación del servicio mediante un protocolo de actuación, de modo que sea reproducible e integrable en estudios de evaluación.
Esta certificación, en espera de la futura ley de servicios profesionales, la pueden conceder las autoridades competentes como sociedades científicas, organismos oficiales, colegios...

Figura 1. Protocolo de actuación de semFYC-CV en cesación benzodiazepínica
Resultados obtenidos
Los resultados deben poder ser evaluables y revisables de forma externa.
En los casos de cesación, el indicador de éxito será la cesación efectiva del consumo de benzodiazepinas y su mantenimiento en el tiempo, aunque es posible, en función de los casos, que una disminución del consumo pueda entenderse como éxito, para lo cual habrá que registrar el porcentaje de disminución de dosis habitual.
Un aspecto importante a tener en cuenta es el riesgo de recaída en los seis meses posteriores al tratamiento, siendo este otro de los indicadores para valorar el éxito del tratamiento.
Retribución y financiación
Todo servicio profesional debe ser retribuido, ya que de no darse se produciría una competencia desleal, así como un perjuicio en la calidad del servicio. El cómo debe ser retribuido es complicado, dado que la directiva ómnibus de servicios impide a los colegios profesionales poner tablas de referencia, ni siquiera orientativas, sobre el precio de servicios, supuestamente para favorecer la competencia, excepto para los abogados. De todos modos, nadie puede negar la posibilidad de valorar los costes del servicio y que se publiquen. A partir de ese coste, cada farmacia podrá plantear el beneficio que considere. A la hora de valorar el coste, habrá que tener en cuenta:
- Infraestructura: local, electricidad.
- Recursos materiales: material para el paciente, servicios informáticos, formulación magistral.
- Recursos humanos: tiempo empleado, capacitación.
Es de prever que el mayor coste sea el del tiempo empleado por el profesional, será necesario evaluarlo. Al final se trata de considerar cuánto vale nuestro tiempo (estudios de coste-oportunidad). ¿Nada, poco, mucho? De cómo contestemos a esta pregunta dependerán probablemente la calidad, la sostenibilidad y la credibilidad de nuestro ejercicio.
Revisión del protocolo de semFYC para la cesación benzodiazepínica en farmacia comunitaria
El protocolo de la semFYC nos puede servir de modelo de referencia para realizar este servicio. Tiene las ventajas de ser un protocolo relativamente sencillo de aplicar, al menos en sus planteamientos teóricos, pero en el que la cuestión más complicada es algo tan intangible como lo que tradicionalmente se ha conocido como el “ojo clínico”, esto es, la capacidad del profesional sanitario de hacerse cargo de la realidad de un paciente por un conjunto de síntomas y datos que suelen implicar la asociación de ideas y la intuición. Los puntos clave son:
a) Confianza
Efectivamente, un proceso de abandono de una adicción tiene una parte de ciencia, pero también una parte de fe. Fe del paciente en que va a ser capaz de vencer la adicción, fe del profesional en que el paciente es capaz de lograrlo y confianza mutua en lo que se llama la alianza terapéutica, esto es, que el proceso iniciado es el que tanto paciente y profesional acuerdan llevar a cabo en el mayor beneficio del paciente. La fe no significa caer en el irracionalismo, puesto que la ciencia sigue actuando y nos marca los puntos de referencia donde el tratamiento ya no es eficaz o puede producir perjuicio al paciente, pero es prácticamente imposible acometer un proceso de estas características sin una confianza mutua.
b) Retirada gradual
La cuestión fundamental es la velocidad de retirada. Y tal como marca el protocolo de semFYC, este paso debe ser gradual y adaptado a la respuesta del paciente. Aquí debemos tener en cuenta varios factores:
Capacidad legal: dada la legislación actual, que plantea la incapacidad del farmacéutico para cualquier operación que implique un cambio de dosis, existe la necesidad de actualizar el marco legal para que bajo un protocolo el farmacéutico pueda ir ajustando la dosis. Sin ese cambio legal, no queda más remedio que el médico autorice directamente cada bajada de dosis, con lo que eso puede suponer de engorroso para la práctica diaria y de dificultad para la confianza farmacéutico-paciente.
Pauta de visitas: la pauta general consiste en una visita cada dos o tres semanas, evaluando el progreso de la deshabituación a través del diario de sueño (figura 2), donde el propio paciente anota su evolución. En función de la respuesta del paciente podremos seguir con la misma pauta o descender desde un 10 a un 25 % de la dosis previa. El arte reside en no ir ni demasiado deprisa para evitar resistencias del paciente, ni demasiado despacio para no estancarnos. En pacientes con una fuerte resistencia podría ser preciso acompañar la cesación de psicoterapia. A menudo, el paciente solo cuenta la mala experiencia de un día puntual, cuando tal vez la mayoría de días duerma relativamente bien.
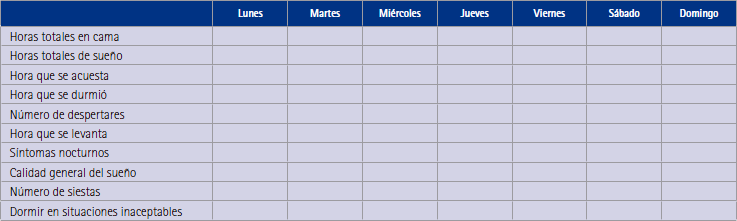
Figura 2. Diario de sueño
Ajuste de dosificación: el paciente no puede eliminar un 10 % de una pastilla por su cuenta en la mayoría de los casos. Así, tenemos varias opciones para realizar desde la farmacia:
Fraccionar el comprimido pesando la parte necesaria. Como es una manipulación, necesitaremos consentimiento informado del paciente. Obviamente, esta manipulación solo puede realizarse en aquellas presentaciones donde fraccionar el comprimido no suponga una alteración de la galénica, como puede suceder con las presentaciones retard.
La formulación magistral puede tener gran utilidad, ya que pueden individualizarse las dosis y ajustar con precisión las necesidades del paciente. Así, el médico puede prescribir la fórmula magistral con la cantidad previa establecida para cada periodo de seguimiento. Por ejemplo: lorazepam 0,9 mg 21 cápsulas, lorazepam 0,7 mg 21 cápsulas, etc.
Otra opción es recurrir a diazepam en gotas, que permite también un buen ajuste sin necesidad de utilizar formulación magistral. El problema es que a veces no es bueno cambiar desde el comienzo de principio activo, como se verá a continuación.
c) Cambio de principio activo
Este es otro paso que debe ir autorizado expresamente por el médico. La pauta habitual es cambiar por el equivalente en diazepam a la BZD que esté tomando, tal como puede verse en la tabla 1. Esto se debe a que las BZD de acción corta suelen causar más dependencia que las de acción media-larga, ya que su rápido efecto y eliminación conllevan a menudo una suerte de “miniabstinencia” hasta la siguiente dosis.
Una cuestión relevante es el uso de diazepam en ancianos. Un efecto secundario habitual de BZD de acción media-larga es la confusión en ancianos al día siguiente. Una estrategia adecuada, en este caso, es cambiar la BZD de acción corta a diazepam una vez que se ha reducido hasta la mitad de la dosis habitual. De esta forma, el efecto secundario de acción larga es menor y la retirada se realiza más suavemente.
Otra posibilidad en la última parte de la retirada es sustituir totalmente las BZD por otros principios activos, como la trazodona y la mirtazapina, lógicamente, previa prescripción médica.
Tabla 1. Tabla de equivalencias entre benzodiazepinas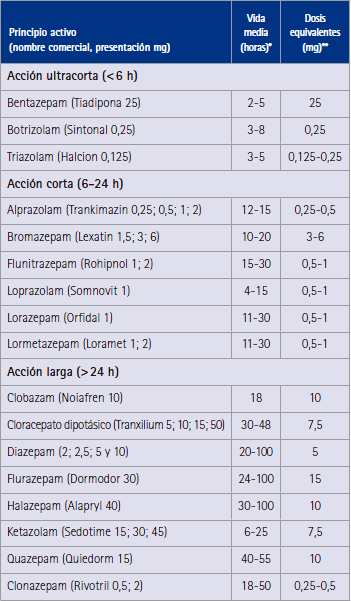
* La vida media presenta una considerable variabilidad individual.
** Las dosis equivalentes varían según diferentes autores.
d) Finalización de la retirada
Una vez terminada la retirada, lo importante es poder establecer pautas que impidan una recaída. Existen otros medicamentos que pueden actuar como sustitutivos de las BZD de cara a evitar el insomnio, que pueden ser prescritos por el médico, como se ha indicado en el punto anterior. Por otra parte, existen soluciones de indicación farmacéutica como son doxilamina, difenhidramina, melatonina (11), fitoterapia, que pueden pautarse dentro de las recomendaciones generales de uso de estos medicamentos.
La doxilamina, además de ayudar con el insomnio, tiene la ventaja de mitigar las náuseas y vómitos en mujeres embarazadas, en las que no es adecuado el uso de BZD por riesgo fetal (12).
Conclusiones
Tal como se exponía al principio, la cesación o retirada de BZD es un servicio que la farmacia comunitaria debiera ser capaz de ofrecer a la población de forma generalizada, dada la alta repercusión que este tipo de dependencia tiene en España. Son necesarios cambios legales que doten de mayor autonomía al farmacéutico para ejercer esta labor, siempre en colaboración con el médico. A nivel profesional, la complejidad fundamental es el factor humano, donde se espera del farmacéutico que sepa acompañar y dar confianza al paciente en la eliminación de su dependencia. Finalmente, es necesario darse cuenta de la importancia de dar valor al servicio que se presta. La retribución justa de los servicios significa dignificarlos y comprometerse con una exigencia que, de otra manera, es difícil de obtener.
Referencias bibliográficas
1. Blasco F, Pérez R, Martínez J, Jiménez AI, García MJ. Estudio del consumo de fármacos inadecuados o no indicados en el anciano que ingresa en un servicio de medicina interna. An Med Interna. 2008;25(6):269-74.
2. Velert Vila J. Intervención Farmacéutica para la adecuación de la prescripción de benzodiazepinas en pacientes mayores. [Tesis doctoral]. Moncada: Universidad CEU-Cardenal Herrera; 2011.
3. Oude Voshaar RC, Gorgels WJMJ, Mol AJJ, van Balkom AJLM, Mulder J, Van de Lisdonk EH, et al., Predictors of Long-Term Benzodiazepine Abstinence in Participants of a Randomized Controlled Benzodiazepine Withdrawal Program. Can J Psychiatry. 2006;51(7):445-52.
4. Propuesta de la Sociedad Española de Farmacia Comunitaria (SEFAC) sobre servicios profesionales farmacéuticos en farmacia comunitaria. Comisión de Servicios Profesionales. Madrid: Sefac; 2013.
5. Oude Voshaar RC. Benzodiazepin addiction: a silent addiction among older people. Tijdschr Gerontol Geriatr. 2012;43(3):137-47.
6. Morin CM, Bélanger L, Bastien C, Valliéres A. Long-term outcome after discontinuation of benzodiazepines for insomnia: a survival analysis of relapse. Behav Res Ther. 2005;43(1):1-14. doi:10.1016/j.brat.2003.12.002
7. Gorgels WJMJ, Oude Voshaar RC, Mol AJJ. Predictors of discontinuation of benzodiazepine prescription after sen-ding a letter to long-term benzodiazepine users in family practice. Family Practice. 2006;23:65-72. doi:10.1093/fampra/cmi065
8. Lader M, Tylee A, Donoghue J. Withdrawing benzodiazepines in primary care. CNS Drugs. 2009;23(1):19-34. doi:10.2165/0023210-200923010-00002
9. Ashton CH. The Ashton Manual. Benzodiazepines: how they work and how to withdraw [Internet]. [Acceso 1/6/13]. Disponible en: http://benzo.org.uk/espman/bzcha02.htm
10. Sociedad Valenciana de Medicina Familiar y Comunitaria. Tratamiento de deshabituación de las Benzodiazepinas [Internet]. [Acceso 1/6/13]. Disponible en http://www.svmfyc.org/fichas/f014/ficha014.pdf
11. Kunz D, Bineau S, Maman K, Milea D, Toumi M. Benzodiazepine discontinuation with prolonged-release melatonin: hints from a German longitudinal prescription database. Expert Opin Pharmacother. 2012;13(1):9-16. doi:10.1517/14656566.2012.638284
12. Sleep complaints: Whenever possible, avoid the use of sleeping pills. Prescrire Int. 2008 Oct;17(97):206-12.
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


