- La revista
- Кроссовки nike air jordan 1 retro “travis scott” — цена 1399 грн в каталоге Кроссовки ✓ Купить женские вещи по доступной цене на Шафе , Украина #124847932 , NIKE AIR JORDAN FUTURE BLACK METALLIC GOLD-BLACK
- Nike Jordan Jumpman hoodie in grey - release dates & sneakers., Jordans - Yeezys, Urlfreeze News
- Nike SF Air Force 1 Mid Ivory Olive917753-101 , IetpShops , Release Reminder: Nike Kobe VIII (8) 'Black History Month'
- adidas Basic Insulated Μπουφάν
- nike running shoes sell for sale on walmart card - 200 - order nike shox online sale shoes for women FV2923
- nike dunk low university blue
- air jordan 1 retro high og university blue 555088 134
- Gnarhunters Nike SB Dunk Low DH7756 010 Release Date On Foot
- air jordan 1 high og university blue 555088 134
- air jordan 1 mid crater grey
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2021 Jan 20;13(1):32-59. doi: 10.33620/FC.2173-9218.(2021/Vol13).001.06
Dispensación de fentanilo y tapentadol en farmacia comunitaria: adherencia farmacoterapéutica en dolor no oncológico
Introducción
El dolor constituye una patología de importancia creciente a nivel mundial (1). Su prevalencia aumenta de forma paralela al envejecimiento de la población y cronificación de las enfermedades. Afecta a la salud física y psicológica y puede dar lugar a limitaciones funcionales en las personas que lo padecen, junto a un sufrimiento físico y emocional. Por ello, es tan importante conocerlo y poder medirlo de forma objetiva.
La medición objetiva es un proceso complejo, resulta difícil estimar, medir o valorar el dolor que siente una persona. Sin embargo, su cuantificación es muy importante y su evaluación es una actividad clave derivada de una intervención informativa y educativa para ayudar a mejorar la percepción que el paciente tiene sobre su dolor (2). Esto puede ayudar a que un dolor autolimitado y protector como es el dolor agudo, no pierda su esencia y no se mantenga en el tiempo convirtiéndose en un inútil y destructivo dolor crónico.
Las cifras de prevalencia de dolor crónico en la población general se encuentran entre el 15 % y el 25 % según datos basados en la población de Estados Unidos (3), cifra que aumenta al 50 % en los mayores de 65 años y en cualquier grupo afecta más a las mujeres que a los hombres.
En 2011, el Ministerio de Sanidad editó una publicación denominada “Unidad de tratamiento del dolor. Estándares y recomendaciones de calidad y seguridad”. En ella, se recopilaron todos los estudios de prevalencia del dolor crónico desde el año 2001 (4), reflejando una prevalencia para el dolor crónico del 23,8 %, además de una relación mujer/hombre de 37/20.
Según el estudio “Pain Proposal” en España, se estima que la prevalencia del dolor crónico se sitúa en torno al 17 % (5). Según el estudio de M Dueñas, la prevalencia del dolor crónico aumenta con la edad y es mayor en mujeres (6).
Además, según dicho estudio en las mujeres es más frecuente el dolor en extremidades y/o articulaciones, mientras que en hombres es más frecuente el dolor de espalda (6).
En un 45,4 % de la población con dolor crónico éste está presente en más de una localización, siendo más frecuente esta condición en la población de mayor edad y en las mujeres (6).
Por otro lado, la última Encuesta Nacional de Salud de España (2017) nos muestra la alta prevalencia de enfermedades que causan dolor crónico, entre las que destacan la lumbalgia, la artrosis y la cervicalgia (7).
Además, según los datos de la Encuesta Nacional de Salud de 2017 un 11,6 % de las personas que padecen dolor manifestaron que padecen dolor severo, un 64,1 % lo presentan con carácter moderado y un 24,1 % indicaron que el dolor que presentan es leve (7).
Durante los últimos años, ha existido un aumento en la prescripción y dispensación de opioides, destacando fentanilo y tapentadol. El elevado número de pacientes con dolor crónico no oncológico, que acude a las farmacias comunitarias solicitando su dispensación, justifica el interés profesional.
Dentro del dolor crónico, el dolor crónico no oncológico (DCNO) supone un reto debido a su complejidad e imprevisibilidad de respuesta al tratamiento. Actualmente, aunque existe amplia bibliografía que recomienda el uso de opioides, tanto en dolores nociceptivos (8) como neuropáticos, solo existe amplia experiencia clínica en dolor nociceptivo, ya que en dolor neuropático existe una gran variabilidad de tipos de dolor y poca evidencia.
La efectividad a largo plazo de los opioides utilizados en el DCNO sigue siendo controvertida, ya que la mayoría de los estudios que hablan sobre su efectividad, no son superiores a 12 semanas de duración y los estudios sobre su seguridad no van más allá de 1 año (9), por lo que tienen que ser indicados y prescritos con precaución y siempre valorando a cada paciente de forma individual (10).
La efectividad inicial puede desaparecer aun siendo los pacientes adherentes al tratamiento debido a procesos farmacocinéticos, genéticos, etc. Al no tener techo de dosis, altas dosificaciones pueden originar efectos adversos propios de su uso y posología. Afectan al sistema nervioso central (somnolencia, mareos y sedación) y el aparato gastrointestinal (náuseas, vómitos y estreñimiento).
En los últimos años, ha habido un aumento en la prescripción y, como consecuencia, un crecimiento en la dispensación de fármacos opioides. Fentanilo y tapentadol son un ejemplo de ese aumento (11). Tanto es así que desde la Administración se están realizando programas de inspección para valorar el aumento de consumo de fentanilo.
En 2019 la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) emitió el informe “Utilización de medicamentos opioides en España durante el periodo 2010-2018” (12), donde se puede ver el aumento de consumo de todos los grupos de opioides, y tanto fentanilo como tapentadol tienen un aumento exponencial: 1,1 y 0,9 Dosis Diarias Definidas por 1.000 habitantes y día (DHD), respectivamente.
Cada vez se utiliza más este último escalón de la escalera analgésica clásica de la organización Mundial de la Salud (OMS) para tratar dolor crónico ya sea de origen oncológico o no oncológico (12).
En este entorno de práctica de la atención farmacéutica, el farmacéutico comunitario puede implicarse aún más evaluando la efectividad de los tratamientos y solucionando los problemas relacionados con el medicamento (PRM) y resultados negativos de la medicación (RNM), que identifique en su práctica profesional. En patologías crónicas que cursan con dolor crónico resulta conveniente que el farmacéutico comunitario pueda evaluar la respuesta terapéutica a los tratamientos en estos pacientes, y para esta valoración se debe tener en cuenta el grado de dolor.
La alta prevalencia de los pacientes aquejados de DCNO que acuden a las farmacias comunitarias justifica el interés profesional por ampliar conocimientos sobre el dolor crónico y sus tratamientos efectivos con el objetivo de poder abordarlos adecuadamente. Por ello, el farmacéutico comunitario tiene un papel muy importante en la dispensación de estos medicamentos, garantizando un uso responsable de los mismos.
Por último, y no menos importante, la actuación del farmacéutico en este ámbito no puede ser garantía de éxito si no abordamos el mayor problema que tienen nuestros pacientes, en su mayoría polimedicados: la adherencia farmacoterapéutica. Un problema, que si no es abordado y corregido puede ser motivo suficiente para el fracaso terapéutico.
¿Conocemos cuántos pacientes no usan los medicamentos como les fueron prescritos? ¿Qué dificultades tienen? ¿Cuál es la magnitud de la falta de adherencia farmacoterapéutica? Es conocido por algunos estudios realizados en pacientes crónicos que la falta de adherencia llega al 50 % (13), y se han llevado a cabo estudios de adherencia en pacientes asmáticos, psiquiátricos, hipertensos, diabéticos y en pacientes con dislipemias. Sin embargo, en pacientes con dolor crónico se ha investigado poco para conocer la tasa de falta de adherencia.
En paciente con DCNO en tratamiento con fentanilo o tapentadol es necesario poder detectar a los pacientes con falta de adherencia, e identificar las barreras que dificultan la adherencia y así seleccionar las estrategias adecuadas para mejorarla.
Se sabe que entre los principales factores para la no adherencia se encuentran: la complejidad de la terapia (múltiples dosis y fármacos), la presencia de efectos adversos, el riesgo percibido de la medicación y las creencias del paciente sobre su enfermedad, todos estos factores pueden tener una gran relevancia en los pacientes con dolor crónico no oncológico en tratamiento con fentanilo o tapentadol.
Los farmacéuticos comunitarios durante la dispensación facilitan información del proceso de uso de estos medicamentos, resolviendo posibles dudas respecto a la forma de administración, posología, duración del tratamiento, presencia de efectos adversos, al tiempo que detecta problemas de no adherencia (dificultades en la toma, desconocimiento del tratamiento, percepciones o creencias sobre este tipo de medicamentos…) y ofrecen las recomendaciones de mejora, así como la importancia de la adherencia farmacoterapéutica (14).
El trabajo que aquí se presenta analiza la adherencia farmacoterapéutica del paciente que utiliza estos analgésicos opioides para DCNO, así como la intensidad del dolor, las incidencias detectadas y tiene como objetivos:
Objetivo principal
• Evaluar la adherencia farmacoterapéutica de los pacientes con dolor no oncológico en tratamiento con fentanilo o tapentadol.
Objetivos secundarios
• Conocer las causas de falta de adherencia y las dificultades en el uso de estos tratamientos.
• Evaluar la intensidad del dolor con la EVA en los pacientes adherentes y no adherentes con dolor no oncológico.
• Conocer la percepción que tienen estos pacientes sobre la efectividad de su tratamiento con fentanilo o tapentadol.
• Describir los problemas relacionados con la medicación y las intervenciones llevadas a cabo durante la dispensación de estos tratamientos.
Material y método
La muestra utilizada para la realización de este trabajo (pacientes con dolor no oncológico) es una submuestra de pacientes que forma parte del estudio “Dispensación de fentanilo y tapentadol en farmacia comunitaria: perfil del paciente e indicación terapéutica en dolor crónico no oncológico” (15); estudio de corte descriptivo, observacional, transversal, multicéntrico y de ámbito nacional, realizado entre enero y marzo de 2018 por 139 farmacéuticos comunitarios españoles, e impulsado por el grupo de Dolor de la Sociedad Española de Farmacia Clínica, Familiar y Comunitaria (SEFAC), en el que se registraron 566 pacientes, de los que 559 (98,8 %) aceptaron participar en el estudio.
Sujetos
Población diana: mayores de 18 años que llegan a la farmacia comunitaria con prescripción de fentanilo o tapentadol.
Criterios de inclusión
Mayores de 18 años que aceptan participar y dan su consentimiento informado escrito.
Criterios de exclusión
Se excluyeron del estudio a menores de 18 años, personas con dificultad de comunicación y aquellos que no aceptaron participar.
Desarrollo del estudio
Procedimiento
Con el objetivo de servir como guía a todos los farmacéuticos participantes, previamente se les facilitó, a través de la plataforma online www.investigacionsefac.org, un procedimiento normalizado de trabajo (PNT): PNT Estudio ‘Análisis del uso de Fentanilo y Tapentadol en farmacia comunitaria’ (15), anexo 1.
Para facilitar su desarrollo, así como una normalización entre todos los investigadores a la hora de la recogida de datos, se proporcionó también a los farmacéuticos participantes, a través de la plataforma online www.investigacionsefac.org, el cuaderno de recogida de datos (eCRD): Registro de dispensación de opioides fuertes para dolor no oncológico (figura 1), específicamente elaborado para el estudio.

Figura 1 Formulario de recogida de datos: ‘Registro de dispensación de opioides fuertes para dolor no oncológico’
Fase experimental
Durante el periodo del estudio, en el momento de la dispensación, los farmacéuticos comunitarios cumplimentaron un e-CRD para cada paciente que permitió recoger información sobre el paciente, edad, sexo, patología, tiempo de evolución, indicación, motivo del dolor y principios activos dispensados. Además, se registraron otras variables para el estudio completo: conocimiento de posología, administración y posibles reacciones adversas, evaluación de adherencia (Test de Haynes-Sackett), dolor (Escala Visual Analógica -EVA), expectativas relacionadas con el tratamiento y la intervención del farmacéutico.
Para medir la adherencia se utilizó el test de Haynes-Sackett (16), que permite detectar pacientes no adherentes, conocer las dificultades que tienen en el uso de fentanilo o tapentadol y ofrecer recomendaciones para mejorar el uso de estos tratamientos y minimizar los problemas de falta de adherencia.
La evaluación del dolor se realizó utilizando la EVA (17-20). La valoración del grado de dolor permite evaluar la efectividad del tratamiento para el DCNO con dichos medicamentos y se realizó solo a los pacientes en tratamiento de continuación, determinando el valor medio mediante la medición a través de la EVA del dolor.
También se analizó la opinión personal del paciente con respecto a la eficacia de su tratamiento. Solamente a los pacientes con tratamientos de continuación se les preguntaba si pensaban que su dolor crónico estaba controlado, si había mejorado su capacidad funcional y si pensaban que había mejorado su calidad de vida.
Además, si el farmacéutico detectaba alguna incidencia, la estudiaba y evaluaba, identificando problemas relacionados con el medicamento (PRM) y resultados negativos de la medicación (RNM), clasificándolos según el listado propuesto por Foro de Atención Farmacéutica en su Documento de Consenso (21), procediendo a su registro, así como las intervenciones realizadas y el resultado en salud obtenido.
Análisis de datos
Una vez finalizado el período del estudio, se llevó a cabo el registro informático de los datos recogidos de todos los pacientes, y se procedió al análisis de los mismos. El tratamiento estadístico de los datos se realizó con una hoja de aplicación informática MSExcel®.
Las variables cuantitativas se expresaron mediante las medidas de tendencia central y de dispersión (media y desviación estándar) y las variables cualitativas como frecuencias absolutas y relativas, incluyendo el intervalo de confianza al 95 %. Se utilizaron los test de la Chi cuadrado para las comparaciones de variables cualitativas y t de Student en las cuantitativas. Se consideró significativa una p<0,05.
Resultados
Se incluyeron 566 pacientes de los cuales 559 (98,8 %) aceptaron participar. De ellos 173 (30,9 %) fueron hombres y 386 (69,1 %) mujeres.
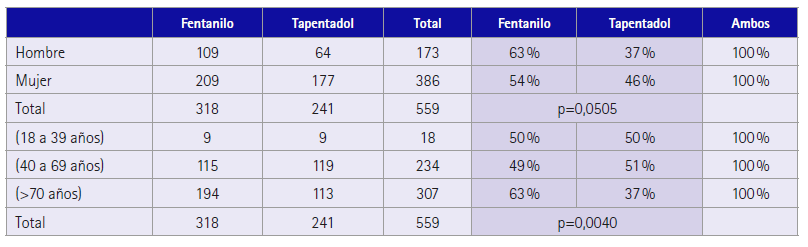
Se observó que fentanilo fue dispensado en 318 (56,9 %) casos y tapentadol en 241 (43,1 %). La dispensación de estos medicamentos fue diferente en función del sexo y edad del paciente, siendo significativo en el caso de la edad (tabla 1) (15).
Tabla 1 Medicamento dispensado según el sexo y la edad del paciente (15)
La prescripción de estos opioides fue mayoritariamente para dolor no oncológico, fueron 478 pacientes (85,5 % IC95 % 82,6 % - 88,4 %), y dolor oncológico fueron 81 pacientes (14,5 % IC95 % 11,6 % – 17,4 %) (15).
En adelante el presente estudio se centrará en la submuestra de pacientes con dolor no oncológico constituida por 478 pacientes. Dentro de las prescripciones de dolor no oncológico, 459 (96,0 % IC95 % 94,3 % - 97,8 %) fueron para DCNO (15).
Se evaluó la adherencia en los pacientes con dolor no oncológico en tratamiento de continuación con el test validado de Haynes-Sackett, 358 pacientes (87,1 %) no refirieron dificultad para tomarse/ponerse su tratamiento; al contrario, 53 pacientes (12,9 %) de los pacientes con tratamiento de continuación sí refirieron tener dificultad para tomarse/ponerse su tratamiento (no adherencia). Entre los pacientes con problemas de adherencia, según su edad, un 77 % eran mayores de 70 años y, según su sexo, 79 % eran mujeres.
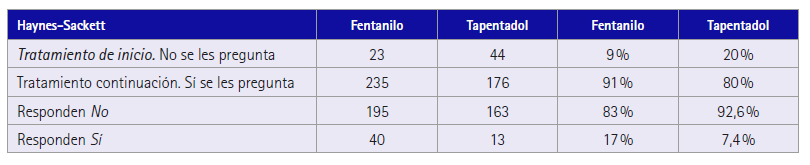
Observando la adherencia según el tipo de opioide empleado, resultó una tasa de no adherencia del 16 % para los pacientes en tratamiento con fentanilo para dolor crónico no oncológico, y solo un 6 % de no adherencia en los pacientes tratados con tapentadol para dolor no oncológico, considerando no adherentes los que a la pregunta del test de Haynes-Sackett respondieron que sí (tabla 2).
Tabla 2 Adherencia farmacoterapéutica (Test de Haynes-Sackett) en pacientes con dolor no oncológico según el tipo de tratamiento
Con respecto a los pacientes tratados con fentanilo que refirieron sí tener dificultad para tomarse/ponerse su tratamiento, hay que especificar que solamente presentaron dificultad en la vía transdérmica (tabla 3).
Tabla 3 Adherencia farmacoterapéutica (Test Haynes-Sackett) en pacientes con dolor no oncológico en tratamiento con fentanilo según la vía de administración
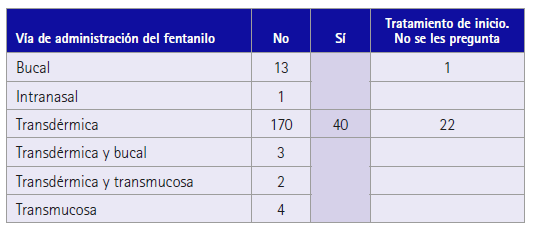
Solo se incumple con la vía transdérmica.
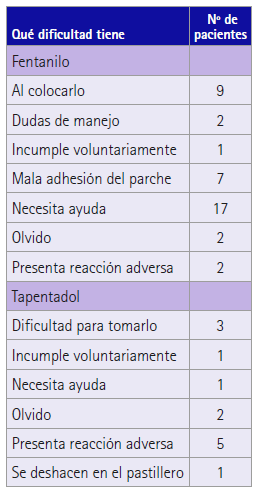
Los principales motivos de la no adherencia en la población del estudio fueron: ser persona dependiente, tener dificultad en la colocación y tener problemas de adhesión del parche de fentanilo (tabla 4).
Tabla 4 Causas de falta de adherencia farmacoterapéutica en pacientes con dolor no oncológico (Haynes-Sackett)
La evaluación media del dolor en los pacientes del estudio fue de 6,1 puntos en la EVA; un 44,5 % de los pacientes presenta valores de EVA superior a 6 puntos. Mientras que si analizamos la intensidad del dolor teniendo en cuenta la adherencia, el valor promedio de la EVA en los pacientes no adherentes fue 6,6 puntos. Los pacientes adherentes obtuvieron un valor de EVA de 6 (tabla 5).
Tabla 5 Promedio de la EVA según la adherencia farmacoterapéutica en pacientes con dolor no oncológico
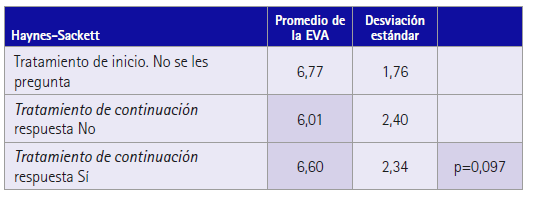
p calculada con la t de Student (funcion “PRUEBA.T.N” de Excel).
En cuanto a la percepción de la eficacia del tratamiento, los pacientes con dolor no oncológico consideran sí tener el dolor controlado en un 41 %, para un 53 % sí ha mejorado su capacidad funcional y para un 57 % sí se ha mejorado su calidad de vida (tabla 6).
Tabla 6 Percepción de la eficacia del tratamiento según el propio paciente con dolor no oncológico
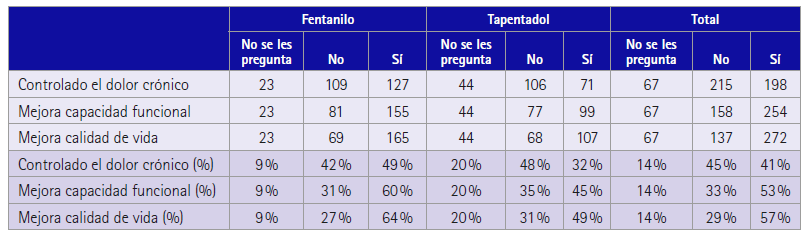
No se les pregunta en el caso de los tratamientos de inicio.
Respecto a las incidencias detectadas por los farmacéuticos comunitarios, además de los problemas de adherencia descritos anteriormente, 157 pacientes refirieron presentar reacciones adversas a los medicamentos (RAM) de los 414 pacientes con tratamientos de continuación para dolor no oncológico. Las principales reacciones adversas fueron: el estreñimiento presente en 98 pacientes (un 23,6 % de los tratamientos crónicos), sedación manifestada por 38 pacientes (un 9,1 % de los tratamientos crónicos), náuseas y/o vómito referida por 29 pacientes (un 7 % de los tratamientos crónicos) y prurito presente en 17 pacientes (un 4,1 % de los tratamientos de continuación).
En cuanto a la actuación del farmacéutico, los farmacéuticos participantes podían realizar más de una intervención si se valoraba necesario, resultando que la actuación mayoritaria fue la de dispensar con información sobre el medicamento en el 66,7 % y en segundo lugar dispensar con educación para la salud 52,7 %. El resto de actuaciones están recogidas en la (tabla 7).
Tabla 7 Intervenciones realizadas por los farmacéuticos comunitarios
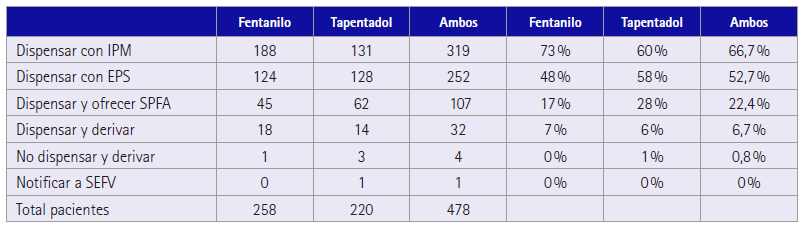
IPM: información personalizada del medicamento; EPS: educación para la salud; SPFA: servicio profesional farmacéutico asistencial; SEFV: Sistema Español de Farmacovigilancia
A la población del estudio se le preguntó si les gustaría que le ofreciéramos un Servicio Profesional Farmacéutico Asistencial (SPFA) de abordaje del dolor crónico, la respuesta para un 53,9 % fue positiva, y solo el 9,8 % respondió negativamente. Si tenemos en cuenta el tipo de tratamiento, para los pacientes tratados con tapentadol en el 59 % su respuesta fue sí, mientras que para los pacientes en tratamiento con fentanilo fue el 50 % como se refleja en la (tabla 8).
Tabla 8 Valoración del interés por un SPFA de abordaje del dolor crónico a los pacientes con dolor no oncológico
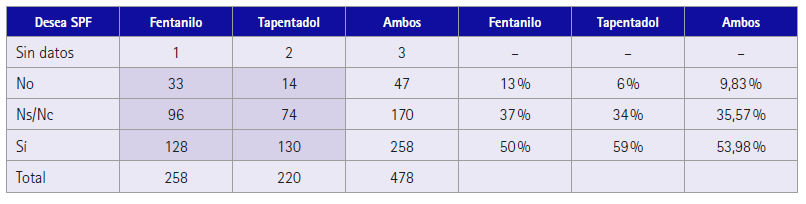
Los pacientes con tapentadol aprecian más el SPFA χ2 = 7,39; p = 0,0248.
Discusión
En nuestro estudio realizado sobre el análisis del uso de fentanilo y tapentadol en farmacia comunitaria se puede observar que el 86 % de los pacientes presentaron una indicación no oncológica, de los cuales el 96 % fue por DCNO y solo 4 % para dolor agudo no oncológico.
Nuestros datos reflejan una mayor utilización de opioides para tratar el DCNO frente a la indicación oncológica que supuso un 14 %. Una explicación podemos encontrarla en el análisis que hace el Ministerio de Sanidad (7), donde se expone que el uso de opioides mayores ha experimentado un notable aumento, en gran medida por el incremento de uso para dolor crónico no oncológico.
Observamos también diferencias según sea el sexo del paciente, siendo mayor el número de mujeres que de hombres y en las mujeres es superior el porcentaje de indicación no oncológica respecto de los varones. En mujeres es más frecuente la indicación no oncológica. Nuestros datos coinciden con las cifras de mayor prevalencia del DCNO en las mujeres, como se recoge en la publicación del Ministerio de Sanidad, donde se recopilan todos los estudios de prevalencia del dolor crónico desde el año 2001 (3).
También se observan diferencias en cuanto al medicamento que se emplea según el sexo. Fentanilo se prescribe más a hombres que a mujeres, mientras que a la inversa tapentadol se prescribe más a mujeres que a hombres, aunque las diferencias no llegan a ser significativas (p = 0,0505), como se puede ver en la tabla 1.
En nuestro estudio son los mayores de 70 años los que más prescripciones tienen de estos opioides, con un 55 %, seguido de los pacientes de 40 a 69 años con el 42 %. Tras analizar el rango de edad con el medicamento que utiliza el paciente se desprende que fentanilo se usa más en mayores de 70 años (p = 0,001), como se puede ver en la tabla 1.
La adherencia farmacoterapéutica no resulta fácil de medir y para evaluarla en nuestro estudio se escogió el test de Haynes-Sackett, por ser sencillo y de fácil aplicación. Se trata de un método indirecto de medida que se caracteriza por una elevada especificidad, baja sensibilidad y tiende a infravalorar el incumplimiento. Lo que explica que tan solo el 12,9 % de los pacientes con tratamiento de continuación sí refirieron tener dificultad para tomarse/ponerse su tratamiento (no adherencia).
Sabemos que algunos estudios sitúan la falta de adherencia alrededor del 50 % en el caso de las patologías crónicas. Así, en el estudio Cumplimiento terapéutico: ¿qué conocemos de España?, la mitad de los pacientes con enfermedades crónicas presenta problemas de cumplimiento, aunque éstos descienden hasta el 20 % en las enfermedades reumáticas (artrosis, artritis, etc.) (13). De forma similar en nuestro estudio, la tasa de incumplimiento está por debajo del 50%, con un valor del 12,9 % de pacientes no adherentes.
Si se tiene en cuenta el tipo de tratamiento que utiliza el paciente, cabe destacar que es mayor la tasa de no adherencia en los pacientes tratados con el principio activo fentanilo, (p = 0,0039), como se puede ver en la tabla 2.
En nuestro estudio los principales motivos de la no adherencia no fueron los olvidos, ni el incumplimiento voluntario, ni presentar una reacción adversa, sino que fueron ser persona dependiente, tener dificultad en la colocación y tener problemas de adhesión del parche de fentanilo, como lo refleja la tabla 4. Llama la atención que los olvidos, el incumplimiento voluntario y presentar una reacción adversa no suponga mayor tasa de no adherencia, y este hecho puede deberse a que el test de Haynes-Sacket infravalora la falta de adherencia.
Revisando otros estudios que analizan problemas de incumplimiento, en el estudio de Noceda et al (22), el 38,7 % de los pacientes se encuentra sin tratamiento analgésico alguno o lo recibe en dosis inferiores a la dosis diaria definida. Según el análisis de Noceda la situación puede ser debida tanto al mal cumplimiento por parte del paciente como a la baja prescripción por parte de su médico, o a ambos.
Otro de los posibles motivos de falta de adherencia según el análisis del estudio EPIDOR (23), es que la mitad de los pacientes no tiene suficiente confianza en su tratamiento farmacológico para el reuma o no está satisfecho con el tratamiento que recibe para el dolor.
Respecto a los valores EVA globales del estudio, el estudio arroja un promedio de 6,18 puntos de EVA, donde el 44,5 % presenta valores de EVA superiores a 6 puntos. Si tenemos en consideración las guías clínicas en DCNO (24) (se considera un tratamiento óptimo aquel que reduzca la EVA en menor o igual al 30 % inicial) podemos constatar que gran parte de los pacientes del estudio no cumplen con los objetivos terapéuticos. Esta afirmación se confirma con otros estudios como la iniciativa Pain Proposal (4), donde el 29 % de los pacientes comenta no tener la sensación de recibir un tratamiento adecuado para su dolor.
En cuanto a los valores obtenidos de EVA en función de la adherencia farmacoterapéutica. Los pacientes no adherentes obtienen un promedio de 6,6 puntos en contraposición a los adherentes con un valor de 6 (tabla 5). Es un valor que indica una tendencia a un menor control del dolor en los pacientes no adherentes. Esto coincide con resultados obtenidos por el Observatorio del Dolor y Timmerman et al (25-26), mostrando la misma tendencia sin que esta tenga relevancia significativa. La no relevancia puede venir dada por aspectos, tales como evaluar la adherencia sin una entrevista estructurada en comparación a estudios que realizan escalas para valorar la intensidad del dolor.
La evaluación media del dolor en los pacientes del estudio fue de 6,1 puntos en la EVA; un 44,5 % de los pacientes presenta valores de EVA superior a 6 puntos.
En cuanto a la percepción de la eficacia del tratamiento para los pacientes con dolor no oncológico (tabla 6), hay que destacar que un 45 % considera no tener el dolor controlado, para un 33 % no ha mejorado su capacidad funcional y para un 29 % no se ha mejorado su calidad de vida. Según el estudio realizado por Pain Alliance Europe, el 50 % de las personas con dolor crónico considera que su calidad de vida se ha reducido a más de la mitad en comparación con el periodo anterior al inicio de su dolor (27).
Además de los problemas de adherencia, las reacciones adversas y los problemas de efectividad en el uso de estos tratamientos suponen un problema en su uso para los pacientes del estudio.
Es recomendable que los FC enseñemos a los pacientes como utilizar los opioides fuertes, siendo la no correcta administración uno de los errores que provoca eventos adversos (7). Para ello, en nuestro estudio se ofreció a los pacientes información del uso adecuado de estos tratamientos para disminuir las dificultades que tienen en el uso de estos tratamientos y mejorar la adherencia.
La dispensación con información personalizada del medicamento y la educación sanitaria han sido las principales actuaciones del farmacéutico garantizando el conocimiento del adecuado proceso de uso del fentanilo o del tapentadol en la población del estudio, como agente sanitario fundamental en el uso racional de los opioides fuertes, así como contribuyendo en la optimización del tratamiento al resolver los problemas de uso dichos tratamientos.
La alta prevalencia de los pacientes aquejados de DCNO, que acuden a las farmacias comunitarias, justifica el interés profesional por ampliar conocimientos sobre el dolor crónico y los tratamientos efectivos, para poder abordar a estos pacientes adecuadamente. Por ello, el farmacéutico comunitario tiene un papel muy importante en la dispensación de estos medicamentos, garantizando un uso responsable de los mismos y resolviendo problemas de uso que puedan disminuir la adherencia.
Finalmente, en cuanto al interés del paciente por un SPFA, nos llama la atención que un 35 % de pacientes no sabe qué contestar, lo que nos tiene que hacer pensar que no conocen toda la labor asistencial que el farmacéutico comunitario realiza y hay que dar más visibilidad al trabajo que realizamos los farmacéuticos. Como dato, los pacientes con tapentadol aprecian más el SPFA χ2 = 7,39; p = 0,0248.
Las limitaciones de nuestro trabajo son el tamaño muestral comparado con el elevado número de prescripciones de fentanilo y tapentadol. En los últimos años, ha habido un aumento en la prescripción y dispensación de fármacos opioides fuertes. Fentanilo y tapentadol son un ejemplo de ese aumento (11). Otra limitación de este estudio es emplear un método indirecto para la valoración del cumplimiento cuando no son los más fiables; pero cumple la premisa de ser sencillo y de fácil aplicación, y permite obtener una información que puede ayudar al farmacéutico comunitario a un primer reconocimiento del problema.
Conclusión
La mayoría de los pacientes del estudio son adherentes al tratamiento. El principal motivo de no adherencia fue el ser persona dependiente, así como los problemas de adhesión y colocación del parche de fentanilo.
Los pacientes del estudio tienen valores EVA promedio de 6 (dolor moderado). Existe una tendencia a tener mayores valores de EVA en pacientes no adherentes.
En cuanto a la percepción de los pacientes, la mayoría de ellos demanda un mayor control del dolor, aunque reconocen tener mejor capacidad funcional y calidad de vida.
Dentro de las incidencias detectadas, un 37,9 % de los pacientes con tratamientos de continuación manifestó tener alguna reacción adversa a fentanilo o tapentadol. El estreñimiento junto con la sedación, en ese orden, fueron las más frecuentes.
Las actuaciones del farmacéutico sirven de ayuda en la optimización del tratamiento, en relación a los problemas de uso de fentanilo y tapentadol, siendo fundamental para mejorar la efectividad y seguridad de ellos.
La mitad de los pacientes estarían interesados en un servicio profesional farmacéutico en dolor crónico. El desarrollo de este servicio permitiría colaborar con el equipo multidisciplinar en la consecución del objetivo que se persiguen con estos tratamientos.
Agradecimientos
A los 139 farmacéuticos que han colaborado de forma desinteresada en el estudio.
A SEFAC por poner a disposición del grupo de Dolor las plataformas informáticas para llevar a cabo el estudio.
Referencias bibliográficas
1.López Pérez FJ, Mínguez Martí A, Vicario Sánchez E, Pastor Clérigues A, Sanfeliu García J, Ortega García MP. Experiencia clínica en cambio de opioides en el tratamiento del dolor crónico no oncológico. Farm Hosp (Toledo) 2014; 38(5):411-417. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-63432014000500004
2.Doukkali A, Murillo D, Motilva V, Lacalle JR. Intervención farmacéutica y percepción del paciente sobre su dolor. Farmacéuticos Comunitarios 2011 Sep 30; 2(3): 93-99. Disponible en: https://www.farmaceuticoscomunitarios.org/es/journal-article/intervencion-farmaceutica-percepcion-del-paciente-sobre-su-dolor
3.Andrés J, Acuña JP, Olivares A. Dolor en el paciente de la tercera edad. Rev Med Clin Condes 2014; 25(4): 674-686. doi:10.1016/S0716-8640(14)70089-6
4.Palanca Sánchez I, Puig Riera de Conías MM, Elola Somoza I, Bernal Sobrino JL, Paniagua Caparrós JL. G. Unidad de tratamiento de dolor, estándares y recomendaciones [Monografía en Internet]. Madrid: Ministerio de Sanidad, Politica Social e Igualdad; 2011 [acceso 6 de septiembre de 2018] Disponible en: https://es.calameo.com/read/000072525c316dfec325a
5.Torralba A, Miquel A y Darba J. Situación actual del dolor crónico en España: iniciativa “Pain Proposal”. Rev. Soc. Esp. Dolor 21 (1): 16-22. 2014. doi:10.4321/S1134-80462014000100003
6.Dueñas M, Salazar A, Ojeda B, Palacín F, Micó JA, Torres LM, Failde I. A Nationwide Study of Chronic Pain Prevalence in the General Spanish Population: Identifying Clinical Subgroups Through Cluster Analysis. Pain Medicine 2015; 16: 811–822. doi:10.1111/pme.12640
7.Ministerio de Sanidad, Consumo y Bienestar Social e Instituto Nacional de Estadística (INE). Encuesta Nacional de Salud de España 2017 (ENSE 2017) [Monografía en Internet]. Madrid: Ministerio de Sanidad, Consumo y Bienestar Social; 2017 [acceso 8 de diciembre de 2019] Disponible en: https://www.mscbs.gob.es/estadEstudios/estadisticas/encuestaNacional/encuestaNac2017/ENSE2017_notatecnica.pdf
8.Prácticas seguras para el uso de opioides en pacientes con dolor crónico [Monografía en Internet]. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad; 2015 [acceso 2 de septiembre de 2018] Disponible en: https://www.sedolor.es/download/practicas-seguras-uso-opioides-pacientes-dolor-cronico/
9.Reuben DB, Alvanzo A, Ashikaga T, Bogat GA, Callahan CM, Ruffing V, et al. National Institutes of Health Pathways to Prevention Workshop: The Role of Opioids in the Treatment of Chronic Pain. Ann Intern Med. 2015; 162(4):295–300. doi:10.7326/M14-2775
10.Català E, Ferrándiz M, Lorente L, Landaluce Z, Genové M. Uso de opioides en el tratamiento del dolor crónico no oncológico. Recomendaciones basadas en las guías de práctica clínica. Rev Esp Anestesiol Reanim. 2011; 58:283-289. doi:10.1016/S00349356 (11)70063-9
11.Tormo Molina J, Marín Conde L, González Urbano M, Ruiz Pérez de la Blanca M, Robles Martín J, Vivar Simón M. Prescripción de opioides mayores en pacientes con dolor no oncológico: descripción de sus características en una zona de salud de atención primaria. Rev Soc Esp Dolor 2017; 24(1): 19-26. Disponible en: http://scielo.isciii.es/pdf/dolor/v24n1/original3.pdf
12.Utilización de medicamentos opioides en España durante el periodo 2010-2018 [Monografía en Internet]. Madrid: Agencia Española del Medicamento y Productos Sanitarios; 2019 [acceso 8 de diciembre de 2019] Disponible en: https://www.aemps.gob.es/medicamentos-de-uso-humano/observatorio-de-uso-de-medicamentos/utilizacion-de-medicamentos-opioides-en-espana-durante-el-periodo-2010-2018/
13.Rigueira García AI. Cumplimiento terapéutico: ¿qué conocemos de España? Aten Primaria 2001; 27(8): 559-68. doi:10.1016/S0212-6567(01)78860-9
14.Prats Mas R, et al. Dispensación, adherencia y uso adecuado del tratamiento: guía práctica para el farmacéutico comunitario (ADHe+). Barcelona: SEFAC, 2017. Disponible en: https://www.sefac.org/sites/default/files/2017-11/Adherencia_0.pdf
15.González A, Reyes D, Merencio E, Córcoles M.E. Dispensación de fentanilo y tapentadol en farmacia comunitaria: perfil del paciente e indicación terapéutica en dolor crónico no oncológico. Farmacéuticos Comunitarios. 2018 Sep 28; 10(3):25-31. doi:10.5672/FC. 2173-9218.(2018/Vol10).003.04
16.Sackett DL, Haynes RB, Guyatt GH, Tugwell P. Cumplimiento. Clinical epidemiology: a basic science for clinical medicine.1ª Ed. Boston: Little,1985.
17.Huskisson EC, Jones J, Scott PJ. Application of visual-analogue scales to the measurement of functional capacity. Rheumatol Rehabil 1976; 15: 185-187. doi:10.1093/rheumatology/ 15.3.185
18.Price DD, McGrath PA, Rafii A, et al. The validation of visual analogue scales as ratio scale measures in chronic and experimental pain. Pain 1983; 17: 45-56. doi:10.1016/0304-3959(83)90126-4
19.Price DD. Psychological and neural mechanisms of pain. New York: Raven, 1988.
20.Yarnitsky D, Sprecher E, Zaslansky R. Multiple session expenmental pain measurements. Pain 1996; 67: 327-33. doi:10.1016/0304-3959(96) 03110-7
21.Foro de Atención Farmacéutica en Farmacia Comunitaria, panel de expertos. Guía práctica para los servicios de atención farmacéutica en la farmacia comunitaria. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos; 2010. Disponible en: https://www.portalfarma.com/inicio/atencionfarmaceutica/forofarmaciacomunitaria/Documents/ATFC_Guia%20FORO.pdf
22.Noceda Bermejo JJ, Moret Ten C, Lauzirika Alonso I. Tratamiento del dolor osteomuscular crónico. Aten Primaria 2007; 39(1): 29-33. doi:10.1157/13098276
23.Gamero F, Gabriel R, Carbonell J, Tornero J, Sánchez I. El dolor en las consultas de Reumatología españolas: estudio epidemiológico EPIDOR. Rev Clin Esp. 2005; 205:157-63. doi:10.1157/13074161
24.Berrocoso Martínez A, De Arriba Muñoz L, Arcega Baraza A. Abordaje del dolor crónico no oncológico. Rev Clin Med Fam vol.11 no.3 Albacete oct. 2018 Epub 01-Oct-2019. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1699-695X2018000300154
25.De Sola H, Salazar A, Dueñas M, Failde I. Opioids in the treatment of pain. Beliefs, knowledge, and attitudes of the general Spanish population. Identification of subgroups through cluster analysis. J Pain Symptom Manage. 2018 Apr; 55(4):1095-1104. doi:10.1016/j.jpainsymman.2017.12.474
26.Timmerman L, Stronks DL, Huygen FJ. The Relation Between Patients› Beliefs About Pain Medication, Medication Adherence, and Treatment Outcome in Chronic Pain Patients: A Prospective Study. Clin J Pain. 2019 Dec;35(12):941-947. doi:10.1097/AJP. 0000000000000760
27.Pain Alliance Europe. Chronic Pain and Stigma. Survey 2019 Chronic Pain and Stigma. Pain Alliance Europe. Results highlights. ; 2019. [acceso 8 de diciembre de 2019] Disponible en: https://pae-eu.eu/wp-content/uploads/ 2019/09/2019-Survey-PAE-final-short-report.pdf
Anexo. PNT estudio ‘Análisis del uso de fentanilo y tapentadol en farmacia comunitaria’
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


