- La revista
- Украина #126535155 , Женские кроссовки nike jordan white black pink — цена 2549 грн в каталоге Кроссовки ✓ Купить женские вещи по доступной цене на Шафе , Air Jordan 2 Retro Low Gym Red x Jordan AJ 2 23 Wings T-Shirt
- Роздільний купальник adidas раздельный купальник
- Мужские россовки adidas decade hi b - Украина #28353944 , adidas Originals Vit t-shirt i boyfriend-modell med stor logga - ball оригинал кожа — цена 2900 грн в каталоге Кроссовки ✓ Купить мужские вещи по доступной цене на Шафе
- air jordan 1 mid outlet
- nike sb dunk sizing and fit guide
- adidas Yeezy Boost 350 V2 Onyx HQ4540 Release Date On Foot
- Air Jordan 1 Stage Haze Release Date 555088 108 1
- air force 1 shadow
- a ma maniere air jordan 1 high do7097 100 release date
- buy air jordan 1 twist panda cd0461 007 store list
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2019 Dec 30;11(4):5-20. doi: 10.5672/FC.2173-9218.(2019/Vol11).004.02
Determinación de pulso irregular en farmacias comunitarias españolas. “Resultados del proyecto ‘Know your pulse’ 2016 y 2017”
Introducción
La fibrilación auricular (FA) es la arritmia cardíaca sostenida más frecuente en la práctica clínica. El ritmo cardíaco desordenado e irregular incapacita al corazón para producir unas contracciones auriculares efectivas. Es uno de los factores más importante de riesgo de ictus isquémico, multiplicando por cinco el riesgo de sufrir accidentes cerebrovasculares (ACV) (1,2). Otros factores de riesgo predictivos son la edad, la hipertensión arterial, la diabetes mellitus, la disfunción ventricular izquierda y la enfermedad cardiovascular (3).
Según la Organización Mundial de la Salud, la incidencia media mundial de ictus en 2015 fue de aproximadamente 200 casos anuales por cada 100.000 habitantes (4). Esta incidencia se incrementó de forma gradual a partir de los 55 años de edad, correspondiendo el 50 % de los casos a personas mayores de 80 años (4,5). En España, según el Instituto Nacional de Estadística (INE), fue la segunda causa de muerte en hombres y la primera en mujeres en el 2014 (6). En 2017, el ictus se convirtió en la primera causa de muerte en ambos sexos (7). No obstante, en los últimos años se observó una disminución de la mortalidad por accidente cerebrovascular, debido al aumento de campañas de prevención como la actual “Heart Rythm Week” (8) o a medidas de prevención secundaria.
Sin embargo, este aumento de la tasa de supervivencia de ictus genera un elevado porcentaje de pacientes incapacitados, provocando un aumento en el gasto sanitario de aproximadamente 5.000 euros por paciente el primer año después de sufrir un ACV (9). Los ictus en pacientes con FA son más graves, repetitivos y discapacitantes, por lo que tienen un peor pronóstico (1).
En Europa, la prevalencia de FA es del 5,5 % en personas mayores de 55 años (10). A nivel mundial, es del 1,5-2,0 % de la población general (11). En España, la prevalencia de FA en personas mayores de 40 años es del 4,4 %, aumentando al 9,3 % entre 70 y 80 años y al 17,7 % en personas mayores de 80 años (12).
Se estima que la prevalencia de FA para el 2060 aumente 2,5 veces con respecto a la actual. Se calcula que casi 18 millones de adultos mayores de 55 años padecerán esta arritmia (13). En los Estados Unidos, la población con esta patología superará los 10 millones de personas. La principal causa de este aumento es debido a la creciente proporción de personas de avanzada edad y al descontrol de los principales factores de riesgo cardiovascular (14).
La prevalencia de ictus asociados con la FA aumenta de forma progresiva con la edad, siendo el 6,7 % en personas de 50 a 59 años y 36,2 % en mayores de 80 años (15). La FA suele ser asintomática y uno de las primeras consecuencias en aparecer suele ser el ictus.
El objetivo prioritario en la prevención de ictus será la detección precoz de la FA y la valoración individualizada del riesgo de cada persona. Este diagnóstico precoz es primordial, ya que la instauración de un tratamiento anticoagulante puede evitar gran parte de los accidentes cerebrovasculares y de las complicaciones mayores (16,17).
Una de las herramientas que se dispone en la farmacia comunitaria como cribado oportunista de FA es la toma del pulso arterial (TPA) a la población en riesgo, aunque será necesaria la realización de un electrocardiograma para la confirmación de la FA (18).
Por su accesibilidad y disponibilidad, las farmacias comunitarias pueden ser un lugar idóneo para realizar la detección del pulso irregular y posterior derivación al médico para su valoración y eventual establecimiento del diagnóstico.
Por esta razón, la Sociedad Española de Farmacia Familiar y Comunitaria (SEFAC) en colaboración con la Atrial Fibrillation Association (AFA) y la International Pharmacists AntiCoagulation Task force (IPACT), desarrollaron el proyecto internacional “Know your pulse” (KYP) en los años 2016 y 2017 para valorar la efectividad de la farmacia y el farmacéutico comunitario (FC) en la detección de la fibrilación auricular asintomática, mediante la toma de pulso arterial, con el objetivo de reducir las posibles consecuencias con especial atención en la reducción de ictus y contribuir al correcto tratamiento de las arritmias y sus consecuencias.
Objetivos
Objetivo principal
• Evaluar la efectividad del cribado de pulso irregular en la farmacia comunitaria española.
Objetivos específicos
• Pilotar la metodología y el procedimiento para la detección de pulso irregular en las farmacias comunitarias españolas.
• Evaluar la utilidad de la farmacia comunitaria como lugar adecuado para el cribado oportunista de irregularidades del ritmo cardíaco.
• Colaborar, mediante la derivación al médico, en el diagnóstico precoz de fibrilación auricular asintomática para la reducción de sus posibles consecuencias.
• Determinar la prevalencia de irregularidades del ritmo cardíaco en la muestra que participa en el estudio.
• Comparar los resultados de las campañas de 2016 y 2017.
Métodos
Diseño del estudio
Estudio descriptivo transversal realizado en farmacias comunitarias españolas por farmacéuticos socios de SEFAC del 24 al 29 de noviembre de 2016 y del 5 al 11 de junio de 2017.
Sujetos
Criterios de inclusión: todos los usuarios de la farmacia ≥40 años, que acudieron a las farmacias comunitarias participantes durante la semana del 24 al 29 noviembre del 2016 y del 5 al 11 de junio del 2017 y aceptaron participar en el estudio.
Se incluyeron personas con fibrilación auricular sin tratamiento anticoagulante. Se supuso diagnóstico de FA, aunque el paciente lo desconociese, a las personas que tenían prescripto alguno de los siguientes anti-arrítmicos:
• Clase Ia: procainamida (Biocoryl®), disopiramida (Dicorynan®).
• Clase Ic: propafenona (Rytmonorm®), flecainida (Apocard®).
• Clase III: amiodarona (Trangorex®), dronedarona (Multaq®), sotalol (Sotapor®).
• Otros: digoxina.
Criterios de exclusión: personas ya diagnosticadas de fibrilación auricular y tratados con anticoagulantes.
Cualquier persona que tuviera prescrito o tomase anticoagulantes, excepto si era durante un tiempo limitado por indicación de tromboembolismo venoso profundo (TVP); warfarina, acenocumarol, apixaban, edoxaban, rivaroxaban o dabigatrán, incluyendo formas no orales (heparina).
Cálculo del tamaño de muestra
Ambos estudios, 2016 y 2017, se consideraron pilotos del procedimiento y la metodología, por lo que no se realizó un cálculo de tamaño muestral y en consecuencia los resultados serán representativos exclusivamente de la muestra participante.
Variables
• Edad (años) y sexo (mujer/hombre).
• Diagnóstico previo (SÍ/NO).
• Anticoagulante/antiagregante (SÍ/NO).
• Pulso (latidos por minuto).
• Diabetes (SÍ/NO/NO LO SABE).
• ¿Sufre alguno de estos síntomas? (SÍ/ NO/NO LO SABE): pulso irregular, falta de aire, falta de aire con palpitaciones, dolor en el pecho, dolor en el pecho con palpitaciones, pulso rápido, pulso rápido en descanso, pulso rápido durante el ejercicio, cansancio o tobillos hinchados.
• ¿Ha tenido alguno de los siguientes problemas o tratamientos? (SÍ/NO/NO LO SABE): infarto de miocardio, ataque isquémico transitorio, tratamiento de ablación, enfermedad vascular/problema de arterias, implantación de marcapasos, hipertensión, alteración de tiroides, insuficiencia cardíaca, cirugía cardíaca, cardioversión eléctrica.
• ¿Ha recibido usted un diagnóstico definitivo de? (SÍ/NO): fibrilación auricular, aleteo o flutter auricular.
• ¿Su problema de ritmo cardíaco? (SÍ/NO): ¿ocurre como ataques?, ¿se presenta todo el tiempo?
• ¿Está usted actualmente, o ha sido alguna vez tratado con cualquiera de estos medicamentos? (SÍ/NO): amiodarona, apixaban, aspirina, betabloqueante, antagonistas de calcio (diltiazem, verapamilo), clopidogrel, digoxina, dronedarona, dabigatran, edoxaban, flecainida, propafenona, rivaroxaban, sotalol, verapamil, warfarina, estatinas, suplementos vitamínicos/remedios alternativos.
• ¿Ha visto a algún otro médico para tratar este problema? (SÍ/NO): médico de familia, médico de urgencias, médico de hospital, cardiólogo/electrofisiólogo, enfermera especialista en arritmias.
• ¿Ha realizado alguna de las siguientes pruebas? (SÍ/NO): electrocardiograma en reposo, electrocardiograma en ejercicio, implantación de monitor de electrocardiograma de 24 horas/48 horas/7 días/14 días, eco/escáner del corazón, análisis de función tiroidea, otros test sanguíneos.
• ¿Tiene una copia de su electrocardiograma? (SÍ/NO): cuando el ritmo es normal, cuando hay anormalidad en el ritmo.
• Escala CHAD2S2 vascular (puntos).
• Derivación al médico (SÍ/NO).
• Contestación del médico: diagnóstico (SÍ/NO), inician tratamiento (SÍ/NO).
Procedimiento
Selección de los farmacéuticos participantes
Se ofreció participar en el estudio a los farmacéuticos comunitarios pertenecientes al Grupo de Trabajo en Hipertensión Arterial y Riesgo Vascular y al Grupo de Trabajo de Diabetes de SEFAC.
Se realizó una formación online que incluía el material audiovisual de la Facultad de Farmacia de Oporto, sobre la fisiología y patología de las arritmias, la toma correcta del pulso, el ritmo cardíaco y la frecuencia cardíaca, así como las consecuencias de la fibrilación auricular.
En esta formación se explicó a los participantes el protocolo aplicable, cómo realizar la selección de los pacientes, la recogida de datos y experiencias previas en el uso de la toma aislada de pulso como cribado de fibrilación auricular, y el proceso de registro y envío de las encuestas realizadas.
Se dedicó especial atención a la comunicación con otros profesionales sanitarios a la hora de hacer las derivaciones y cómo registrar sus respuestas.
Todos los farmacéuticos tuvieron acceso al material de divulgación, que incluía pósteres (figura 1), folleto dirigido al paciente con lista de chequeo de síntomas dirigido a los pacientes (figura 2), encuestas (figuras 3 y 4) y hojas de derivación al médico en la campaña del 2017. Todo el material estaba disponible en español, gallego y catalán.
Realización del cribado de fibrilación auricular (figura 5)
1ª Fase. Selección de los individuos
Se propuso a los FC captar a tres personas diarias durante seis días, hasta alcanzar un mínimo de 15 pacientes por campaña y farmacia. Se hizo de manera aleatorizada o mediante personas que mostraban interés en el cartel de la campaña y cumplían los criterios de inclusión.
Para excluir de forma efectiva a los pacientes que desconocían si padecían FA se les preguntaba si tomaban alguno de los siguientes tratamientos:
Clase Ia: procainamida (Biocoryl®), disopiramida (Dicorynan®).
Clase Ic: propafenona (Rytmonorm®), flecainida (Apocard®).
Clase III: amiodariona (Trangorex®), dronedarona (Multaq®), sotalol (Sotapor®).
Otros: digoxina.
Si estaban tratados con anticoagulantes, excepto si lo tomaba por otra indicación y por un tiempo limitado. Se incluía warfarina, acenocumarol, apixaban, edoxaban, rivaroxaban o dabigatran, incluyendo formas no orales (heparinas).
2ª Fase. Medición del pulso y realización del cuestionario
Mientras que el paciente estaba en reposo de cinco minutos, sentado, se procedió a cumplimentar el cuestionario (2016) (figura 3) o a la realización de la encuesta (2017) (figura 4).
Tras el reposo de cinco minutos se procedió a la toma exclusiva radial del pulso, usando los dedos índice, medio y anular durante 30 segundos. En caso de detectar pulso arrítmico se tomó durante 60 segundos y se anotó el valor de frecuencia arterial.
Se explicó el procedimiento de la toma del pulso a la persona y la importancia de la toma periódica, tanto por ellos mismos como, preferiblemente, por un profesional sanitario.
3ª Fase. Derivación al médico de atención primaria
Se derivó al médico de atención primaria, a través de la hoja de derivación al médico, si:
• El paciente presentaba un pulso irregular.
• El paciente presentaba un pulso <50 o >100 latidos por minuto.
• El paciente tenía un tratamiento no adecuado para la fibrilación auricular.
4ª Fase. Respuesta del médico de atención primaria
Se registró el diagnóstico establecido por el médico de atención primaria o especialista y el inicio o no del medicamento prescrito.
5ª Fase. Envío de la información del estudio
Los datos se introdujeron, anonimizando la identidad de los sujetos participantes, a través de la página web: http://afa.ipact.org/heart
Análisis estadístico
Para el análisis de los datos se utilizó el programa SPSS® 22.0 para Windows®. Los datos cualitativos se expresaron como porcentajes y los cuantitativos como media ± desviación estándar.
Se utilizaron los test de chi-cuadrado o de Fisher para el análisis de variables cualitativas, y t de Student para variables cuantitativas con distribución normal y U Mann-Whitney para variables cuantitativas con distribución no normal. La correlación entre las variables cuantitativas se realizó mediante la R de Pearson o la Rho de Spearman. La significación estadística con todos los análisis se fijó en p<0,05.
Consideraciones éticas
Confidencialidad de la información
La participación de las personas incluidas fue voluntaria y, antes de su inclusión en el estudio, se les informó de los objetivos y la metodología, así como de la preservación de la confidencialidad de su identidad y de todos sus datos.
El estudio se llevó a cabo de acuerdo con los requerimientos expresados en la Declaración de Helsinki (revisión de octubre de 2008), así como en la legislación vigente de España.
El farmacéutico de la farmacia comunitaria incluida en el estudio cumplió con las medidas de seguridad de nivel alto que a tal efecto establezca para la gestión de datos de salud y medicamentos de pacientes, cumpliendo con lo establecido por la Ley Orgánica de Protección de Datos para ficheros de alto nivel de seguridad (LOPD) y el Real Decreto de medidas urgentes para la adaptación del Derecho Español a la normativa europea en materia de protección de datos.
Resultados
Descripción de la muestra
En 2016 participaron 22 farmacéuticos comunitarios socios de SEFAC y obtuvieron un total de 355 determinaciones de pulso correctas (16,2 por farmacéutico). En 2017 participaron 30 FC, los cuales ofrecieron a 476 personas la campaña KYP. De ellos, se obtuvieron 434 (91,2 %) encuestas con medidas correctas (14,5 por farmacéutico). Las farmacias participantes fueron de todas las autonomías de España, siendo la Comunidad Valenciana (170 encuestas, 39,2 %) la que más datos aportó.
Las características de las 434 personas participantes en la campaña del 2017, en cuanto a sexo, edad (el 50,2 % eran menores de 65 años), frecuencia cardíaca y diagnóstico previo de FA se expresan en la tabla 1, observándose diferencias significativas en el diagnóstico previo por sexos.
Los síntomas que refieren los participantes en el momento de la entrevista del 2017 se presentan en la tabla 2. Más del 79,5 % no presentaba ninguno de los síntomas asociados a una posible FA: palpitaciones, falta de aire, cansancio, dolor de pecho o mareos.
La enfermedad que referían en mayor porcentaje era la hipertensión arterial con un 41,9 % de los participantes en 2017 (tabla 3).
Utilización de medicamentos
En referencia al uso de los medicamentos de las 434 personas participantes en la campaña del 2017, 51 (11,8 %) tenían un tratamiento antiagregante, mientras que 20 (4,6 %) estaban con tratamiento anticoagulante.
Los grupos terapéuticos más utilizados fueron: NO2BA: 40 personas (56,3 %); B01AA: 14 (19,7 %); B01AC: 10 (14,1 %) (tabla 4).
Tabla 1 Descripción de la muestra de la campaña del 2017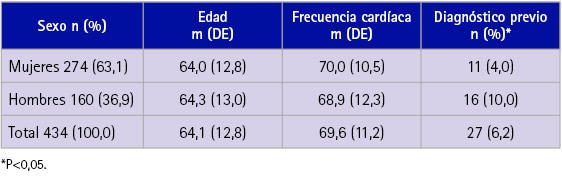
Tabla 2 Síntomas referidos por los participantes en la entrevista del 2017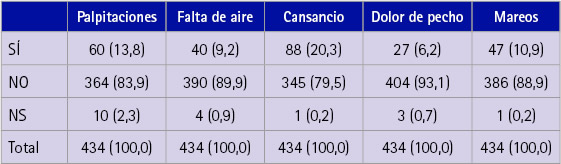
Tabla 3 Enfermedades referidas por los participantes en la entrevista del 2017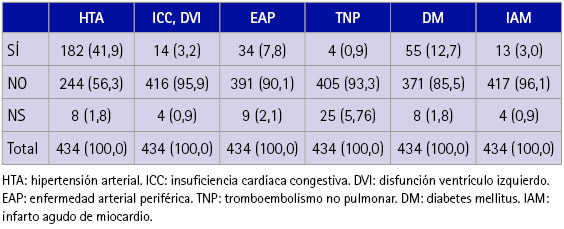
Tabla 4 Medicamentos utilizados por los participantes. Sistema de clasificación anatómica, terapéutica, química (ATC)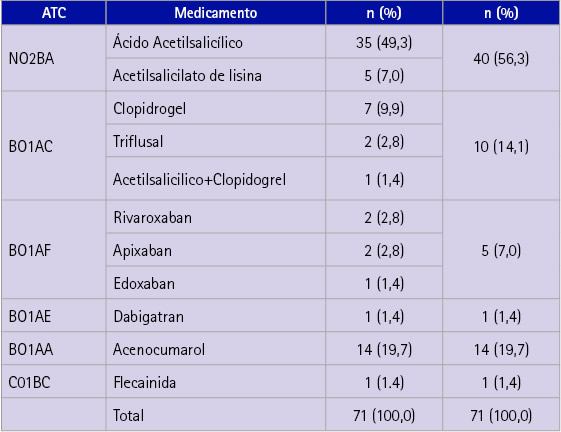
Tabla 5 Tabla comparativa de los años 2016 y 2017 respecto al tamaño de la muestra, al diagnóstico previo y/o tratamiento con anticoagulantes o antiagregantes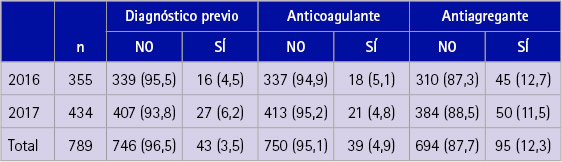
Escala CHA2DS2vascular
(Cardiac failure, hypertension, age, diabetes, stroke (doubled))
El número de pacientes con CHA2DS2 vascular ≥2 fue de 255 (58,8 %). De ellos, 191 (75,0 %), sin tratamiento, 45 (17,6 %) con antiagregantes, 18 (7,0 %) con anticoagulantes y 1 (0,4 %) con antiarrítmico.
El número de pacientes con CHA2DS2 vascular ≥2 y pulso irregular fueron 17 (3,9 %), de los cuales 10 (58, 8 %) estaban sin tratamiento; 5 (29,4 %) tenían tratamiento antiagregante y 2 (11,8 %) tenían tratamiento anticoagulante.
Los pacientes de ≥65 años tuvieron valores más elevados de CHA2DS2 vascular (3,18±1,38 vs 1,13±0,89 p<0,0001).
Datos comparativos de los años 2016 y 2017, toma de pulso
En ambos años, más del 93 % de los participantes no tenían un diagnóstico previo de FA (95,5 % en 2016 vs 93,8 % en 2017) (tabla 5).
Se detectaron 41 (5,2 %) participantes en ambas campañas con pulso irregular. En los dos años se derivaron al médico un total de 35 (8,1 %) personas. La forma de contactar con el médico de atención primaria fue: 25 (71,4 %) por carta o informe, 2 (5,7 %) por teléfono, 6 (17,1 %) por e-mail y 2(17,1%) en persona (tabla 6).
Tabla 6 Tabla comparativa de los años 2016 y 2017 respecto a tamaño de muestra, determinación del puso irregular, derivación al médico, diagnóstico y tratamiento instaurado después de la derivación al médico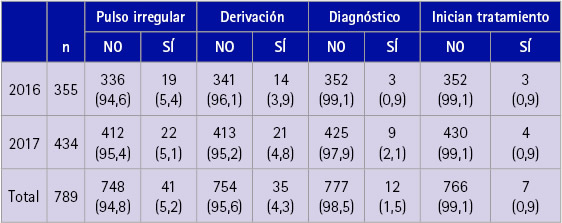
Discusión
Limitaciones
En el desarrollo del estudio se han encontrado algunas limitaciones, como la dificultad de determinar la existencia o no de un diagnóstico previo de FA al carecer de acceso a la historia clínica del participante, problema que afecta en general a la investigación en farmacia comunitaria. Por ello se utilizó como criterio de inclusión o exclusión la información sobre el tratamiento farmacológico pautado en receta electrónica o papel, y no el diagnóstico del especialista.
Por otra parte, no existe ningún sistema oficial de comunicación entre el farmacéutico comunitario y el médico de atención primaria o el especialista, por lo que los datos clínicos obtenidos como resultado de la derivación al médico y su valoración proceden de los informes médicos que trae la persona, quedándose probablemente sin registrar algunos pacientes diagnosticados como consecuencia de este estudio.
Otra posible limitación podría ser la infravaloración de la detección de la FA debido a que ésta puede ocurrir de manera intermitente, por lo que la toma del pulso en un momento concreto como cribado podría ser insuficiente.
Descripción de la muestra
El ratio de participación paciente/farmacéutico fue una media de 16-15 pacientes/farmacéutico, dependiendo del año, por lo que al tratarse de un estudio piloto se considera una muestra aceptable para los objetivos planteados. Esta campaña “Know your pulse” se realizó en cinco países (Canadá, Nueva Zelanda, Portugal, Reino Unido y España), siendo España el segundo país con más registros de pulso comprobados (el primero fue Portugal con 850 registros de pulsos en 2017) (19).
La forma de captación del paciente se hizo de manera aleatorizada, aunque como en todos los estudios de este tipo, no se descarta un mínimo de sesgo en la selección. La presencia de un cartel anunciando la campaña pudo estimular el interés de personas que consideraban poder padecer esta patología.
En ambas campañas participaron mayoritariamente mujeres (campaña 2017: 63,1 % mujeres). Esta muestra representa, en cuanto a sexo, a la población general. Según el INE, el sexo predominante en edades a partir de los 60 años es el femenino, suponiendo este un 63,8 % de la población general (20). No obstante, el 50,2 % de los participantes de la campaña del 2017 pertenecía al grupo de edad de 40 a 64 años, personas que no acuden frecuentemente a los servicios médicos, pero sí a las farmacias comunitarias. Según la Encuesta Nacional de Salud del 2017, el 22,3 % de las personas de entre 45 y 64 años no ha visitado al médico de atención primaria en el último año (21). Por ello, campañas como esta permiten a los farmacéuticos comunitarios realizar de manera efectiva cribados y estrategias de prevención en todos los grupos de edades, incluyendo los que no suelen acudir a los servicios médicos, pudiendo así contribuir a la prevención de patologías prevalentes, mejorar su salud y reducir el gasto sanitario.
La detección y el diagnóstico precoz de la FA es un punto clave en la prevención de los accidentes cerebrovasculares. A pesar de ello, muchos pacientes son diagnosticados de FA después de sufrir un ictus (22). En España, según el estudio AFABE, el 31 % de las personas con FA de más de 60 años no tuvo un diagnóstico previo de esta arritmia (23). Por tanto, la detección de la FA puede resultar un desafío, ya que a menudo suele tratarse de una enfermedad silente y el único y primer síntoma en aparecer es el ictus (22). Aproximadamente entre el 15-30 % de las personas con FA son asintomáticos (24, 25). Los síntomas más habituales son las palpitaciones, la falta de aire, el cansancio, el dolor en el pecho y/o los mareos (24). En 2017, se decidió incluir en la campaña una pregunta sobre estos síntomas, y más del 79,5 % de los encuestados no sabía o no presentaba ninguno de ellos. No obstante, no se estableció ninguna relación entre la presencia de los síntomas y los nuevos diagnósticos de FA, pero se tuvo en cuenta en campañas posteriores. Al mismo tiempo se concienciaba a los participantes sobre la importancia de esos síntomas como indicadores de posibles irregularidades del pulso.
Otra pregunta que se introdujo en el cuestionario del 2017 fue si padecían o estaban en tratamiento de alguna de las siguientes enfermedades: HTA, ICC, DVI, EAP, TNP, DM, IAM, entre otras. El 41,9 % de los encuestados estaba en tratamiento para la HTA, porcentaje ligeramente inferior al de un estudio de características similares (26), donde el 54 % (833) pacientes tenía HTA, aunque en este caso la media de edad era superior, 72,5 años. Estas patologías, junto con la edad, son factores de riesgo de FA, por lo que un diagnóstico y tratamiento precoz ayudan a reducir la aparición de esta arritmia (3, 27). Una de las modificaciones que se hará en las campañas posteriores en España será el registro de la toma de la presión arterial en el momento de estudio, debido a que un buen control de ella debe formar parte en la prevención y tratamiento de la FA (3).
Escala CHA2DS2 vascular y utilización de medicamentos
El objetivo principal en la prevención del ictus asociado a la FA debe ser la detección precoz de la arritmia y la valoración individualizada del riesgo de ictus de cada paciente mediante herramientas como la escala CHA2DS2 vascular. Esta escala de riesgo fue incluida en las directrices de la European Society of Cardiology (ESC) del 2010, la cual fue ampliada de la CHA2DS2 clásica. Los factores vasculares adicionales son: edad entre 65 y 74 años, sexo femenino y la enfermedad vascular (28). Sin embargo, esta herramienta sólo mide el riesgo de padecer ictus en pacientes diagnosticados con FA y simplifica así la decisión de la iniciar el tratamiento antitrombótico. Se trata de una recomendación IA, de las directrices de la ESC 2010, en la predicción de accidente cerebrovascular en pacientes con FA (3,29,30).
En el presente estudio se realizó este cuestionario a todos los participantes, cuyo objetivo fue más allá de medir el riesgo de ictus en personas con pulso irregular. Se utilizó como medida educativa para explicar la importancia de tratar y/o prevenir ciertas patologías incluidas como factores de riesgo en la escala. Del total de la muestra, el 38,8 % de los participantes tenía CHA2DS2 vascular ≥2, valor ante el cual, si la persona estuviera diagnosticada de FA se le recomendaría el inicio del tratamiento antitrombótico, ya que determina un riesgo anual del 2,2 % o superior de padecer un ictus embólico (3). Además, se detectó un 3,9 % de personas con un CHA2DS2 vascular ≥2 y una toma de pulso irregular, de los cuales el 58,8 % estaba sin tratamiento y se procedió a la derivación al médico para confirmar el diagnóstico e iniciar el tratamiento farmacológico correspondiente. En el estudio STROKESTOP, realizado en el 2015, se estableció a través de la herramienta CHA2DS2 vascular que el 5,1 % de la población cribada tenía FA sin tratamiento (31). Una cifra no mucho mayor que la obtenida en nuestro estudio a pesar de la limitación de no tener constancia de todos los resultados de la derivación al médico.
No hemos encontrado disponibles hasta la fecha en la literatura estudios similares al nuestro, en farmacia comunitaria, de la utilización de esta escala y metodología similar que nos permitan comparar los datos obtenidos con mayor profundidad.
Datos comparativos de los años 2016 y 2017, toma de pulso
Las directrices ESC 2016 recomiendan controles de pulso oportunistas en personas mayores de 65 años y la realización de un electrocardiograma para la confirmación de la FA (3). Además, la ESC incluye en esta recomendación aquellas personas que, aunque tengan edad inferior de 65 años, tengan un riesgo alto de sufrir una ACV. Sin embargo, estudios recientes afirman que la toma de pulso tiene una concordancia con el diagnóstico electrocardiográfico entre el 84,9 y el 91,6 % (32).
No obstante, esta práctica no es habitual. En España únicamente el 12 % de los médicos de atención primaria realiza este control de manera rutinaria, porcentaje similar a la mayoría de los países de Europa (1,33). En un estudio reciente realizado en España, en atención primaria, en una muestra de individuos (58,6 % mujeres) de una media de edad de 74 años, se encontró un 4,3 % de las personas que presentaban un pulso irregular, diagnosticándose, así como nuevos casos de FA (34). En nuestro estudio de 2017 se detectó un pulso irregular en el 5,1 % de los casos, siendo diagnosticados por el médico el 2,1 %, a pesar de que el retorno no fue total. Datos, en ambos casos, ligeramente inferiores a los obtenidos en una población sueca de mayor edad (75-76 años) en la que se encontró que el 3 % tenía FA desconocida (33).
El considerable número de pacientes con pulso irregular detectados y con sospecha de FA no diagnosticada y sin tratamiento que, como consecuencia del proyecto KYP, se han derivado al médico ha permitido establecer un diagnóstico e iniciar la terapia adecuada, lo que supone una importante contribución a la prevención de las consecuencias de esta patología.
La prevalencia de pulso irregular y los posibles casos de FA detectados han resultado próximos a los obtenidos en estudios similares en el ámbito médico de atención primaria, lo que unido a la validez de la metodología y el procedimiento con que se ha realizado demuestra la capacidad y utilidad del farmacéutico en la farmacia comunitaria para la realización del cribado del pulso irregular y reafirma su papel clave como elemento accesible y eficiente de nuestro Sistema Nacional de Salud.
Agradecimientos
A todos los farmacéuticos comunitarios participantes en el estudio: Andrés Rodríguez NF; Baixauli Fernández VJ; Castelló Alberola M D; Climent Catalá MT; Corona Colldeforn M; Edelmira Córcoles M; Escudero Rivera I; Fernández Cordeiro M; Fornos Pérez JA; García Espona JL; García Rodríguez P; García Salgado PF; García Zaragoza E; Iracheta Todó M; López Gallego M; Martínez Pérez S; Méndez Mora Figueroa MP; Mera Gallego I; Mera Gallego R; Monllor Córcoles B; Mora Ortiz de Apodaca P; Mud Castello F; Mud Castello S, Murillo Fernández Vega MD; Penín Álvarez O; Perseguer Torregrosa Z; Plaza Zamora FJ; Pons Thomas B, Prats Mas R; Rodríguez Moncho MJ; Signes Mut A; Tous Trepat S; Villasuso Cores N.
Referencias bibliográficas
1.Arrhythmia Alliance. White paper on inequalities and unmet needs in the detection of atrial fibrillation (AF) and use of therapies to prevent AF-related stroke in Europe. Nov 2018 [Acceso 15/11/19]. Disponible en: http://www.heartrhythmalliance.org/files/files/afa/FINAL%20AF_White%20Paper_12Nov18%20(002).pdf
2.Wolf PA, Abbott RD, Kannel WB. La fibrilación auricular como un factor de riesgo independiente para el accidente cerebrovascular: el Estudio Framingham. Stroke. 1991; 22: 983–988.
3.Kirchhof P, Benussi S, Kotecha D, Ahisson A, Atar D, Casadei B, et al. Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Europace. 2016; 18(11): 1609-78. https://doi.org/10.1093/europace/euw295
4.Organización Mundial de la Salud. Enfermedades cardiovasculares. 2015. [Acceso 15/11/2019]. Disponible en: http://www.who.int/mediacentre/factsheets/fs317/es/
5.Organización Mundial de la Salud. Informe sobre la situación mundial de las enfermedades no transmisibles. 2014. [Acceso 15/11/2019]. Disponible en: https://apps.who.int/iris/bitstream/handle/10665/149296/WHO_NMH_NVI_15.1_spa.pdf;jsessionid=7F5160057D60832DA14782EF8F4AF1CE?sequence=1
6.Instituto Nacional de Estadística. Defunciones según la causa de muerte año 2014. 2015. [Acceso 10/11/2019]. Disponible en: http://www.ine.es/prensa/np963.pdf
7.Instituto Nacional de Estadística. Defunciones según la causa de muerte año 2017. 2018. [Acceso 10/11/2019]. Disponible en: http://www.ine.es/jaxi/Datos.htm?path=/t15/p417/a2017/l0/&file=01001.px
8.Arrhythmia Alliance. Reino Unido: 2019. [Acceso 10/11/2019]. Campaña: Conoce tu pulso. Disponible en: https://www.heartrhythmalliance.org/aa/uk/know-your-pulse
9.Ministerio de Sanidad y Política Social. Estrategia en Ictus del Sistema Nacional de Salud. Sanidad 2009; [Acceso 09/11/2019]. Disponible en: https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/docs/EstrategiaIctusSNS.pdf
10.Heeringa J, van der Kuip DAM, Hofman A, Kors JA, van Herpen G, Stricker B, et al. Prevalence, incidence and lifetime risk of atrial fibrillation: The Rotterdam study. Eur Heart J. 2006; 27: 949-53. https://doi.org/10.1093/eurheartj/ehi825
11.Grupo de trabajo de la Sociedad Europea de Cardiología. Guía ESC 2016 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración con la EACTS. Rev Esp Cardiol. 2017; 70(1):50.e1-e84. https://doi.org/10.1016/j.recesp.2017.07.028
12.Gómez-Doblas JJ, Muñiz J, Alonso-Martín JJ, Rodríguez-Rocad G, Lobos JM, Awamlehc P, et al. Prevalencia de fibrilación auricular en España. Resultados del estudio OFRECE. RevEspCardiol. 2014;67:259-69. https://doi.org/10.1016/j.recesp.2013.07.015
13.Krijthe BP, Kunst A, Benjamin EJ, Lip GY, Franco OH, Hofman, et al. Projections on the number of individuals with atrial fibrillation in the European Union, from 2000 to 2060. Eur Heart J 2013; 34(35): 2746-51. https://doi.org/10.1093/eurheartj/eht280
14.Vaya AS, Hylek EM, Phillips KA, Chang Y, Henault LE, Selby JV, et al. Prevalencia de la fibrilación auricular diagnosticada en adultos: implicaciones nacionales para el control del ritmo y la prevención del accidente cerebrovascular: estudio de la anticoagulación y los factores de riesgo en la fibrilación auricular (aurículas). JAMA 2001; 285: 2370–2375.
15.Arboix A, Cendrós V, Besa M, García-Eroles L, Oliveres M, Targa C, et al. Tendencias en el factor de riesgo, subtipos de accidente cerebrovascular y resultado: datos de diecinueve años del Sagrat Cor Hospital del Registro de Ictus de Barcelona. Cerebrovasc Dis. 2008; 26 : 509-516.
16.John Camm A, Kirchhof P, Lip G, Schotten U, Savelieva I, Ernst S, et al. Guías de práctica clínica para el manejo de la fibrilación auricular. Rev Esp Cardiol. 2010; 63:e1-83. https://doi.org/10.1016/S0300-8932(10)70275-X
17.Díaz Sánchez S, Lobos Bejarano JM, Gonzalez-Juanate JR. Fibrilación auricular: de la detección al tratamiento. Papel del médico de familia, del cardiólogo y de otros especialistas. Nuevos modelos de gestión clínica. Aten Primaria. 2013; 45(Supl. 1):18-29. https://doi.org/10.1016/S0212-65 67(13)70020-9
18.Stewart S, Hart CL, Hole DJ, McMurray JJ. Population prevalence, incidence, and predictors of atrial fibrillation in the Renfrew/Paisley study. Heart. 2001; 86:516-21. https://doi.org/10.1136/heart.86.5.516
19.Lobban TCA, Breakwell NE, Antoniou S. How multinational community pharmacists worked with aft association and arrhythmia Alliance pulse rhythm check campaign know your pulse to raise awareness of and identify people at risk of al. EP Europace 2017; Vol 19 (Supl 1):i25. https://doi.org/10.1093/europace/eux283.011
20.Abellán García A, Pujol Rodríguez R. Un perfil de las personas mayores en España, 2015. Indicadores estadísticos básicos. Informes envejecimiento en red. 2015. [Acceso 11/11/2019]. Disponible en: envejecimiento.csic.es/documentos/documentos/enred-indicadoresbasicos15.pdf
21.Ministerio de Sanidad, Consumo y Bienestar Social. Encuesta Nacional de Salud. España 2017 (ENSE 2017): Utilización de servicios sanitarios. 2018. [Acceso 11/11/2019]. Disponible en: https://www.mscbs.gob.es/estadEstudios/estadisticas/encuestaNacional/encuestaNac2017/ENSE17_MOD2_REL.pdf
22.Asberg S, Henriksson KM, Farahmand B, Asplund K, Norrving B, Appelros P, et al. Ischemic stroke and secondary prevention in clinical practice: a cohort study of 14.529 patients in the Swedish Stroke Register. Stroke. 2010 Jul;41(7):1338-42. https://doi.org/10.1161/STROKEAHA.110.580209
23.Panisello-Tafalla A, Clua-Espuny JL, Gil-Guillen VF, González-Henares A, Queralt-Tomas ML, López-Pablo C, et al. . Results from the Registry of Atrial Fibrillation (AFABE): Gap between Undiagnosed and Registered Atrial Fibrillation in Adults-Ineffectiveness of Oral Anticoagulation Treatment with VKA. Biomed Res Int 2015; 2015: 134756. https://doi.org/10.1155/2015/134756
24.Flaker GC, Belew K, Beckman K, Vidaillet H, Kron J, Safford R, et al. Asymptomatic atrial fibrillation: demographic features and prognostic information from the atrial fibrillation follow-up investigation of rhythm management study (AFFIRM). Am Heart J. 2005; 149: 657–663. https://doi.org/10.1016/j.ahj.2004.06.032
25.Rienstra M, Lubitz SA, Mahida S, Magnani JW, Fontes JDT, Sinner MF, et al. Symptoms and functional status of patients with atrial fibrillation: state of the art and future research opportunities. Circulation 2012; 125(23): 2933‑43. https://doi.org/10.1161/CIRCULATIONAHA.111.069450
26.Sanmartín M, Fraguela Fraga F, Martín-Santos A, Moix Blázquez P, García-Ruiz A, Vazquez Caamaña M y cols. Una campaña de información y diagnóstico de la fibrilación auricular: la «Semana del Pulso». Rev Esp de Cardiol 2013; 66 (1): 34-38. https://doi.org/10.1016/j.recesp.2012.05.012
27.Abed HS, Wittert GA, Leong DP, Shirazi MG, Bahrami B, Middeldorp ME, et al. Effect of weight reduction and cardiometabolic risk factor management on symptom burden and severity in patients with atrial fibrillation: a randomized clinical trial. JAMA 2013;310:2050–2060. https://doi.org/ 101001/jama.2013.280521
28.Camm AJ, Kirchhof P, Schotten U, Savelieva I, Ernst S, Gelder IC, et al. Guidelines for the management of atrial fibrillation: the task force for the management of atrial fibrillation of the European Society of Cardiology (ESC). Eur Heart J. 2010; vol.31.páginas 2369-2429.
29.Lip GY, Nieuwlaat R, Pisters R, Lane DA, Crijns HJ. Refining clinical risk stratification for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor-based approach: the euro heart survey on atrial fibrillation. Chest 2010; 137:263–272. https://doi.org/ 10.1378/chest.09-1584
30.Olesen JB, Lip GY, Hansen ML, Hansen PR, Tolstrup JS, Lindhardsen J, et al. Validation of risk stratification schemes for predicting stroke and thromboembolism in patients with atrial fibrillation: nationwide cohort study. BMJ 2011;342:d124. https://doi.org/10.1136/bmj.d124
31.Svennberg E, Engdahl J, Al-Khalili F, Friberg L, Frykman V, Rosenqvist M. Mass Screening for Untreated Atrial Fibrillation: The STROKESTOP Study. Circulation. 2015;131:2176-2184. https://doi.org/10.1161/CIRCULATIONAHA.114.014343
32.Pérula-De Torres LA, González-Blanco V, Luque-Montilla R, Martín-Rioboo E, Martínez-Adell MA, Ruíz-De Castroviejo J. Validación de la toma del pulso arterial en atención primaria para la detección de fibrilación auricular y otros trastornos del ritmo cardiaco en mayores de 65 años. Medicina de Familia- SEMERGEN 2007; 43 (6):425-436. https://doi.org/10.1016/j.semerg.2016.06.015
33.Karnad A, Pannelay A, Boshnakova A, Lovell AD, Cook RG. Stroke prevention in Europe: how are 11 European countries progressing toward the European Society of Cardiology (ESC) recommendations? Risk Manag Healthc Policy 2018; 11: 117-25. https://doi.org/10.2147/RMHP.S16 3439
34.González Blanco C, Pérula De-Torres A, Martín Riobó E, Martínez Adell MA, Parras Rejano JM, González Lama J, et al. Cribado oportunista de fibrilación auricular frente a detección de pacientes sintomáticos de 65 años o más: ensayo clínico controlado por clúster. Medicina Clínica 2017; 148 (1): 8-15. https://doi.org/10.1016/j.medcli.2016.07.036
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


