- La revista
- Nike Jordan Jumpman hoodie in grey - release dates & sneakers., Jordans - Yeezys, Urlfreeze News
- Manor PHX – Cheap Ietp Jordan Outlet , Костюм спортивний adidas Eqt , Premium Footwear & Streetwear Boutique
- The Global Destination For Modern Luxury
- 104 - Air Jordan 4 Laser Black kaufen kannst - Jordan Legacy 312 Storm Blue - AQ4160
- Платье, adidas Core 18 Длинные брюки , платье adidas — цена 598 грн в каталоге Короткие платья ✓ Купить женские вещи по доступной цене на Шафе, Украина #121602964
- air jordan release dates
- buy nike dunk low purple pulse dm9467 500 shoes online
- air jordan 1 mid crater grey
- adidas originals yeezy boost 350 v2 core blackred
- Gnarhunters Nike SB Dunk Low DH7756 010 Release Date On Foot
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2016 Mar 30;8(1):24-31. doi: 10.5672/FC.2173-9218.(2016/Vol8).001.04
Conocimiento del paciente sobre su medicación: relación entre el conocimiento y la percepción de efectividad y seguridad del tratamiento
Introducción
Según la Organización Mundial de la Salud (OMS) en todo el mundo, más del 50% de los medicamentos se recetan, se dispensan o se venden de forma inadecuada. El uso incorrecto de medicamentos supone un desperdicio de recursos y un considerable perjuicio al paciente en cuanto a la falta de resultados positivos y a la incidencia de reacciones adversas a medicamentos (1).
El farmacéutico es en parte responsable de esta situación que comienza cuando el paciente visita al médico y, en la mayoría de las veces, esta visita termina con una prescripción. Si es así, el paciente normalmente acudirá a una farmacia donde un farmacéutico le dispensará la medicación prescrita. A continuación se irá a su domicilio y empezará a utilizar el medicamento con la esperanza de obtener resultados positivos. Para ello deberá utilizar el medicamento correctamente. Esto último es la parte final de todo el proceso de atención, y es la única que normalmente no está supervisada por un profesional. Aquí es donde surgen los problemas, porque para hacerlo correctamente es necesario disponer de un mínimo de información (2).
Un medicamento no es solamente la sustancia química o biológica que lo compone, a ella hay que añadir información para el profesional (3,4) y para el paciente. Esta información debe estar en el material de acondicionamiento del medicamento, especialmente en el prospecto (5,6), pero éste suele ser poco legible aunque se han hecho mejoras (7,8).
Es lógico suponer que el médico, al prescribir un medicamento, informa al paciente pero no siempre es así, y aunque el médico informe correctamente el paciente muchas veces éste no lo entiende (18,6%), y sale de la consulta sin preguntarle todo lo que quisiera (22,7%) (9). Sin embargo los pacientes reclaman esa información de manera unánime (10,11).
Esta mejora en la comunicación se cree que contribuiría a mejorar el cumplimiento terapéutico. El incumplimiento es un problema grave. La falta de información no es su única causa, pero parece ser de las más importantes (12). Muchos pacientes son llamados incumplidores porque no siguen las instrucciones del médico prescriptor, pero esto puede ser porque no las han entendido (13,14).
Se citan porcentajes muy elevados de pacientes que no conocen la posología de sus tratamientos y por tanto difícilmente cumplirán con las pautas prescritas, especialmente los polimedicados (15).
Un enfermo informado es un enfermo más cumplidor (16).
No hay unanimidad en cuál es la información básica, que el paciente debe conocer pero se considera que al menos debería conocer la indicación, posología, forma de uso y duración del tratamiento. También se considera importante que conozca los beneficios esperados, efectos adversos, precauciones y condiciones de conservación, entre otros (17).
El farmacéutico está en la situación ideal para comprobar si el paciente posee toda la información necesaria y para completarla si detectara alguna carencia. Ya en 2001 el Consenso sobre Atención Farmacéutica desarrollado en el Ministerio de Sanidad hablaba de la implicación del farmacéutico en la dispensación (18).
Años más tarde el Foro de Atención Farmacéutica, formado por las asociaciones más relevantes de la profesión, dice que el farmacéutico debe comprobar en la dispensación que el paciente conoce, entre otras cosas, la indicación, posología, forma de uso y duración del tratamiento de todos sus medicamentos (19).
Para fomentar la implantación de estas indicaciones y para comprobar si el paciente conoce lo que se considera básico sobre su tratamiento se desarrolló el programa D-VALOR. Este es el artículo principal del proyecto. Otras partes del mismo ya han sido publicadas en las revistas de las dos sociedades organizadoras, concretamente las partes correspondientes a los antiinflamatorios no esteroideos (AINE) (20), benzodiazepinas (21) y estatinas (22). Están pendientes de publicación antiasmáticos y bifosfonatos.
Objetivos
Comprobar si el paciente conoce indicación, posología, forma de uso y duración del tratamiento.
Comprobar si la percepción que el paciente tiene sobre la efectividad y seguridad de su tratamiento está relacionada con el conocimiento básico sobre su tratamiento.
Material y método
El programa D-VALOR fue desarrollado por la Sociedad Española de Farmacia Familiar y Comunitaria (SEFAC), la Fundación Pharmaceutical Care España y Correo Farmacéutico. Contó con el aval del Ministerio de Sanidad Servicios Sociales e Igualdad y del Consejo General de Colegios Oficiales de Farmacéuticos. Fue financiado por Laboratorios Mylan.
El proyecto se llevó a cabo en toda España contando con la colaboración de todos los colegios provinciales de farmacéuticos.
Se trabajó con un diseño de estudio multicéntrico, observacional y prospectivo de registros de datos de dispensación de medicamentos de grupos terapéuticos definidos durante los meses de enero a junio de 2012. Los participantes fueron farmacéuticos comunitarios voluntarios que realizaron un curso de formación on line.
Se habilitó una plataforma informática disponible en la página web: www.elvalordeladispensacion.com.
Con el fin de alcanzar los objetivos planteados, ante la demanda, realizada por el propio paciente o su cuidador, de cualquier medicamento de los cinco grupos estudiados: bifosfonatos, antiasmáticos, benzodiazepinas, estatinas y antiinflamatorios no esteroideos (AINE), el farmacéutico debía hacer una entrevista estructurada para recoger los datos. En la figura 1 se presenta la hoja de registro con todos los datos que se recogían.
Lo primero era averiguar si la persona que solicitaba la dispensación era el paciente o un cuidador, en el primer caso no se continuaba. Después se preguntaba al paciente ¿para que toma este medicamento?, ¿cuándo tiene que tomarlo?, ¿cómo lo tiene que tomar? y ¿durante cuánto tiempo? Las preguntas eran todas preguntas abiertas porque ofrecen más información y permiten al farmacéutico valorar mejor el conocimiento del paciente.
Posteriormente se le preguntaba si era la primera vez que se lo recetaban y si no era así se le preguntaba cómo le iba y si le daba algún problema. También, dependiendo del medicamento demandado, hacían dos preguntas adicionales, específicas de cada grupo de medicamentos. Estas preguntas se reflejan también en la hoja de registro (figura 1).
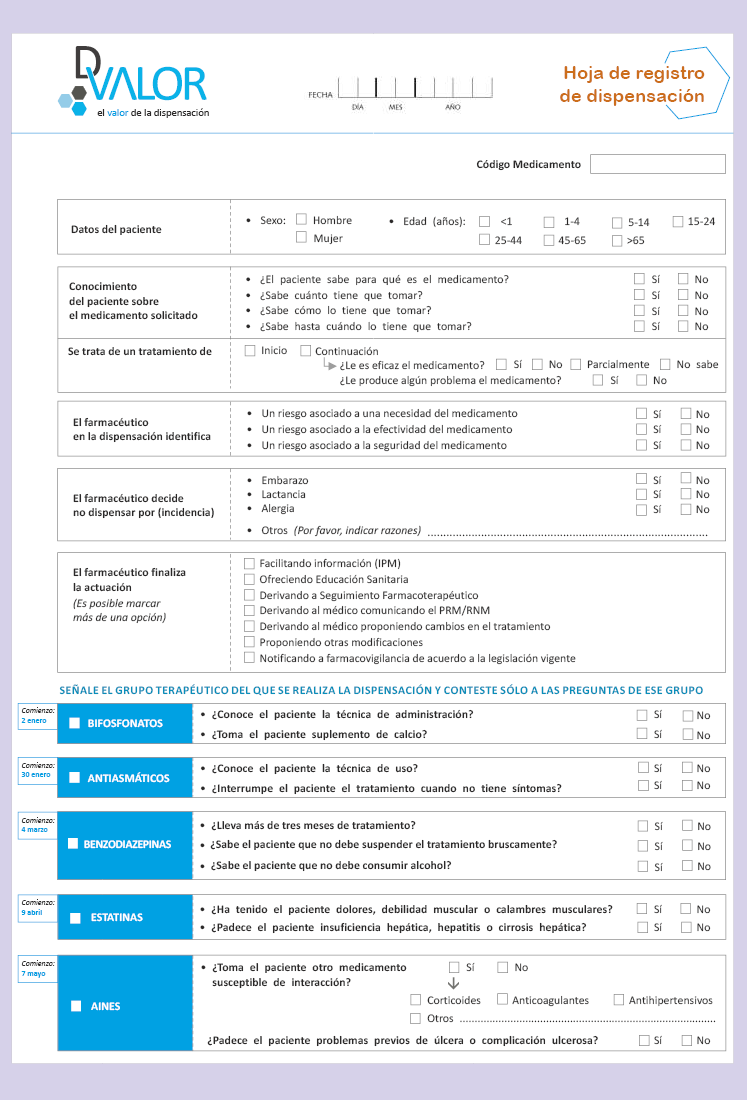
Figura 1 Hoja de registro utilizada en el estudio
Estos datos, junto con el código nacional del medicamento, el sexo y la edad estimada del paciente se registraban on line en la web preparada para ello.
En todos los casos en los que el farmacéutico detectaba alguna carencia de información del paciente debía corregirla.
Aunque no forma parte de esta publicación también se registraron los problemas de necesidad, efectividad y seguridad que podía encontrar el farmacéutico, si se negaba la dispensación y el motivo, y la intervención final del farmacéutico.
Todo este proceso debía hacerse durante el procedimiento normal de la dispensación intentando alterarla lo menos posible.
Las hojas de registro se volcaron en una base de datos creada para el proyecto.
Análisis estadístico
Se utilizó la prueba de y2 para comparar proporciones considerándose significación estadística p<0,05. Para ello se utilizó la hoja de cálculo Microsoft Excel.
Resultados
Participaron 2.527 farmacéuticos en 1.926 farmacias comunitarias de todas las provincias de España, incluidas las ciudades autónomas Ceuta y Melilla. Se recogieron datos de 201.050 dispensaciones de las cuales se desecharon 1.093 (0,5%) por estar incompletas, resultando 199.957 registros válidos. 125.728 correspondieron a mujeres y 74.229 a hombres. En la figura 2 puede verse la distribución por sexo y edad de todos los registros válidos.
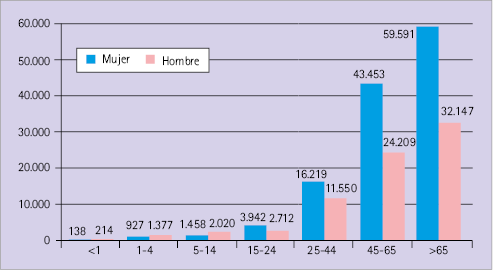
Figura 2. Distribución por edad y sexo
La distribución de los registros por grupos terapéuticos fue la siguiente: bifosfonatos 37.083, antiasmáticos 45.771, benzodiazepinas 47.829, estatinas 37.925 y AINE 31.349. En todos los grupos terapéuticos predominaron las mujeres excepto en los antiasmáticos.
Del total de registros, 48.016 (24,0%) correspondieron a primeras dispensaciones (inicio de tratamiento) y 151.941 (76,0%) correspondió a continuación de tratamiento.
Conocimiento del paciente sobre su medicación
El 5% de los pacientes desconocía la indicación del medicamento que le habían prescrito, el 6% desconocía la posología, el 10% no sabía la forma de uso y el 40% ignoraba la duración del tratamiento.
En todos los casos el paciente conocía mejor su tratamiento cuando éste era de continuación. En la figura 3 se indica el porcentaje de pacientes que desconocen los distintos aspectos de su tratamiento según sea tratamiento de continuación o de inicio y en función del grupo terapéutico dispensado.
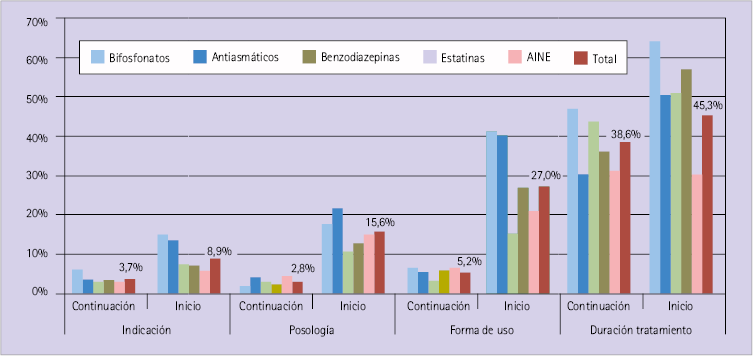
Figura 3. Desconocimiento del paciente: porcentaje de pacientes que desconocen distintos aspectos de su tratamiento según sea tratamiento de continuación o de inicio y en función del grupo terapéutico dispensado (el dato indicado en la gráfica corresponde al total de los 5 GT)
No hay diferencias apreciables de conocimiento en cuanto al sexo. Sí las hay en función de la edad. Es bajo en niños (nos referimos, obviamente, a sus padres o cuidadores), la indicación la desconocen el 22% de los menores de un año, el 18% entre 1 y 4 años y el 12% entre 5 y 14. Hasta los 65 años desconocen la indicación el 3% y en mayores de 65 vuelve a ascender hasta el 6%.
Percepción del paciente
En los 151.941 casos de continuación del tratamiento se investigó la percepción que el paciente tenía sobre la efectividad y seguridad del tratamiento. Un 1,4% dijo que no era efectivo, un 13,2% dijo que lo era, pero solo parcialmente, un 72,6% dijo que sí era efectivo, y el resto, 12,8% dijo que no podía apreciarlo. En cuanto a seguridad, un 6,6% dijo que el tratamiento le daba problemas.
En la figura 4 se indica el porcentaje de pacientes que dicen que su tratamiento no es efectivo. Viene desglosado según el conocimiento del paciente sobre los distintos aspectos de su tratamiento que se han estudiado, indicación, posología, forma de uso y duración del tratamiento y del grupo terapéutico (GT) que se le dispensó.
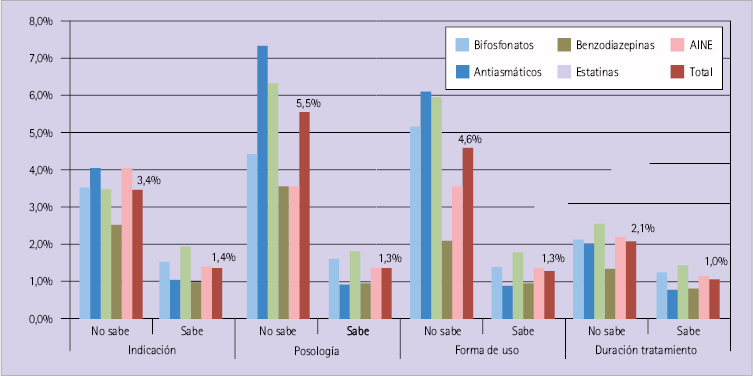
Figura 4. Percepción de falta de efectividad: porcentaje de pacientes que perciben que su tratamiento no es efectivo en función de su conocimiento de distintos aspectos de su tratamiento y del GT que se le dispensó (el dato indicado en la gráfica corresponde al total de los 5 GT)
Del mismo modo, en la figura 5 se indica el porcentaje de pacientes que perciben que su tratamiento no es seguro. Hay diferencias significativas en todo (p>0,05) excepto en las estatinas cuando lo que no conoce es la indicación.
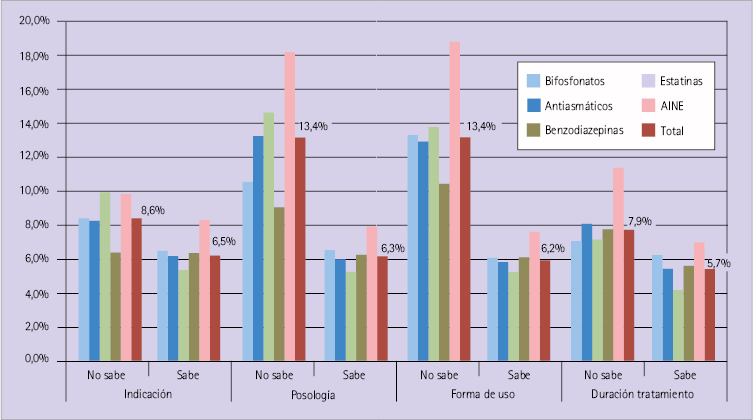
Figura 5. Percepción de falta de seguridad: porcentaje de pacientes que perciben que su tratamiento no es seguro en función de su conocimiento de distintos aspectos de su tratamiento y del GT que se le dispensó (el dato indicado en la gráfica corresponde al total de los 5 GT)
Se aplicó la prueba x2 para comparar proporciones y, dado el elevado número de datos, las diferencias fueron estadísticamente significativas (p<0,05) en todas las comparaciones excepto en la percepción de seguridad según el paciente conociera o no, la indicación de las estatinas. Solo en este caso no hubo significación estadística (p>0,05).
Discusión
Se encuentran pocos trabajos similares en la bibliografía. Si se compara este trabajo con uno realizado solo con antibióticos (23) hay diferencias. Un 2% de desconocimiento de la indicación en tratamientos de inicio con antibióticos, respecto a un 9% en el D-Valor. En la posología las diferencias son 13% frente a 16% en inicio y 5% frente 3% en continuación de tratamiento. Y en la forma de uso las diferencias son 12% frente a 27% en inicio y 4% frente 5% en continuación. Los trabajos son muy parecidos en diseño, siendo la principal diferencia los medicamentos estudiados. En el D-Valor también hay diferencias muy acusadas entre los distintos GT.
En otro estudio más reducido (24), realizado también con antibióticos, la pauta posológica se desconoce en el 25,7% y la duración del tratamiento en el 23,8%. Prats Más (25) encuentra en su tesis doctoral que el 11% de las dispensaciones que realiza, de cualquier medicamento, tienen carencias de información.
En Alemania, recientemente (26), 143 farmacias documentaron la dispensación de 100 pacientes consecutivos cada una, recogiendo datos de 22.422 medicamentos dispensados. Entre otras cosas encontraron que en un 2,8% de las dispensaciones el paciente no conocía la dosis, y en un 1,4% no conocía la forma de uso.
De los datos obtenidos se puede deducir que en demasiadas ocasiones el paciente no sale de la consulta del médico con la información considerada básica para hacer un buen uso de sus medicamentos. Y es evidente que el uso no adecuado de la medicación tiene relevancia clínica.
De los cuatro conceptos que se han estudiado, indicación, posología, forma de uso y duración del tratamiento, el que mejor conocen los pacientes es el de indicación. Este puede ser el principal concepto para favorecer el cumplimiento porque difícilmente un paciente va a tomar un medicamento mucho tiempo si no sabe para que lo toma. La idea paternalista de “me lo tomo porque me lo dijo el médico” está cada vez más en desuso (27).
El desconocimiento de la posología y la forma de uso va a tener más o menos repercusión según de qué medicamento se trate. La posología más habitual es “uno al día”. La toma diaria de un bifosfonato cuya pauta correcta es semanal o mensual puede conllevar efectos adversos graves, y una posología distinta de la indicada en AINE puede hacer el tratamiento menos efectivo o menos seguro.
No conocer la forma de uso de un inhalador antiasmático lleva necesariamente a una pérdida total de efectividad (28) y por tanto a un incumplimiento, “esto no me hace nada”. En otros casos también puede aumentar los efectos iatrogénicos del medicamento (bifosfonatos, AINE).
La duración del tratamiento es el factor que menos se conoce, llega hasta un 45% en tratamientos de inicio. Probablemente el médico no ha informado porque todavía no lo tiene decidido. Pero desconocer la duración del tratamiento con benzodiazepinas puede llevar a una cronificación del tratamiento rara vez recomendable con estos medicamentos. Hemos comprobado que más del 75% de estos pacientes están más de 3 meses tomando benzodiazepinas. Y está demostrado que el uso prolongado de benzodiazepinas aumenta el riesgo de fractura de cadera (29).
Las diferencias que aparecen en función de la edad son lógicas en las personas mayores. Normalmente toman más medicamentos, tienen un nivel cultural menor y en algunos casos un cierto deterioro cognitivo. No parece tan lógico en los niños. Es sorprendente que el 22% de los padres de niños menores de 1 año no conozcan la indicación. Parte podría explicarse si el que viene a la farmacia no es el que llevó al niño al médico pero ese dato no se ha analizado.
Las diferencias entre los distintos grupos terapéuticos son fácilmente comprensibles. La indicación se conoce menos en los bifosfonatos, quizá porque la osteoporosis es una enfermedad que “no duele” y, además, los pacientes la confunden mucho con la artrosis. Tampoco duele la hipercolesterolemia, pero es mucho más conocida a nivel popular. Sin embargo la posología de los bifosfonatos se conoce muy bien porque es fácil y peculiar. Es muy fácil recordar que la pauta prescrita es una pastilla a la semana o al mes. Del mismo modo, la forma de uso de los antiasmáticos es la menos conocida. Es una forma de uso peculiar que no es intuitiva, pero es imprescindible para la efectividad del medicamento.
Sin duda los datos más interesantes del trabajo son los referentes a la percepción de efectividad y seguridad que tiene el paciente. No nos referimos a la efectividad y seguridad reales del tratamiento sino a la idea que tiene el paciente. Eso explica que en muchos casos las respuestas no tengan mucho sentido. ¿Cómo siente un paciente si un bifosfonato o una estatina está siendo efectivo? Pero lo que nos importa es su percepción, porque es lo que luego facilitará el cumplimiento. Y la percepción de seguridad y efectividad es bastante menor si al paciente le falta información. En las figuras 4 y 5 se muestran las diferencias en la percepción de efectividad y seguridad según conozca o no los distintos conceptos. Solo el 1,4% de los que conocen la indicación dicen que no les es eficaz, pero si desconocen la indicación ese porcentaje asciende hasta el 3,4%, más del doble. Y en los antiasmáticos se incrementa hasta cuatro veces más.
Con la percepción de seguridad pasa lo mismo pero de forma menos acentuada. El medicamento da más problemas si se desconoce, sobre todo, posología o forma de uso, pero también la indicación o la duración del tratamiento. La única excepción son las estatinas. En ellas no hay diferencias de seguridad percibida relacionadas con el conocimiento de la indicación.
De los resultados obtenidos podemos concluir que cuando el paciente llega a la farmacia no tiene toda la información que necesita, y que eso afecta a su percepción de seguridad y efectividad.
Esto último es probable que dificulte el cumplimiento terapéutico. Por ello es muy importante que el farmacéutico se asegure de que el paciente conoce todo lo necesario. En caso de que se detecte alguna carencia el farmacéutico está muy bien situado para solucionarla. Pero sería más fácil si hubiera una coordinación real de la farmacia comunitaria con el resto de los profesionales sanitarios que atienden al mismo paciente. Consideramos que una mayor integración de la farmacia en el sistema sanitario redundaría en beneficio de los pacientes.
Futuras investigaciones deberían profundizar en la razón por la que el paciente llega a la farmacia con estas carencias, y en optimizar la forma en la que el farmacéutico puede contribuir a solucionar este problema.
Limitaciones del estudio
La principal limitación de nuestro estudio es el carácter voluntario de los farmacéuticos participantes y las diferencias de apreciación que pueden tener, pero queda compensada con el elevado número de participantes.
Se midieron conocimiento y percepción del paciente mediante una entrevista muy breve en el momento de la dispensación. Con esto se determina el conocimiento que el paciente tiene sobre su medicación en ese momento, pero no se puede saber si el paciente va a ser capaz de obtener la información que necesite leyendo el prospecto o de alguna otra forma.
Consideraciones éticas
No existe ningún problema ético ya que los farmacéuticos participantes se han limitado a realizar su trabajo habitual registrando de forma anónima el resultado.
Conclusión
El desconocimiento de los pacientes sobre la indicación de su tratamiento, la posología, forma de uso, duración y otros conceptos más específicos es elevado.
La percepción que el paciente tiene sobre la efectividad y la seguridad de su tratamiento es menor si desconoce algo de lo anteriormente citado
Agradecimientos
A los 2.527 farmacéuticos de toda España que han colaborado desinteresadamente en el proyecto D-Valor.
Referencias bibliográficas
1. Organización Mundial de la Salud. Promoción del uso racional de medicamentos: componentes centrales. [Monografía en internet] Ginebra 2002 [Acceso 31/10/2015]. Disponible en: http://apps.who.int/medicinedocs/pdf/s4874s/s4874s.pdf
2. Vidal MA. Información de medicamentos al paciente y mejora del cumplimiento. [Monografía en internet] Barcelona [Acceso 31/10/2015] Disponible en: http://www.sefh.es/bibliotecavirtual/erroresmedicacion/023.pdf
3. Talking about drug treatments--who should say what to whom? --the second DTB symposium. Drug Ther Bull. 1994;32(5):35-37. doi:10.1136/dtb.1994.32535
4. Fernandez Llimos F. La información sobre medicamentos para la farmacia comunitaria. Pharm Care España. 1999;1:90-96
5. The NCPIE Coalition. Patient Medication Information (2008–2011). [Monografia en internet]. [Acceso 31/10/2015] Disponible en: http://www.talkaboutrx.org/cmi.jsp
6. Real decreto 2236/1993 de 17 de diciembre por el que se regula el etiquetado y prospecto de los medicamentos de uso humano. Boletín Oficial del Estado núm 42 de 18/02/1994
7. Directiva 2004/27/CE del Parlamento Europeo y del Consejo de 31 de marzo de 2004. Diario Oficial de la Unión Europea. DOCE núm L 136 34 de 30.4.2004
8. Olalla Marañon JF, Avilés Muñoz M, Beléndez Guriérrez E, Casaus Lara E, del Castillo Ruiz A, de Celis Miguélez A et al. [Monografía en Internet]. Asociación Española de derecho farmacéutico. La redacción del prospecto: recomendaciones para mejorar su comprensión. Junio 2007. [Acceso 31/10/2015] Disponible en: http://www.actasanitaria.com/fileset/doc_40171_FICHERO_NOTICIA_36203.pdf
9. Barca Fernández I, Parejo Miguez R, Gutiérrez Martín P, Fernández Alarcón F, Alejandre Lázaro G, López de Castro F. La información al paciente y su participación en la toma de decisiones clínicas. Aten Primaria 2004;33:361-364. doi:10.1016/S0212-6567(04)78886-1
10. Ruiz Moral R. Comentario: El reto de la información a los pacientes. Aten Primaria. 2004;33:365-367. doi:10.1157/13060759
11. Baixauli Fernández VJ, Salar Ibáñez L, Barbero González A. Demanda de información en la Farmacia Comunitaria. Pharm Care Esp 2004; 6(3):136-44.
12. Márquez Contreras E, Casado Martínez JJ, Márquez Cabeza JJ. Estrategias para mejorar el cumplimiento terapéutico. Form Med Contin Aten Prim [Revista en Internet] 2001; 8:558-73. [Acceso 31/10/2015] Disponible en: http://www.ub.edu/farmaciaclinica/projectes/webquest/WQ1/docs/marquez.pdf
13. Sanahuja MA, Villagrasa V, Martínez-Romero F. Adherencia terapéutica. Pharm Care Esp. 2012;14(4):162-167
14. Palop Larrea V, Martínez Mir I. Adherencia al tratamiento en el paciente anciano. Inf Ter Sist Nac Salud. 2004;28:113-120
15. Leal Hernández M, Abellán Alemán J, Casa Pina MT, Martínez Crespo J. Paciente polimedicado: ¿conoce la posología de la medicación?, ¿afirma tomarla correctamente? Aten Primaria. 2004;33(8):451-6. doi:10.1016/S0212-6567(04)79431-7
16. Llovet i Traveset E. Cumplimiento terapéutico. [Monografía en Internet]. Centro de Información de medicamentos de Cataluña [Acceso 31/10/2015] Disponible en: http://www.cedimcat.info/index.php?option=com_content&view=article&id=215:cumplimiento-terapeutico&catid=40&Itemid=472&lang=es
17. Enhancing Prescription Medicine Adherence: A National Action Plan Media Advisory [Monografia en Internet]* National Council on Patient Information and Education. Rockville, MD 20850-4448. USA 2007 (Acceso 31/10/2015) Disponible en http://www.talkaboutrx.org/documents/WPRelease07302007.pdf
18. Díez Rodrigálvarez MV, Martín Sobrino N. Consenso sobre Atención Farmacéutica. 2001. [Monografía en Internet] Ministerio de Sanidad Servicios Sociales e Igualdad. [Acceso 31/10/2015] Disponible en: http://www.msssi.gob.es/profesionales/farmacia/consenso/
19. Consejo General de Colegios Oficiales de Farmacéuticos. Foro Atención Farmacéutica. [Acceso 31/10/2015] Disponible en: http://www.sefac.org/pdf/consensoforoafcompleto.pdf
20. Dago A, Cosin A, Gutiérrez P, Cámara R, Salar L, Solá N. Análisis de registros de dispensación en antiinflamatorios no esteroideos dentro del programa D-Valor. Pharm Care Esp. 2013;15(2):51-58
21. Cámara R, Cosín A, Dago A, Gutiérrez P, Salar L, Solá N. Programa D-VALOR, análisis de registros de dispensación. Benzodiazepinas. Pharm Care Esp. 2013;15(4):140-146.
22. Solá N, Dago A, Cosin A, Gutiérrez P, Cámara R, Salar L. Programa D-Valor: Evaluación de registros de dispensación de estatinas. Farmacéuticos Comunitarios 2013;5(2):65-68
23. Eyaralar Riera MT. Estudio de la demanda de antibióticos en la oficina de farmacia. El papel del farmacéutico en la dispensación de antibióticos con receta médica. [Tesis doctoral]. Valencia: Universidad CEU-Cardenal Herrera; 2009
24. Del Arco J, Garcia de Vicuña B, Gorostiza I. Análisis del consumo de antibióticos en Deusto. Pharm Care Esp. 1999;1(5):343-53
25. Prats Más R. Registro y evaluación de todas las actuaciones profesionales demandadas en la farmacia comunitaria [Tesis doctoral]. Granada: Universidad de Granada; 2010
26. Nicolas A, Eickhoff C, Griese N, Schulz M. Drug-related problems in prescribed medicines in Germany at the time of dispensing. Int J Clin Pharm. 2013; 35:476-82. doi:10.1007/s11096-013-9769-9
27. Molina Escribano F, Castaño Moreno E, Massó Orozco J. Experiencia Educativa con un Paciente Experto. Rev Clin Med Fam. [revista en Internet]. 2008; 2(4):178-180. [Acceso 31/10/2015] Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1699-695X2008000200008
28. Golpe Gómez R, Mateos Colino A, Soto Franco I. Técnica inadecuada en el empleo de inhaladores en pacientes atendidos en una consulta de neumología. An. Med. Interna. 2001;18(2):25-29. doi:10.4321/S0212-71992001000200004
29. Khong TP, de Vries F, Goldenberg JSB, Klungel OH, Robinson NJ, Ibáñez L, et al. Potential Impact of Benzodiazepine Use on the Rate of Hip Fractures in Five Large European Countries and the United States. Calcif Tissue Int. 2012;91:24-3. doi:10.1007/s00223-012-9603-8
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


