- La revista
- Украина #111961088 , Чоловічі кросівки adidas alphabounce сині з білим кросівки адідас альфабаунс чудової якості — цена 1435 грн в каталоге Кроссовки ✓ Купить женские вещи по доступной цене на Шафе , adidas Kortærmet T-Shirt Barricade
- 100 - Travis Scott x Jordan Jumpman Jack Trainer Sail DR9317 , Jordan 11 Win Like 96 Gym Red Sneaker tees Black Sneakerhead Grinch - IetpShops
- adidas Samba Sizing: How Do They Fit? , adidas nebzed k eh2542 negras , IetpShops
- adidas ultraboost triple white , Украина #139909215 , Кроссовки высокие мужские зимние на меху adidas climaproof черные ботинки для мужчин зима — цена 2340 грн в каталоге Ботинки ✓ Купить мужские вещи по доступной цене на Шафе
- the nike kobe a d exodus releases in new flavors
- adidas originals yeezy boost 350 v2 core blackred
- Air Jordan 4 White Tech CT8527 100 Release Date
- air jordan 1 retro high og university blue 555088 134
- a ma maniere air jordan 1 high do7097 100 release date
- air jordan release dates
- Presentación
- Políticas y proceso editorial
- Rigor científico y metodológico
- Producción y Administración
- Comités
- Normas presentación
- Consideraciones eticas
- Enviar artículo
- Hemeroteca
- Indexación
- Buscar
- Contacto
Farm Comunitarios. 2014 Jun 30;6(2):20-26. doi: 10.5672/FC.2173-9218.(2014/Vol6).002.04
Detección de prescripciones potencialmente inapropiadas en pacientes ancianos: estudio descriptivo en dos farmacias comunitarias
Introducción
Las personas mayores constituyen un grupo heterogéneo de pacientes donde se da un mayor grado de pluripatología y por tanto, de polimedicación, lo que genera un elevado coste para el Sistema Nacional de Salud (1)y puede además incrementar el número de reacciones adversas medicamentosas, interacciones, etc. Por ello, es necesario controlar estrechamente el uso de los medicamentos por este tipo de pacientes. Los principales problemas asociados con la prescripción en el anciano son los siguientes: infrautilización de medicación apropiada, sobreutilización, interacciones, falta de adherencia al tratamiento y el uso de medicación inapropiada (2-4).
Se considera que una prescripción es inapropiada cuando el riesgo de sufrir efectos adversos es superior al beneficio clínico, existiendo alternativas terapéuticas más seguras y/o eficaces. En el concepto se incluye el uso de fármacos con mayor frecuencia o duración de la indicada, con un elevado riesgo de interacciones, y la duplicidad de fármacos del mismo principio activo o clase (5).
Numerosos estudios documentan el uso de medicación inadecuada en ancianos (6). Se han desarrollado diversos criterios por parte de paneles de expertos en varios países para establecer la calidad de la prescripción y del uso de medicamentos en ancianos. Entre estos criterios los dos más utilizados, ambos para mayores de 65 años que llevan tratamiento crónico son los criterios de Beers (7-10) y los criterios STOPP (Screening Tool of Older Persons’ potentially inappropriate Prescriptions) y START (Screeníng Tool to Alert doctors to the Right Treatment) (11-12).
En estos últimos años, diversos estudios han revisado el tratamiento farmacológico en ancianos europeos, utilizando para ello los criterios de Beers 2003 (11-18). Dichos estudios han detectado un número elevado de prescripciones potencialmente inapropiadas, con una prevalencia que va desde el 13 % (17) hasta el 29 % (15). Sin embargo, los resultados de estos trabajos son difíciles de comparar debido a las diferencias de población, metodología, y la proporción de criterios aplicados en cada estudio. Además, casi la mitad de los fármacos a los que hacen referencia los criterios Beers 2003 no están disponibles en todos los países de Europa y esto dificulta la transferencia de estos criterios entre países (19).
En muchos de estos estudios se aplican también los criterios STOPP y detectan un número mayor de prescripciones potencialmente inapropiadas, llegando incluso, en alguno de los estudios, a un 77-79 % de situaciones en las que no se debía de utilizar un determinado fármaco (14,16). En población española se han realizado varios estudios en pacientes ancianos, aunque la mayoría de ellos revisan los tratamientos de ancianos institucionalizados (14,20) .Los resultados obtenidos son similares a los del resto de la población europea aplicando ambos tipos de criterios.
Cuando estos estudios aplican los criterios START para analizar las posibles omisiones en la prescripción, la prevalencia detectada está entre el 22-74 % (11,13,15-18).
En principio, estos estudios sugieren que con los criterios STOPP-START se identificarían más prescripciones potencialmente inapropiadas. Se siguen observando diferencias muy notables entre unos estudios y otros, lo que hace difícil extraer conclusiones que puedan llevar a la planificación de estrategias de mejora comunes. Sin embargo, sí pueden ser muy válidos para potenciar el análisis y la revisión de los tratamientos y poder implementar cambios que lleven a una mejor utilización de los medicamentos en la población anciana (21).
Existen pocos estudios que documenten la utilización de estos criterios en atención primaria en España, por lo que parece interesante aplicarlos, en farmacia comunitaria, con el objetivo de detectar prescripciones potencialmente inapropiadas (criterios Beers 2012 y STOPP) y prescripciones potencialmente omitidas (criterios START), determinando su prevalencia en pacientes mayores de 65 años.
Material y métodos
Diseño
Se trata de un estudio descriptivo, observacional, en el que se ha revisado la medicación de 223 pacientes de atención primaria que acuden a dos farmacias comunitarias en la provincia de Alicante (Comunidad Valenciana).
El criterio de inclusión era que el paciente tuviera 65 años o más, con, al menos, un tratamiento crónico y acudiese a la farmacia con la “hoja de crónicos”. Se incorporaron al estudio todos los pacientes que durante siete días acudieron a la farmacia y cumplían los criterios de inclusión. La información de la hoja de crónicos que recibe el paciente se transcribió a una hoja de recogida de datos diseñada al efecto (figura 1).
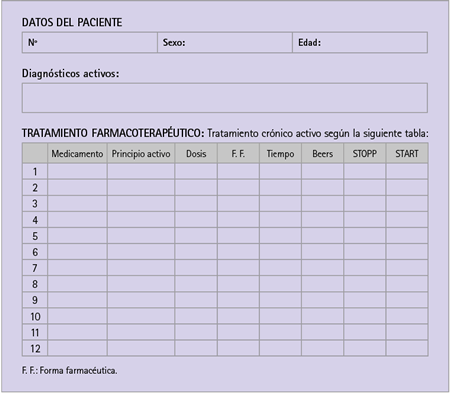
Figura 1 Hoja de recogida de datos
Datos analizados
Se determinó la medicación potencialmente inadecuada aplicando los criterios Beers2012 (10) y STOPP (11) y la medicación potencialmente omitida mediante los criterios START (12), de acuerdo con la propuesta de Mud et al (22) para la farmacia comunitaria, comparando los resultados obtenidos al aplicar cada uno de los criterios.
Los datos cualitativos se expresan como porcentajes y los cuantitativos como media ± desviación estándar (DE).
Resultados y discusión
Características de los pacientes
En la tabla 1 se muestran las características de la población en estudio integrada por 223 pacientes.
Prescripciones potencialmente inapropiadas
En la tabla 2 se resumen el número de pacientes y la prevalencia de prescripciones potencialmente inadecuadas (PPI).
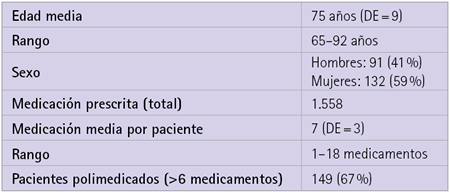
Tabla 1 Características de la población en estudio
Al aplicar los criterios de Beers 2012 se detectaron 133 pacientes con al menos una PPI, con los criterios STOPP, la prevalencia de pacientes que presentaban al menos un criterio fue de 112 y según los criterios START 69 pacientes presentaban al menos una prescripción potencialmente omitida. En la tabla 2 se resume el número de pacientes y la prevalencia de prescripciones potencialmente inapropiadas según los criterios referidos.
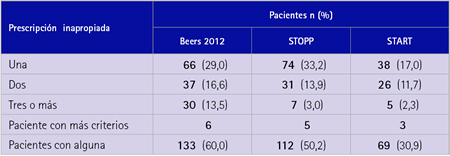
Tabla 2 Número de pacientes y prevalencia de prescripciones potencialmente inapropiadas según Beers 2012 y STOPP, y de prescripciones potencialmente omitidas según START
Se describen a continuación las prescripciones potencialmente inapropiadas según los diferentes criterios utilizados.
Determinación de la prescripción potencialmente inadecuada utilizando los criterios de Beers 2012
En pacientes con al menos una prescripción potencialmente inapropiada se detectaron 28 criterios diferentes: 18 criterios eran independientes del diagnóstico o condición clínica (tabla 3), 7 criterios eran considerando el diagnóstico o condición clínica (tabla 4) y 3 criterios eran medicamentos que tienen que ser utilizados con precaución en ancianos (tabla 5). En las tablas se indica el número de veces que se repite cada criterio lo que supone un total de 246 prescripciones potencialmente inapropiadas.
Tabla 3 Prescripciones potencialmente inapropiadas detectadas independientes del diagnóstico usando Beers 2012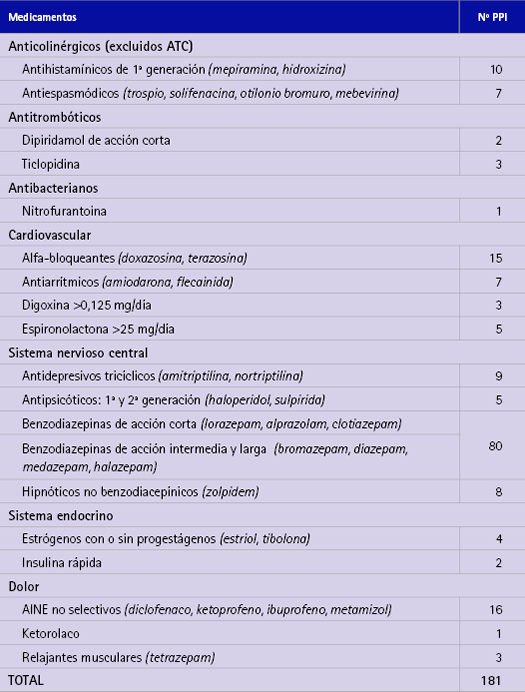
Nº PPI: Número de prescripciones potencialmente inapropiadas.
El criterio de Beers 2012 que más veces se repitió, teniendo en cuenta los criterios independientes del diagnóstico o condición clínica (tabla 3) era el benzodiazepinas de acción corta, intermedia y larga, que se repitió en 80 pacientes lo que representa un 36 %. En el presente estudio detectamos también un número elevado de PPI siguiendo los criterios del Anexo 3 (22) que recoge aquellos medicamentos que deben ser utilizados con precaución en el anciano (tabla 5).
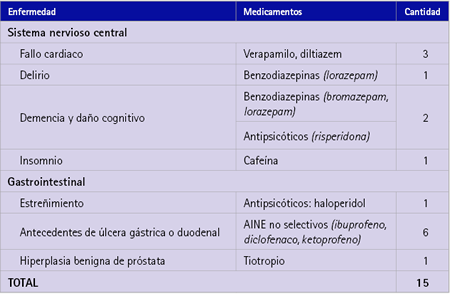
Tabla 4 Prescripciones potencialmente inapropiadas detectadas considerando el diagnóstico usando Beers 2012
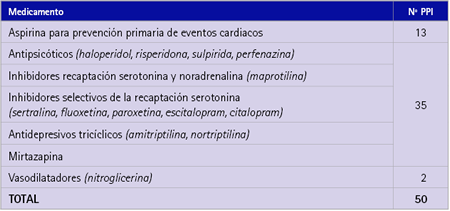
Tabla 5 Prescripciones potencialmente inapropiadas (PPI) detectadas considerando medicamentos que tienen que ser utilizados con precaución en el anciano usando Beers 2012
Determinación de la prescripción potencialmente inadecuada utilizando los criterios STOPP
Como ya se ha comentado, se utilizaron también los criterios STOPP/START (5)para determinar las prescripciones inadecuadas (criterios STOPP). Los criterios STOPP comprenden 65 criterios divididos en 10 grupos: 7 sistemas fisiológicos (A-G), 2 grupos de medicamentos (H, I) y el criterio de duplicidad (J).
En la tabla 6 se muestra el número de prescripciones potencialmente inadecuadas detectadas en la población en estudio al aplicar los criterios STOPP. Se detectaron un total de 146 prescripciones potencialmente inadecuadas agrupadas en 28 criterios STOPP diferentes: 9 correspondían a prescripciones potencialmente inadecuadas del sistema cardiovascular (A), 6 del sistema nervioso central y psicofármacos (B), 1 del sistema gastrointestinal (C), 7 del sistema musculoesquelético (E), 1 del sistema urogenital (F), 2 del sistema endocrino (G), 1 de analgésicos (I) y 1 a medicamento duplicado (J).
Tabla 6 Prescripciones potencialmente inapropiadas detectadas usando STOPP
El criterio STOPP que más veces se repitió fue el C4, IBP para la enfermedad ulcerosa péptica a dosis terapéuticas plenas durante más de 8 semanas; se detectó en 31 pacientes, lo que representa un 14 % del total de la población estudiada. Este resultado coincide con lo descrito en otros estudios en diferentes poblaciones ancianas (14,15,17). El criterio B7 uso prolongado de benzodiazepinas de vida media larga o benzodiazepinas con metabolitos de larga acción, junto con el criterio B13 uso prolongado (más de 1 semana) de antihistamínicos de primera generación, ocupan el segundo y tercer lugar detectándose en 27 pacientes (12,1 %). Ambos grupos de medicamentos tienen riesgo de producir sedación prolongada y riesgo de caídas por lo que se suman sus efectos adversos, problema que también se recogen en los resultados de otros autores (11,13,16).
Prescripciones potencialmente omitidas
Se aplicaron los criterios START que comprenden 22 criterios repartidos en 6 sistemas fisiológicos (Anexo 5).
Se detectó un total de 103 prescripciones potencialmente omitidas agrupadas en 19 criterios START diferentes: 8 correspondían a tratamientos indicados y apropiados del sistema cardiovascular (A), 2 del sistema respiratorio (B), 2 del sistema nervioso central (C), 3 el sistema musculoesquelético (E) y 4 del sistema endocrino (F) (tabla 7)
Tabla 7 Prescripciones potencialmente omitidas (PPO) detectadas usando START
El criterio START que más veces se repitió fue el F3, antiagregantes plaquetarios en la diabetes mellitus si coexisten uno o más factores mayores de riesgo cardiovascular (hipertensión, hipercolesterolemia, consumo de tabaco). Se produjo en 26 pacientes lo que representa un 11,6 %. En segundo lugar se encuentra la omisión de la prescripción de estatinas (con antecedentes bien documentados de enfermedad arteriosclerótica) (criterio F4) que se repitió en 13 pacientes, lo que representa un 5,8 % del total de pacientes. Esto coincide con otros estudios donde las omisiones más frecuentes también son criterios del sistema endocrino (17). Otro criterio que también aparece con relativa frecuencia en nuestro estudio es la omisión de suplementos de calcio y vitamina D (en pacientes con osteoporosis conocida) (criterio E3). Esto coincide con otros estudios en pacientes ancianos tanto europeos (13) como españoles(14)
Limitaciones del estudio
La muestra corresponde a todos los pacientes mayores de 65 años atendidos en las dos farmacias comunitarias participantes. No se ha realizado el cálculo de tamaño muestral para conseguir representatividad, por lo que los resultados son válidos únicamente para la población atendida en ambas farmacias.
En los criterios STOPP, el grupo H, Fármacos que afectan negativamente a los propensos a caerse (1 o más caídas en los últimos tres meses) no se incluyeron en el estudio, ya que los pacientes eran ambulatorios y el médico no disponía en la historia clínica de los datos de caídas. Lo mismo ocurrió con el criterio History of falls or fractures de Beers 2012.
Uno de los aspectos que nos hubiera gustado analizar era la relación entre el medicamento prescrito y la indicación por la que se prescribe para comprobar que todos los medicamentos tuvieran una indicación clara y descartar que la indicación no sea por una reacción adversa producida por otro fármaco. Finalmente no se pudo llevar a cabo porque los médicos ambulatorios no incluyen en la hoja de crónicos todos los diagnósticos que realmente tienen sus pacientes. La explicación es muy fácil, no disponen de tiempo en la consulta, y engloban varios diagnósticos en uno solo, lo que les permite ahorrar tiempo y así dedicarle más al paciente. Además hay enfermedades diagnosticadas en el hospital que el médico ambulatorio sabe que las tiene el paciente, pero no están en la base de datos del Abucasis (programa informático usado en los ambulatorios del Servicio Público de Salud de la Comunidad Valenciana).
Ninguno de los criterios usados en el estudio presenta los grupos terapéuticos o principios activos según la clasificación ATC. En algunos casos sólo pone el grupo de fármacos y en otros casos detalla ejemplos de moléculas de esos grupos; esto puede hacer dudar, al aplicar estos criterios, si incluir solo las citadas en el ejemplo o todas las que forman el grupo.
En los criterios de Beers, 2012, en el apartado de criterios según diagnóstico hay ciertas enfermedades que son muy generales, por ejemplo: daño cognitivo. La interpretación de qué enfermedades agrupa este criterio puede variar según la persona que lo aplica. Sería muy beneficioso clasificar las enfermedades de los criterios según la clasificación internacional de las enfermedades (CIE), ya que así evitaríamos la libre interpretación y además, facilitaría mucho la aplicación de los criterios porque en las hojas de tratamientos crónicos que llevan los pacientes, las enfermedades se presentan por código CIE.
Conclusiones
Se han detectado un número elevado de PPI: 246 con los criterios Beers 2012 y 146 con STOPP. También se han detectado 103 PPO según los criterios START.
Beers 2012 detecta más prescripciones potencialmente inapropiadas, siendo diferentes para cada tipo de criterio: la utilización de BDZ con Beers 2012 y los IBP a dosis plenas durante 8 semanas con los STOPP. Con respecto a las PPO, la más frecuente es “antiagregantes plaquetarios en diabetes mellitus”.
La aplicación de todos ellos supone una herramienta de utilidad en la detección de los posibles problemas relacionados con los medicamentos en pacientes ancianos en una farmacia comunitaria.
Es necesaria la implementación de estrategias para identificar las prescripciones inapropiadas y para conseguir un uso adecuado de los fármacos en pacientes de edad avanzada.
En ningún caso cualquiera de los criterios que apliquemos suponen una prohibición en la utilización de dichos medicamentos, puesto que su prescripción siempre dependerá de la situación clínica y características del paciente en concreto, así como del juicio clínico del médico prescriptor.
Referencias bibliográficas
1. Instituto de Información Sanitaria [Internet]. Mayo 2005. [Acceso 20/7/13]. Disponible en: http://www.msps.es/estadEstudios/estadisticas/docs/Consumo_farmaceutico_por_tramos_edad_y_sexoII_Final.pdf
2. Información Farmacoterapéutica de la Comarca: Medicación en el anciano. Infac. 2009;17(6):1-6.
3. Rochon PA. Drug prescribing for older adults [Internet]. Actualizada Mayo 2012. [Acceso: 6/6/2012]. Disponible en: http://www.uptodate.com/contents/drug-prescribing-for-older-adults?source=search_result&search=drug+prescription+for+older+adults&selectedTitle=1~150.
4. Rochon PA, Geoffrey M. Prescribing Optimal Drug Therapy for Older People. Arch Intern Med. 2010;170(1):103-106. 4. Rochon PA, Geoffrey M. Prescribing Optimal Drug Therapy for Older People. Arch Intern Med. 2010;170(1):103-106. doi:10.1001/archinternmed.2009.473
5. Delgado-Silveira E, Muñoz-García M, Montero-Errasquin B, Sánchez-Castellano C, Gallagher P, Cruz-Jentoft AJ. Prescripción inapropiada de medicamentos en los pacientes mayores: los criterios STOPP/START. Rev Esp Geriatr Gerontol. 2009;44(5):273–279. doi:10.1016/j.regg.2009.03.017
6. Laroche ML, Charmes JP, Bouthier F, Merle L. Inappropriate Medications in the Elderly. Clin Pharmacol Ther. 2009;85:94-97. doi:10.1038/clpt.2008.214
7. Beers MH, Ouslander JG, Rollingher J, Reuben DB, Brooks J, Beck J. Explicit criteria for determining inappropriate medication use in nursing home. Arch lntern Med. 1991;151:1825-1832. doi:10.1001/archinte.1991.00400090107019
8. Beers MH. Explicit Criteria for Determining Potentially Inappropriate Medication Use by the Elderly. Arch Intern Med. 1997;157(14):1531-1536. doi:10.1001/archinte.1997.00440350031003
9. Fick DM, James W, Cooper R, William E, Wade JL, Waller J, et al. Updating the Beers Criteria for Potentially Inappropriate Medication Use in Older Adults. Arch Intern Med. 2003;163:2716-2724. doi:10.1001/archinte.163.22.2716
10. American Geriatrics Society. Updated Beers Criteria for Potentially Inappropriate Medication Use in Older Adults. J Am Geriatr Soc. 2012;60(4):616-631. doi:10.1111/j.1532-5415.2012. 03923.x
11. Gallagher P, O’Mahony D. STOPP (Screening Tool of Older Persons’ potentially inappropriate Prescriptions): application to acutely ill elderly patients and comparison with Beers’ criteria. Age Ageing. 2008;37: 673-679. doi:10.1093/ageing/afn197
12. Barry PJ, Gallagher P, Ryan C, O’Mahony D. START (Screeníng Tool to Alert doctors to the Right Treatment: an evidence-based screening tool to detect prescribing omissions in elderly patients. Age Ageing. 2007;36:632-638. doi:10.1093/ageing/afm118
13. Gallagher P, Lang OP, Cherubini A, Topinková E, Cruz-Jentoft A, Montero Errasquín B, et al. Prevalence of potentially inappropriate prescribing in an acutely ill population of older patients admitted to six European hospitals. Eur J Clin Pharmacol. 2011; 67:1175–1188. doi:10.1007/s00228-011-1061-0
14. Garcia-Gollarte F, Baleriola-Júlvez J, Ferrero Lopez I, Cruz-Jenfot A. Inappropriate Drug Prescription at Nursing Home Admission. J Am Med Dir Assoc. 2012;13(1):83.e9-15.
15. Hamilton H, Gallagher P, Ryan C, Byrne S, O’Mahony D. Potentially Inappropriate Medications Defined by STOPP Criteria and the Risk of Adverse Drug Events in Older Hospitalized Patients. Arch Intern Med. 2011;171(11):1013-1019. doi:10.1001/archinternmed.2011.215
16. Lang PO, Hasso Y, Dramé M, Vogt-Ferrier N, Prudent M, Gold G, et al. Potentially inappropriate prescribing including under-use amongst older patients with cognitive or psychiatric co-morbidities. Age Ageing. 2010;39:373–381. doi:10.1093/ageing/afq031
17. Ryan C, O’Mahony D, Kennedy J, Weedle P, Stephen B. Potentially inappropriate prescribing in an Irish elderly population in primary care. Br J Clin Pharmacol. 2009;68(6):936-947. doi:10.1111/j.1365-2125.2009.03531.x
18. Ryan C, O’Mahony D, Kennedy J, Weedle P, Barry P, Gallagher P, et al. Appropriate prescribing in the elderly: an investigation of two screening tools, Beers criteria considering diagnosis and independent of diagnosis and improved prescribing in the elderly tool to identify inappropriate use of medicines in the elderly in primary care in Ireland. J Clin Pharm Ther. 2009;34:369–376. doi:10.1111/j.1365-2710.2008.01007.x
19. Spinewine A, Schmader KE, Barber N, Hughes C, Lapane KL, Swine C, Hanlon JT. Appropriate prescribing in elderly people: how well can it be measured and optimised? Lancet 2007;370:173–184. doi:10.1016/S0140-6736(07)61091-5
20. Úbeda A, Ferrándiz ML, Maicas N, Gómez C, Bonet M, Peris JE. Potentially inappropriate prescribing in institutionalized older patients in Spain: the STOPP-START criteria compared with the Beers criteria. Pharmacy Practice (Internet). 2012 Apr-Jun;10(2):83-91. doi:10.4321/S1886-36552012000200004
21. Tangiisuran B, Wright J, Van der Cammen T, Rajkumar Ch. Adverse drug reactions in elderly: Challenges in identification and improving preventative strategies. Age Ageing. 2009;38:358–359. doi:10.1093/ageing/afp050
22. Mud Castelló F, Mud Castelló S, Rodríguez Moncho MJ, Insa MD, Ferrándiz Manglano ML. Herramientas para evaluar la adecuación de la prescripción en ancianos. Farmacéuticos Comunitarios. 2013;5(4):147-51.
Editado por: © SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria.
© Copyright SEFAC. Sociedad Española de Farmacia Clínica, Familiar y Comunitaria. Este artículo está disponible en la url https://www.farmaceuticoscomunitarios.org/ Este trabajo está bajo la licencia Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License. Las imágenes u otro material de terceros en este artículo se incluyen en la licencia Creative Commons del artículo, a menos que se indique lo contrario en la línea de crédito. Si el material no está incluido en la licencia Creative Commons, los usuarios deberán obtener el permiso del titular de la licencia para reproducir el material. Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es_ES


